叹为观止!看看近20年肺癌治疗领域都发生了些什么?

近日,世界顶级权威杂志《Nature》对非小细胞肺癌研究和治疗二十年内的进展进行了回顾。
来源丨美中嘉和
目前,肺癌已经成为全球范围内引起癌症死亡的最主要原因。据相关数据显示,大约每年有160万人因肺癌而死亡。
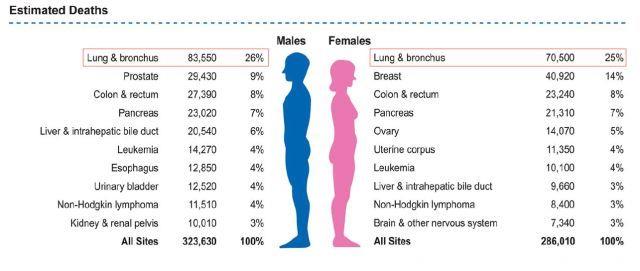
在所有肺癌中,大约85%的患者的肿瘤组织学亚型为非小细胞肺癌(non-small cell lung cancer, NSCLC)。其中,肺腺癌 (lung adenocarcinoma, LUAD) 和肺鳞癌 (lung squamous cell carcinoma, LUSC)是最常见的亚型。
世界顶级权威杂志《Nature》近期对非小细胞肺癌研究和治疗二十年内的进展进行了回顾。
1
预防
众所周知,吸烟是引起肺癌的最主要因素。美国从20世纪60年代开始进行轰轰烈烈的控烟运动,经过几十年的努力,取得了显著的效果。从1990年到2014年,美国男性的肺癌死亡率下降了43%。
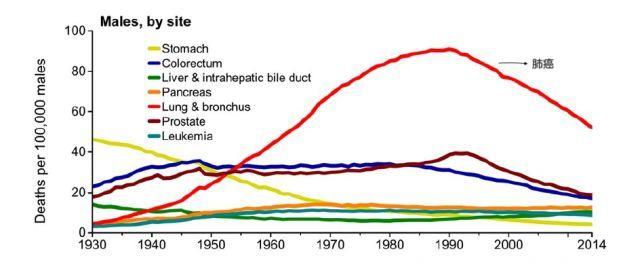
当然,尽管控烟运动是防治肺癌的重要组成部分,但还不足以赢得这场“战争”。
乐观的是,在过去的20年中,经过科学家们的不断努力和实践,非小细胞肺癌的治疗取得了重大的进展,增加了我们对于肿瘤进展的疾病生物学和机制的了解。
2
药物治疗进展
肺癌是一种分子异质性疾病,了解其生物学特性对于开发有效的治疗方法至关重要。目前的研究已经发现,非小细胞肺癌患者存在多种基因突变。这些基因参与了受体酪氨酸激酶信号传导、mTOR信号传导、氧化应激反应、增殖和细胞周期进程等重要的生物学途径。最常见的突变基因包括EGFR、ALK、ROS等。

肺癌的治疗,已经从基于医生偏好的细胞毒性治疗(化疗)的经验性使用转变为个体化医疗。根据其肿瘤的基因改变和程序性死亡配体-1(PD-1)的状态,来分别预测使用靶向治疗或免疫检查点阻断剂治疗的有效性。
从1997年第一个EGFR抑制剂进入临床试验阶段,到2017年Keytruda被批准联合化疗用于晚期非鳞状非小细胞肺癌的一线治疗,艾乐替尼被批准用于ALK突变的非小细胞肺癌的一线治疗,已经有多种药物获批准上市。
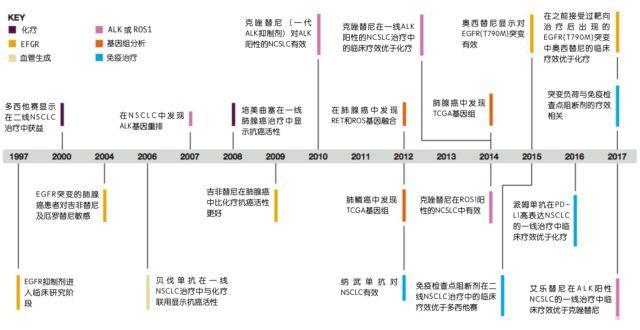
3
多种靶向治疗药物获批上市
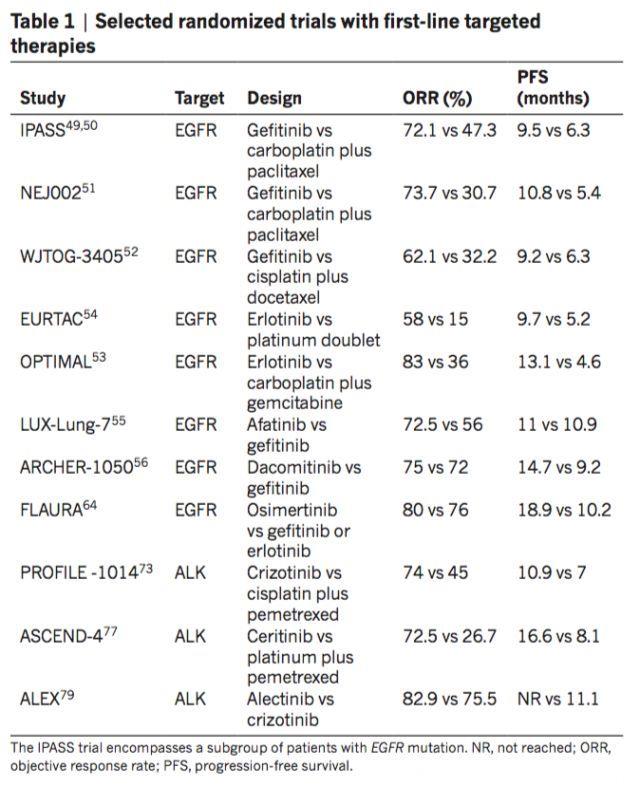
靶向治疗的出现和发展对于非小细胞肺癌的治疗起到了重大的意义。无论是客观反应率(ORR),还是疾病的无进展时间(PFS),都表现得要比化疗出色,提高了生活质量,延长了生命时间。
1
EGFR突变
EGFR基因属于受体酪氨酸激酶家族。
一代的EGFR抑制剂(TKI)包括吉非替尼和厄洛替尼,与化疗相比,对于之前未经治疗的EGFR突变的患者而言,有更高的客观反应率和更长的疾病无进展时间。
二代的EGFR抑制剂包括阿法替尼和达克替尼,与吉非替尼相比,显示疾病无进展时间提高。
奥西替尼是第三代EGFR抑制剂,对于使用一代EGFR抑制剂治疗后进展的EGFR (T790M)突变患者有效,与化疗相比,客观反应率和疾病无进展时间提高。
2
ALK突变
ALK基因负责编码在人体中尚未知晓功能的跨膜受体酪氨酸激酶。在ALK 重排中,最常见的是EML4-ALK。
克唑替尼可以对抗ALK融合阳性的非小细胞肺癌,无论之前是否接受过治疗,与化疗相比,都可以提高客观反应率和中位无进展时间。二线的ALK抑制剂,包括色瑞替尼、艾乐替尼及布吉他滨。
ALK抑制剂的耐药性可能来源于包括突变和扩增在内的ALK改变,或是旁路信号通路的上调。继发性ALK突变是对第二代抑制剂耐药的主要机理。二代抑制剂治疗的患者中最常见的ALK突变是G1202R。
3
ROS1突变
ROS1同样负责编码受体酪氨酸激酶。由于ROS1和ALK激酶结构域之间的高度同源性,用于治疗ALK阳性肿瘤的药物,包括克唑替尼、色瑞替尼、劳拉替尼在ROS-1阳性的肿瘤中同样具有抗癌活性。
克唑替尼对ROS1重排的获得性耐药的机理包括二级突变(最常见的是G2032R),野生型EGFR信号激活,KRAS和KIT突变。
4
其他突变
其他潜在的靶向基因改变包括HER2基因突变,编码受体酪氨酸激酶的原癌基因RET重排,以及编码原肌球蛋白受体激酶(TRK)的神经营养性酪氨酸受体激酶基因的融合。
4
免疫治疗每年可拯救25万例生命
免疫治疗,是利用自身的免疫系统来治疗癌症,这已经不是一件新鲜事。靶向细胞毒性T淋巴细胞抗原-4(CTLA-4)的单克隆抗体及针对PD-1或PD-L1的抗体等免疫检查点阻断剂的出现,标志着肺癌治疗的新方向。
目前,已经批准用于非小细胞肺癌的免疫检查点阻断剂:
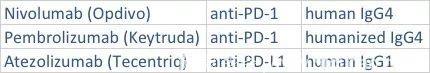
免疫检查点阻断剂已经改变了晚期非小细胞肺癌的治疗模式。
在那些没有基因突变的非小细胞肺癌患者中,如果PD-L1的表达大于50%,可以考虑使用Keytruda直接治疗;
如果PD-L1表达水平未知,而且病理类型为非鳞癌,也可以考虑使用Keytruda联合化疗直接治疗。
免疫检查点阻断剂在广泛的非小细胞患者中表现出显著的益处。
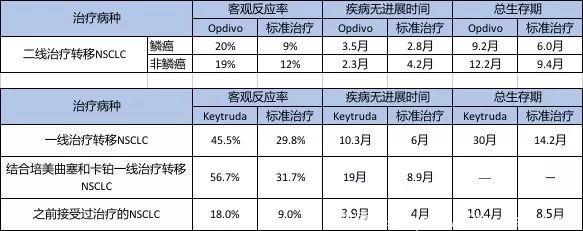
根据2018年ASCO的报告预测,如果所有的非小细胞肺癌患者按照适应症接受PD-1免疫检查点阻断剂的治疗,每年可挽救25万例患者生命。
癌症的免疫治疗在短时间内取得的显著的临床成功,表明其可能成为许多恶性肿瘤包括非小细胞肺癌的未来以治愈为目的治疗方案的基础。目前针对晚期或转移的非小细胞肺癌的治疗方案可以应用或正在进行的研究层出不穷,不断延长疾病控制时间 (PFS),使患者最终获益。

5
精准医学
第一代靶向药物治疗非小细胞肺癌的平均耐药时间为10个月左右。随着不断更新以及更加有效的靶向药物的出现以及获得性抗药的机制研究,在肿瘤进展时重复的基因组分布这一生物学现象浮出水面。
传统上重复的基因组图谱通过重复的活组织检查完成,但这并不是经常可行的,并且会存在出现并发症的风险。一个新出现的选择就是使用测序循环肿瘤DNA(ctDNA)进行血浆基因分型。
目前正在开发针对多样的分子标记物的多分析ctDNA检测,包括高的肿瘤突变负荷(TMB),以支持肺癌的个体化治疗。
应用ctDNA来追踪早期肺癌的进化动力学,以扩大检测致癌驱动和跟踪耐药突变,这为ctDNA驱动的靶向治疗提供未来的方法。
6
未来展望
在过去的20年中,肺癌的治疗取得了重大的进展,靶向治疗和免疫治疗为合理设计治疗方案提供了新的基础。虽然治疗转移的非小细胞肺癌一直被认为是姑息治疗,但持续的药物开发为越来越多的患者提供了延长生存期的希望,并首次为转移性疾病的患者提供了治愈的可能性。
但非小细胞肺癌患者的总治愈率和生存率仍然很低,尤其是已经发生转移的肺癌。巨大的挑战仍然存在,包括识别新的驱动基因的改变以扩大受益于靶向治疗的人群,更好的理解靶向治疗的耐药机理使其能够被预防或克服,以及需要更好地预测免疫治疗的反应、新药及合理设计药物的联合治疗。
未来,医学仍要进步,我们还需携手并进。
参考文献:
The biology and management ofnon-small cell lung cancer