指南共识·中国老年患者膝关节手术围手术期麻醉管理指导意见解读(2020版)(三)
????提供 吴晓彬
????排版 叮当丸子麻
中国老年患者膝关节手术围手术期麻醉管理指导意见(2020版)
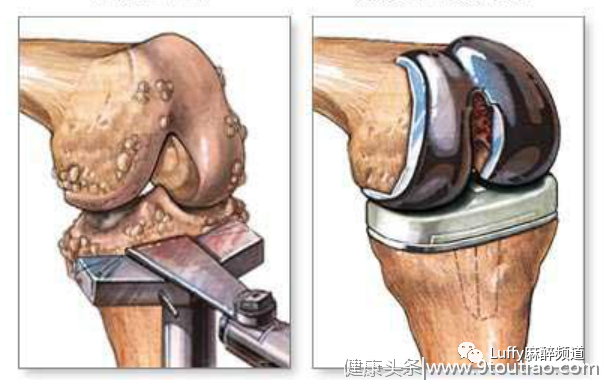
膝关节是全身最大的关节之一,它是人体的承重关节,也是全身发病率最高的关节。
膝关节病主要包括:骨性关节炎、风湿及类风湿性关节炎、滑膜炎、髌骨软化、半月板损伤、韧带损伤等。其中,膝骨关节炎是由多种因素引起关节软骨纤维化、皲裂、溃疡、脱失而导致的以关节疼痛及功能障碍为主要症状的退行性疾病,病因尚不明确,与年龄、肥胖、炎症、创伤及遗传等因素有关。
膝骨关节炎多见于老年人,60 岁以上人群的患病率为50% 左右,75岁以上高达80%,女性多于男性。慢性损伤性滑膜炎也多发于中老年人,身体肥胖者或膝关节负重过度者更常见。
膝关节外科手术治疗适用于非手术治疗无效、影响正常生活的患者,包括关节清理手术、软骨修复术、半月板成型术、半月板缝合术、韧带重建术、截骨术、关节融合术及膝关节置换术,其中全膝关节置换术(TKA)是最为常见的一种术式。
膝关节镜手术兼具诊断和治疗的作用,是 20 世纪膝关节外科中最主要的进步之一,已成为膝关节疾病的主要外科治疗手段之一。
本专家共识的制定旨在优化膝关节手术的老年患者围手术期麻醉管理,预防和减少并发症,为患者安全平稳地渡过围手术期、并为术后的长期健康提供保障。
三、术后管理
(一)镇痛管理
TKA术后,30%~60%的老年患者存在中、重度疼痛,导致膝关节活动受限,妨碍患者术后早期功能锻炼。TKA后镇痛管理的核心是优化镇痛管理方案,以确保术后早期活动及功能训练。
1.周围神经阻滞:
周围神经阻滞不但镇痛效果好,而且能避免由硬膜外镇痛和静脉阿片类药物镇痛引起的不良反应,是临床最常用的镇痛方法。
膝关节手术周围神经阻滞方法包括股神经阻滞、收肌管阻滞、坐骨神经阻滞、闭孔神经阻滞和胫神经阻滞等,常用的药物包括罗哌卡因、布比卡因和利多卡因。
多个神经阻滞优于单个神经阻滞,连续神经阻滞优于单次神经阻滞。由于具有保持股四头肌运动功能的优势,单次注射收肌管阻滞或连续收肌管阻滞在TKA术后疼痛控制中被广泛应用。
对于术后持续长时间剧烈疼痛并且要求行物理康复治疗的膝关节手术,连续股神经阻滞可能较单次注射更有优势。但连续股神经阻滞可能更易导致股四头肌乏力,从而增加早期行走时摔倒的风险,在老年患者中需要减少局部麻醉药输注剂量。
同样,膝关节囊后间隙阻滞(也就是iPACK)为膝关节后方提供感觉阻滞(包括腓总神经、胫神经和闭孔神经关节支),相对于腘窝坐骨神经阻滞而言,膝关节囊后间隙阻滞无明显运动阻滞,似乎有更大优势,但仍需要更多的临床应用比较研究支持。实施多神经阻滞时要注意局部麻醉药的总量控制,避免导致药物中毒。
2.局部浸润镇痛:
局部浸润镇痛又称为鸡尾酒疗法,可起到很好的镇痛效果,并节省阿片类药物的使用,缩短住院时间及减少住院支出,且不影响手术切口愈合、股四头肌力,不增加感染风险。目前比较常见的药物配伍为局部麻醉药(罗哌卡因)、肾上腺素复合NSAIDs(如酮咯酸)、类固醇激素(中长效)或阿片类药物(盐酸吗啡)等。
3.椎管内镇痛:
连续硬膜外镇痛效果确切,但低血压、下肢感觉异常、肠麻痹、尿潴留发生率较高,且可能影响下肢肌力。TKA术后患者往往需接受抗凝治疗,椎管内置管镇痛增加硬膜外血肿发生率,因此不推荐常规使用。
4.NSAIDs/对乙酰氨基酚:
NSAIDs和对乙酰氨基酚均具有口服和静脉制剂,可用于轻至中度术后疼痛管理。帕瑞昔布、塞来昔布、依托洛昔布、罗非昔布等选择性COX‑2抑制剂可有效减轻TKA术后疼痛,同时可以降低术后恶心、呕吐、发热等并发症的发生率。尽管选择性COX‑2抑制剂相对不良反应较小,但对合并心脑血管疾病或肾功能不全的老年患者仍需慎用。
相对而言,对乙酰氨基酚可能更适合老年患者,但要注意其可能的肝脏不良反应,安全剂量最多5 d,特别是对老年患者更要严格控制。
5.阿片类药物:
阿片类药物可通过静脉、肌肉注射和口服途径给予,最常用的方案为患者自控静脉镇痛(PCIA),术后持续48~72 h,随后按需可转换为口服制剂。
常用于PCIA 的阿片类药物包括吗啡、芬太尼、舒芬太尼、羟考酮、地佐辛、氢吗啡酮、布托啡诺、纳布啡、丁丙诺啡等。
最常见的良反应包括瘙痒、恶心、呕吐、肠梗阻、便秘和过度镇静,呼吸抑制的发生相对不常见,但后果却很严重。
老年患者对阿片类药物的不良反应特别敏感,并存OSA的老年患者,阿片类药物应谨慎使用。
【推荐意见】周围神经阻滞镇痛/伤口局部药物浸润镇痛技术是TKA患者术后多模式镇痛的核心。尽量减少阿片类药物用量,使用时应加强呼吸功能监测,以防止严重呼吸并发症发生。谨慎使用NSAIDs。
(二)术后恶心呕吐(PONV)的防治
膝关节手术本身不属于易发生PONV的手术类型。
PONV危险因素包括:女性、术后使用阿片类镇痛药、非吸烟、有 PONV 或晕动病史。由于PONV治疗往往比预防困难和无效,因此,应尽早开始针对高危患者实施预防性止吐策略。
选择性5‑羟色胺3(5‑HT 3 )受体拮抗剂是围手术期治疗恶心呕吐的主要药物。
在PONV高危患者中,将5‑HT 3 受体拮抗剂与地塞米松和氟哌利多或氟哌啶醇联合使用,比使用单一的止吐剂更能提高预防效果。如果预防失败发生在初始剂量后6 h内,建议使用另一类止吐药物。
【推荐意见】术前仔细评估PONV风险,联合使用不同作用机制的止吐药,预防PONV。
(三)PND的防治
围手术期认知功能并发症包括术后谵妄(POD)、术后认知功能障碍(POCD)等。围手术期认知功能并发症已被更名为PND,并归类到精神障碍手册中的神经认知障碍(NCD)当中。老年患者TKA术后POD的发生率为5.0%~14.3%。
通过术中选用合适麻醉方式、麻醉药物,完善围手术期镇痛,避免术中长时间低血压、保温以及术中脑功能监测以保证合适麻醉深度、脑氧供需平衡等措施,可降低老年患者PND发生率。围手术期应用右美托咪啶可减少POD和POCD的发生率。推荐围手术期给予右美托咪啶 0.2~0.5 μg·kg −1 ·h −1 ,以预防POD的发生。
针对高危患者,术后尽早使用ICU患者意识错乱评估法(CAM‑ICU)结合Richmond躁动镇静分级(RASS)进行快速POD诊断。
氟哌啶醇是目前用于谵妄治疗的首选药物,非典型抗精神病药物利培酮和奥氮平也是精神科常用的治疗POD药物。
【推荐意见】围手术期可采取多重预防措施防止PND发生。术后实施预警监测,并给予积极的药物治疗。
(四)术后肠功能评估与管理
目前仍主要以肠鸣音恢复、排气及排便评价术后胃肠功能。术后疼痛、交感神经兴奋、使用阿片类镇痛药物、全身炎性反应等均可导致肠功能紊乱。因此,应加强围手术期抗应激及抗炎管理,术后镇痛实施去阿片或低阿片多模式镇痛,术后尽早恢复摄食摄饮,鼓励尽早下床活动。可结合有效的中医手段促进术后肠功能快速恢复。
【推荐意见】围手术期采取综合肠保护策略,并可结合有效的中医手段促进术后肠功能的快速恢复。
(五)术后早期下地活动/关节功能康复训练
膝关节术后,常以连续被动运动(CPM)作为锻炼方式。理想方法为小而精的锻炼方法,目前推荐患者早下床早活动,在充分疼痛管理前提下进行功能锻炼。基于周围神经阻滞镇痛技术,应选择合适的阻滞部位及药物浓度,尽可能减少对股四头肌等肌肉力量的影响,保证下地活动的安全。
【推荐意见】术前嘱患者行肌力训练,术后6 h可在病床行功能训练;有效的疼痛管理下,术后24 h可下地行主动或被动功能训练。
(六)术后抗凝药物的管理
TKA 术 后 有 症 状 的 VTE 35 d 发 生 率 为4.3%,膝关节镜术后有症状的VTE发生率大约为0.34%。因此,术后是否需要采取抗凝治疗,需要结合患者的合并症、用药情况及手术方式评估DVT的风险,权衡血栓形成和出血的风险。
目前,TKA手术围手术期需常规预防DVT,建议术后12 h开始至少使用10~14 d;优先使用LMWH,如LMWH存在禁忌,替代药物包括磺达肝癸钠、直接因子Xa抑制剂(阿哌沙班、达比加群、利伐沙班)、低剂量普通肝素。可同时使用机械性防栓装置,如间歇性气动加压装置、静脉足泵、弹力袜。
在行椎管内操作(穿刺、硬膜外置管、硬膜外导管拔除等)前12 h、后2~4 h,使用抗凝药物会增加出血风险,可导致椎管内血肿。为了减少这种风险,需重点考虑椎管内操作后再次使用抗凝药物的时间,具体措施参见中华医学会麻醉学分会制定的《抗凝或抗血小板药物治疗患者接受区域麻醉与镇痛管理的专家共识》。
链接指引--》抗凝或抗血小板药物治疗患者接受区域麻醉与镇痛管理的专家共识2017
本文转载自其他网站,不代表健康界观点和立场。如有内容和图片的著作权异议,请及时联系我们(邮箱:[email protected])