盘点糖尿病并发症,从头到脚
说到并发症,很多糖友会感到害怕,因为不知道糖尿病究竟会对身体造成哪些伤害。糖尿病会损伤人体的大血管和微血管,造成大血管病变和微血管病变,而人体全身各处都分布着大大小小的血管,所以说,糖尿病并发症从头到脚都有可能发生。
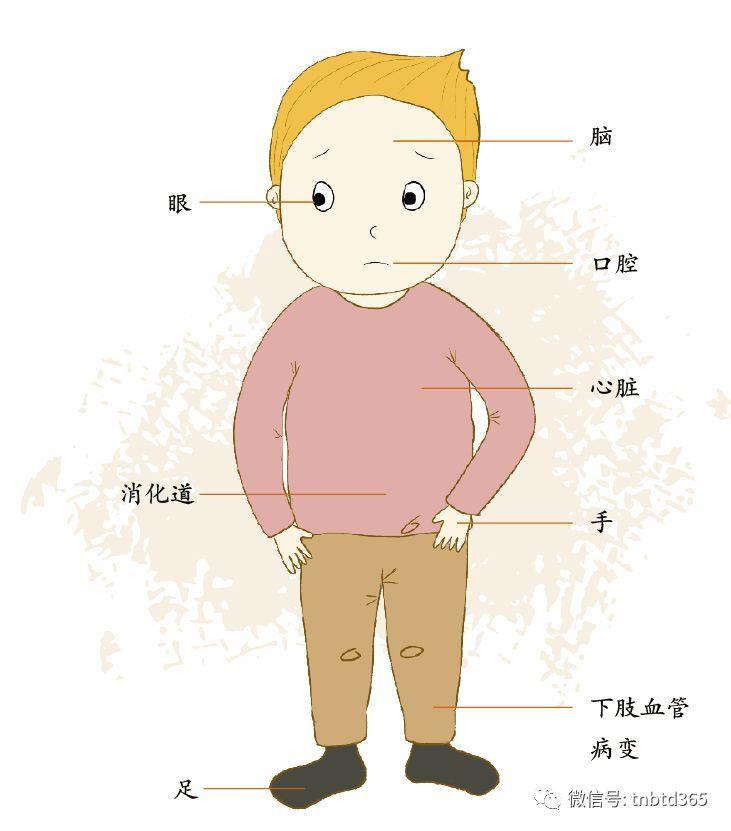
脑
脑卒中是脑部发生的严重病症,是由于脑部血管突然破裂(出血性卒中)或因血管阻塞(缺血性卒中)导致脑组织损伤缺血而引起损伤的一组疾病,是导致患者残疾甚至死亡的重要原因之一。脑卒中是糖尿病患者高发的严重慢性并发症,脑卒中发作前的征兆有面部或一侧突然感觉无力、麻木;出现口角歪斜,一侧肢体不能动弹;看东西模糊不清或眼前的景物有缺失而不完整;突然言语不清,甚至不能说话;出现不明原因的喝水呛咳现象;不能听清他人说话,或不明白他人说话的意思;感到剧烈头痛,甚至呕吐,尤其是喷射状呕吐。
糖尿病患者高发脑卒中,是因为高血糖会使患者脑血管发生粥样硬化,导致脑部缺血。而且糖尿病患者多数会伴有高血压,高血压是导致脑卒中的重要诱因,当血压升高时,会引起全身的细小动脉痉挛,如果血压长时间升高,动脉也会长时间痉挛,血管壁因缺氧而发生变形,管壁增厚,管腔变窄,弹性减退,从而形成或加重动脉硬化的形成;再加上高血脂、高血糖、血粘度增高等因素更易加速血栓的形成。
眼
糖尿病眼病包括糖尿病视网膜病变、白内障、青光眼、缺血性视神经病变等,其中糖尿病视网膜病变是糖尿病高度特异性的微血管并发症,糖尿病视网膜病变的主要危险因素包括糖尿病病程、高血糖、高血压和血脂紊乱等。
糖尿病眼病的发生是因为糖代谢紊乱会造成视网膜毛细血管的舒缩调节功能失常,血管周细胞凋亡和血管基底膜增厚;另外,糖尿病患者的红细胞及血小板聚集性增高、血液黏度增高、血浆纤维蛋白原水平升高等因素,也会加重视网膜组织的缺氧,从而引起糖尿病眼病。
口腔
糖尿病是影响全身多处器官的慢性疾病,患者机体对细菌的抵抗能力下降,口腔黏膜及牙周组织易发生感染,主要表现有慢性感染急性发作、牙槽溢脓、牙槽骨吸收、牙齿松动等。口腔内组织的炎症也会使糖尿病患者的病情加重,糖尿病患者在日常生活中要注意口腔卫生、发现口腔问题及时治疗纠正。
心脏
糖尿病患者心血管疾病的发生率明显高于非糖尿病患者,尤其是冠状动脉疾病。由糖尿病引起的冠心病发病早、发病率高;无症状性心绞痛、无痛性心肌梗死发生较多;临床症状不典型,糖尿病患者发生心肌梗死,往往没有明显的胸痛,可能仅有恶心、呕吐、乏力等症状,容易被漏诊、误诊而延误病情;而且病变程度严重,愈后差。糖尿病患者还常有多种冠心病危险因素存在,如高血压、高血脂、中心性肥胖等。
消化道
糖尿病患者发生消化道神经病变的几率很高,多数患者出现胃肠系统功能障碍,表现为肠道蠕动减慢,胃张力减低,胃排空减慢、胃肠道内消化酶减少,一些病程较长的患者还会出现胃黏膜萎缩。糖尿病患者最可能出现的一种情况叫做胃轻瘫,患者在进食后食物不往下走,导致食物在胃中潴留的时间较长,使患者出现恶心、呕吐及腹部不舒服等症状。
一些患者还会出现腹泻、便秘等情况,有时腹泻便秘还会交替出现,给糖尿病患者带来很大困扰。
肾脏
糖尿病肾病是糖尿病严重的微血管并发症之一,是糖尿病患者肾衰竭的主要原因。在糖尿病肾病早期,主要表现为尿中白蛋白排泄轻度增加即微量白蛋白尿,逐渐进展至大量白蛋白尿和血清肌酐水平上升,最终发生肾衰竭,需要渗透或者肾移植。
所有2型糖尿病患者在确诊时和1型糖尿病患者病程超过5年时筛查尿白蛋白(UAE或ACR),以后每年检查一次,如果出现尿白蛋白排泄增加,应在3~6个月内重复2~3次检查。(UAE为尿白蛋白排泄率,ACR为尿白蛋白/肌酐比值)
肝脏
糖尿病患者常会出现脂肪肝,是由于患者体内的葡萄糖和脂肪酸不能被吸收,脂蛋白合成会出现障碍,致使大多数葡萄糖和脂肪酸在肝脏内转变成脂肪,存积在肝内,导致脂肪肝;另外由于糖尿病患者体内胰岛素不足,脂肪分解代谢加速,使血液中脂肪酸增多,也会导致过多脂肪在肝脏堆积。
轻度脂肪肝多无临床表现,中重度脂肪肝会出现恶心、呕吐、右上腹隐痛等情况。当患者出现脂肪肝一定要引起重视,若治疗不及时,会引起炎症,甚至导致肝功能衰竭。
膀胱
糖尿病神经性膀胱炎主要分为尿潴留和尿失禁两方面。尿潴留发生是因为膀胱逼尿肌收缩无力引起,患者可表现为尿等待、尿流慢而无力,小便次数较频繁但每次尿量不多,严重者可出现排尿困难及尿潴留。尿失禁是由尿道括约肌失控引起,患者可表现为尿频、小便淋漓不尽,患者往往憋不住尿,膀胱有尿就会不自主地流出来。
手
糖尿病患者如果血糖控制不佳可出现糖尿病手综合征,主要表现为皮肤变厚、发亮、呈蜡样,酷似硬皮病。该病变一般会累及掌指关节和近端指间关节,从第五指开始,以后逐渐延及其他各指,病变呈双侧性和对称性,严重者不能将五指分开的双掌合并,表现为“祈祷征”,即患者双手合十时无法使两手掌紧密相贴,而正常人可以做到两手掌之间没有缝隙。
下肢血管病变
糖尿病患者发生下肢动脉病变表现为下肢动脉的狭窄或闭塞。《中国2型糖尿病防治指南(2013年版)》指出,下肢动脉粥样硬化病变患者中只有10%~20%有间歇性跛行的表现,大多数无症状,在50岁以上的人群中对下肢动脉粥样硬化病变的知晓率只有16.6%~33.9%,远低于冠心病和卒中。由于糖尿病患者的下肢血液循环受阻,可能会出现肢体发凉感,下肢皮肤表面的温度降低,皮肤色泽呈暗紫色,严重时还会影响走路,最终可以导致足部溃烂坏死。
由于下肢动脉粥样硬化病变和心脑血管病等血管病在病理机制上有共性,如内皮功能损害、氧化应激等,因此,这几种病变常同时存在,因此下肢动脉粥样硬化病变对冠状动脉疾病和脑血管疾病有提示作用。下肢动脉粥样硬化病变对人体的危害除了导致下肢缺血性溃疡和截肢,更重要的是这些患者的心血管事件发生风险明显增加,病死率更高。因此,出现下肢血管病变的糖尿病患者,需要加强心脑血管病变筛查。
足
糖尿病足是糖尿病最严重、治疗费用最高的慢性并发症之一,严重者可以导致截肢。糖尿病患者下肢截肢的相对危险性是非糖尿病患者的40倍。大约85%的截肢是由于足溃疡引发的,15%左右的糖尿病患者会在其一生中发生足溃疡。糖尿病足的基本发病因素是神经病变、血管病变和感染。这些因素共同作用可导致组织的溃疡和坏疽。(数据来源:《中国2型糖尿病防治指南(2013年版)》)
神经病变
是导致糖尿病足的重要原因之一,主要是因为神经病变可导致患者的感觉减退或缺失,使糖尿病患者失去了足部的自我保护作用,容易受到伤害,如对冷热感觉不敏感,容易被低温冻伤、容易被高温烫伤。另外,糖尿病自主神经病变可以造成患者皮肤干燥、皲裂和局部动静脉短路,可促使或加重足病的发生进展。
周围动脉病变
糖尿病患者发生周围动脉病变也容易导致糖尿病,有严重周围动脉病变的糖尿病患者会出现间歇性跛行,但大多数患者并无症状可会发生足溃疡,或者在已经出现脚伤的基础上由于缺血性病变会加重糖尿病足病。
足部溃疡
也是糖尿病足病的诱发原因之一,糖尿病足溃疡容易合并感染,感染会加重溃疡甚至导致患者截肢。
皮肤
糖尿病可导致患者全身的皮肤出现病变,或使皮肤的原有病变加重。如糖尿病可使患者皮肤发生瘙痒,或者加重原有瘙痒症状;糖尿病可使患者的面部皮肤潮红,是由于高血糖导致的面部静脉血管扩张充血导致;高血糖可使患者出现黑棘皮病,多见于颈部或腋下;高血糖可使患者发生糖尿病性大疱,好发于小腿下部和足背及足两侧,有时手指、足趾、手和前臂也可出现等情况。
性功能
一些糖尿病患者病情发展到一定阶段会出现性功能障碍,比如说男性勃起困难,主要是由于糖尿病患者体内代谢紊乱,导致神经病变和血管病变造成的,在高血糖的影响下,末梢神经发生感觉障碍,兴奋性降低,高血糖还会累及阴茎海绵体的小血管而影响其充盈,从而导致勃起障碍。女性糖尿病患者可能会出现阴道干涩、瘙痒等情况,会影响到患者的正常性生活及心理健康。
糖尿病患者出现性功能障碍,首先要调整心态,因为心理压力大也是导致性功能障碍的重要原因之一,心理治疗可使患者重新获得自信;还需要控制血糖,纠正代谢紊乱,血糖控制满意后,性生活吗的满意度也会随之提高;在必要的时候可以采取药物治疗,但要在医生的指导下使用。
本微信平台文字内容版权归《糖尿病天地》杂志社,转发请明确注明出处——微信号:tnbtd365,未经允许,不得用于任何商业用途。