糖化血红蛋白(HbA1c)、空腹和餐后血糖哪个更加重要?答案在这
对于糖尿病,临床认为这种病的个体化因素非常高,每个病人都有不同的血糖谱,但他们又有着共同点,高血糖都是分为两种:基础高血糖和进餐相关的高血糖,只是每个人这两部分的组成和贡献比例存在差异。
基础高血糖就是我们所说的空腹血糖(FPG),进餐相关的高血糖则是餐后血糖水平(PPG),还有一个东西叫糖化血红蛋白(HbA1c),它主要是反映三个月内的整体血糖水平,相信糖友们对这个概念也不太陌生。那么这三个数值到底哪个更重要,更有说服力呢?临床治疗方案应当重点针对哪一个数据呢?今天塔哥就来跟大家好好聊一聊这个话题。
首先来看看血糖的“构造”,左侧是糖尿病患者的血糖,右侧是正常人血糖。

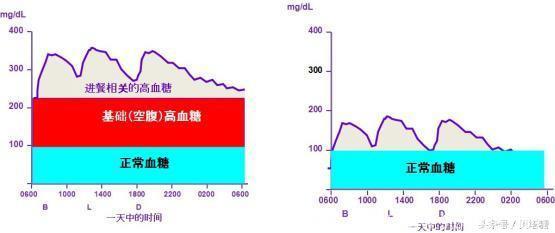
从上图可以看出,最大的区别其实就在空腹高血糖(红色部分)。有些糖尿病患者前期以餐后的高血糖为主,随着病情的发展,空腹的血糖值也会逐渐地升高,当然也存在着个别的不同情况。
餐后血糖(紫色)建立在基础的高血糖之上,餐后血糖一定程度上是在空腹血糖基础上升高的,空腹血糖升高,餐后血糖会随之上升,反之则下降。
所以很多医生都会首先询问病人的空腹血糖水平,因为空腹血糖是一天内血糖的基础,空腹血糖下降,餐后血糖也会相应下降很多。
很多的糖尿病患者只重视自己的餐后血糖监测,而忽视了空腹血糖、糖化血红蛋白的监测。
门诊上经常可以看到这样的患者,显然这是错误的做法。
1、餐后血糖正常并不等于其它时间血糖都正常
餐后血糖受进餐时药物的影响,受食物种类、数量的影响,受餐后是否运动的影响等等,反应的只是餐后2小时那个点的血糖,这个点正常了,其它时间其实都不一定是正常的。
下面这是一位糖友的血糖谱,监测记录做得非常细致!糖友可以参考和学习一下。

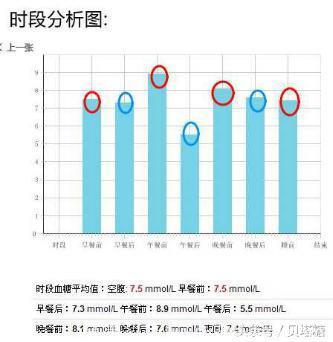
每餐的餐后血糖都很好(蓝色),但很明显发现,每个餐前血糖都偏高(红色)!这位糖友自己决定增加餐后运动去改善血糖情况,显然这是不够用的。餐前血糖高高说明基础血糖偏高,可能需要增加一些长效的药物去控制。
2、空腹高血糖是心血管疾病的重要决定因素
科学数据表明,空腹血糖每降低1 mmol/L

来自Pennartz C,et al.Diabetes Care.2011;34(9):2048-53
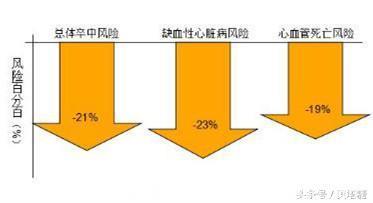
17项在亚太地区(共237468例)进行的前瞻性队列研究的荟萃分析,平均随访5年,目标是评估空腹血糖和心血管疾病的关系。
得出的结论是:空腹血糖每降低1mmol/L,心血管死亡风险降低19%,总体卒中风险降低21%,缺血性心脏病风险降低23%。
3、糖化血红蛋白是检测糖尿病治疗的金标准

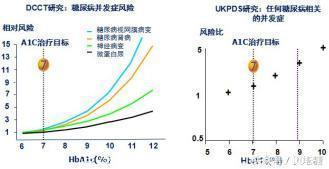
来自Skyler JS. Endocrinol Metab Clin North Am. 1996;25:243-254
来自Stratton IM, et al. UKPDS 35. BMJ. 2000;321:405-12.
在1型糖尿病患者中进行的里程碑式研究,DCCT研究(糖尿病控制和并发症试验研究)发现,糖尿病并发症风险与A1C水平紧密相关。随着糖化血红蛋白水平的升高,发生糖尿病视网膜病变、糖尿病肾病、糖尿病神经病变以及微量蛋白尿的危险也越高。尤其当A1C高于7%后,发生上述四种病变的概率会明显增加。
在2型糖尿病患者中进行的经典研究,UKPDS研究(英国糖尿病前瞻性研究)也发现,任何糖尿病相关的并发症风险随A1C水平升高而升高,A1C高于7%之后增加趋势更为明显。
因此,减少糖尿病并发症,A1C<7%达标至关重要。这也是为什么各大指南都选择A1C<7%作为糖尿病患者的血糖控制目标。
COMPASS研究中,中国接受胰岛素治疗的糖尿病患者平均A1C控制水平为8.94%, 较A1C<7%的控制目标高了近2%,并发症风险高了很多,因此降低中国糖尿病患者的A1C水平刻不容缓。
经常看学习知识就会发现,很多研究在到达终点评价治疗结果时都是用糖化水平HbA1c,而不是单纯的空腹血糖和餐后血糖,这是因为我们控制血糖不是要控制每天某个时间点的血糖,而是要控制长期的整体血糖水平,长期整体血糖水平稳定了,才能远离并发症,这就是HbA1c的意义。
上面已经提到了HbA1c的重要性,那么HbA1c和空腹血糖、餐后血糖之间有没有关系呢?大答案是肯定的。如下图,著名的Riddle研究:

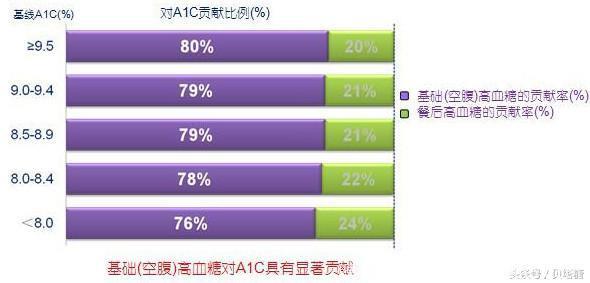
来自Riddle MC, et al. Diabetes Care published online October 25, 2011
紫色代表空腹血糖,绿色是餐后血糖,我们可以看到A1c<8时,空腹血糖对A1c的贡献是76%,餐后血糖对HbA1c的贡献则是24%。
随着糖化HbA1c升高,紫色贡献率越来越高,A1c≥9.5时,空腹血糖对HbA1c的贡献是80%,而餐后血糖对HbA1c的贡献却只有20%。
显然,空腹血糖对糖化血红蛋白HbA1c的贡献更高一些。

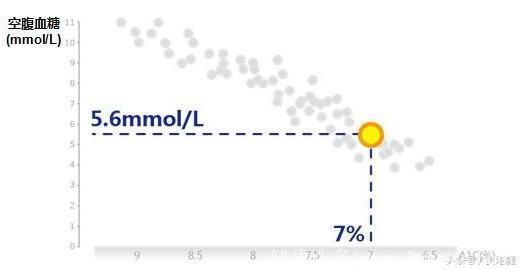
来自Yki-jarvinen H et al. Diabetologia.2006;49:442-51
LANMET研究显示,FPG与HbA1c接近线性关系,糖化血红蛋白HbA1c随空腹血糖升高而升高,随空腹血糖降低而降低。空腹血糖 5.6 mmol/L促进HbA1c 7%达标。
再来看一个关于亚洲人群的研究:

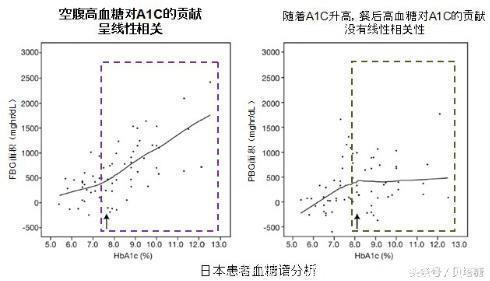
来自Kikuchi K et al, Endocrine Journal, 57 (3): 259-266, 2010
多项研究的结论证实:空腹血糖与HbA1c存在着线性相关,而餐后血糖则与HbA1c没有明显的线性关系。也就是说,空腹血糖对HbA1c的贡献率更高,并且随着HbA1c的升高,空腹血糖对整体血糖的贡献率随之升高。
根据以上结论,我们来看空腹血糖、餐后血糖、HbA1c:
1、首先控制空腹血糖
空腹血糖是一整天血糖的基础,餐后血糖还依附于空腹血糖,而且空腹血糖对HbA1c的贡献率更高。
很多人都知道,空腹血糖主要来源于肝糖原的输出,餐后血糖则是受多种因素的影响,比如饮食、胰岛素分泌、外周抵抗、餐后运动等。控制空腹血糖更加重要,也是个体化治疗的基础。
2、空腹血糖达标是HbA1c达标的基础,糖化血红蛋白HbA1c是远离并发症的关键,也是糖友控制血糖的目标。只有空腹血糖达标之后,再根据自身的HbA1c水平,酌情追加餐时方案,才是最正确的做法。
3、虽然空腹血糖非常重要,不过亚洲人群大多都是餐后血糖比较高,很多处于糖前的患者空腹血糖正常,餐后血糖偏高。大量临床试验研究结果表明,餐后高血糖是心血管疾病的独立危险因素,如果长期波动太大,就会大大增加罹患心脑血管疾病的风险。所以,餐后血糖也不能轻易忽视。
实际上,我们去医院就医,很多医生都是建议空腹、餐后血糖一起调整,这是因为我们的医疗现状问题,因为很少有人能做到定期复诊,检测糖化。所以医生的做法也是出于无奈。所以良好的依从性,经常复诊监测调整也是治疗糖尿病的关键方法之一。
图片来源于网络,如有侵权请联系删除