糖尿病的精细化管理方案: 让血糖越来越好!
一、精细降糖
当糖尿病患者的血糖水平控制在接近正常时,需采取“精细降糖”的措施,包括指导患者采取更严格的饮食和运动计划、更密切的血糖监测和对降糖药更熟练的运用。
在降糖药的选择上,作用方式越接近人体控制血糖生理模式的药物,越能帮助人们安全接近正常血糖的目标。
另外,要加强治疗糖尿病患者的随访,一方面是为了控制血糖达标而测定血糖,并定期测定糖化血红蛋白,制定降糖药的治疗方案;另一方面是为了尽早查出并发症或相关问题,包括体重、体重指数、血压、足背动脉搏动、血脂、眼底、肝肾功能、尿常规、尿蛋白、心电图等。
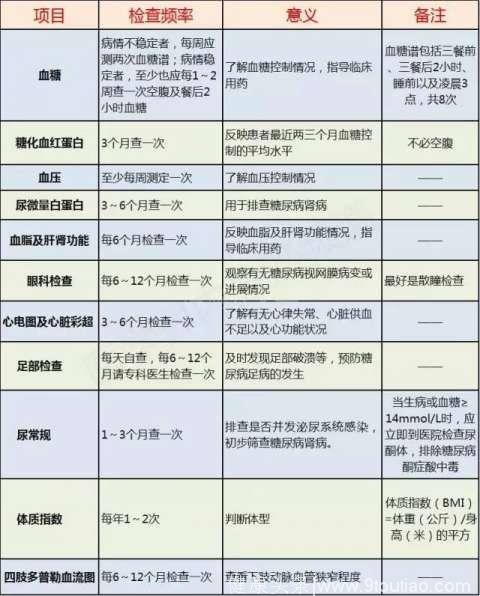
(糖尿病复查项目,点击可看大图)
二、警惕低血糖
对于非糖尿病患者,低血糖症的诊断标准为血糖<2.8mmol/L;而接受药物治疗的糖尿病患者血糖水平≤3. 9mmol/L则属于低血糖范畴。糖尿病患者常伴有自主神经功能障碍,影响机体对低血糖的反馈调节能力,增加了发生严重低血糖的风险。
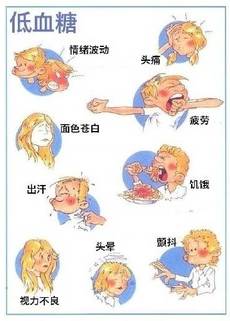
低血糖的临床表现与血糖水平及血糖的下降速度有关,可表现为交感神经兴奋(心悸、焦虑、出汗、饥饿感等)和中枢神经症状(神志改变、认知障碍、抽搐和昏迷)。老年患者发生低血糖时常可表现为行为异常或其他非典型症状;夜间低血糖常因很难被发现而得不到及时处理;有些患者屡发低血糖后,可表现为无先兆症状的低血糖昏迷。
1、可引起低血糖的降糖药
主要有胰岛素、磺酰脲类和非磺酰脲类促胰岛素促泌剂及GLP-1 受体激动剂。
其他种类的降糖药单独使用时一般不会导致低血糖,但在与上述药物联用也可增加低血糖的发生风险。
2、低血糖可能诱因及应对措施
(1)胰岛素或胰岛素促泌剂:应观察是否是药物过量导致,应谨慎调整剂量;
(2)未按时进食,或进食过少:患者应定时定量进餐,如果进餐量减少应相应减少随药物剂量,有可能误餐时应提前做好准备;
(3)运动量增加:运动前应增加额外的碳水化合物摄入;
(4)酒精能直接导致低血糖:应避免酗酒和空腹饮酒。
3、低血糖的治疗
糖尿病患者应常规备用碳水化合物类食品,以便及时食用。血糖≤3.9mmol/L时,即需补充葡萄糖或含糖食物;严重的低血糖需要根据患者的意识和血糖情况给予相应静脉滴注葡萄糖注射液。
三、谨记各种药物的副作用及不良反应






四、监测体重
有临床研究证实,二甲双胍对肥胖或非肥胖者等效,阿卡波糖对饮食疗法不能控制的2型糖尿病显示出良效,且无论肥胖或非肥胖者均可使用。所以,肥胖型糖尿病患者可首选二甲双胍、阿卡波糖;非肥胖型糖尿病患者应首选磺酰脲类药物。
对胰岛素储备功能很差的非肥胖型患者,当降糖药不能很好地控制血糖时,应及时使用胰岛素治疗。

五、选择适宜的服用时间
就餐和食物对口服降糖药的吸收、生物利用度和药效都有不同程度的影响。因此,不同的降糖药应注意在不同的时间服用。

1、餐前0.5小时:
适于餐前服用的药物有甲苯磺丁脲、格列本脲、格列吡嗪、瑞格列奈等,这些药物起效快,在空腹或进食时服用吸收良好,餐后给药(尤其是脂肪餐)可影响其吸收,使血浆达峰时间和半衰期延迟,因而提倡餐前给药。
2、餐中:
阿卡波糖、伏格列波糖应在就餐时随第1-2口饭吞服,可减少对胃肠道的刺激,减少不良反应,增加患者的依从性,并根据个体情况调整剂量、格列美脲在早餐或第1次就餐时服用。
3、餐后0.5 -1小时:
食物对药物的吸收和代谢影响不大的药物可在饭后口服,如罗格列酮;对有胃肠道不适者,二甲双胍可在餐后服用。
六、尽量规避可影响血糖代谢和诱发糖尿病的药物

1、肾上腺糖皮质激素:
如泼尼松、泼尼松龙、甲泼尼龙、氢化可的松、地塞米松等,可调节糖代谢,在中、长程应用时可出现包括高血糖在内的多种代谢异常。
2、甲状腺激素:
左甲状腺素钠、碘塞罗宁钠可使胰岛素水平下降,糖尿病患者服用后宜适当增加胰岛素和口服降糖药剂量。
3、利尿剂:
可抑制胰岛素释放、使糖耐量降低,血糖升高或尿糖阳性,如呋塞米、氢氯噻嗪。长期使用利尿剂可加重原有血糖升高的情况和有增加新发糖尿病的风险。
4、非甾体抗炎药:
阿司匹林、吲哚美辛等偶可引起高血糖。
5、抗精神病药:
氯氮平、奥氮平、喹硫平、利培酮、氯丙嗪等可引起葡萄糖调节功能异常,包括诱发或加重原有糖尿病和导致糖尿病酮症酸中毒。
6、抗肿瘤药:
曲妥珠单抗、利妥音单抗可引起高血糖。
7、β受体拮抗剂:
可掩盖低血糖反应,尚可导致周围血管收缩,使已有周围血管病患者产生血管痉挛或加重间歇跛行。若无其他适应证,如合并心绞痛或心肌梗死,一般β受体拮抗剂不首选用于治疗合并糖尿病的高血压患者。另外,非选择性β受体拮抗剂可阻止患者应用胰岛素后一过性低血糖后血糖正常化、降低胰岛素敏感性、加重胰岛素抵抗、加重外周血管收缩及病变。
七、治疗理念应积极
根据患者胰腺β细胞功能情况,可尽早地采用药物治疗或联合治疗,这样能够同时改善β细胞功能受损、减少组织对胰岛素的抵抗。
此外,减轻体重和调节血脂常有釜底抽薪之效;控制血压和抗血小板等危险因素综合干预在糖尿病患者治疗中也有重要的作用。