痛心!一周内6月龄宝宝从感冒发展到脑出血,只因爸妈少做了一件事
近日,在广州日报护苗联盟成立仪式暨首届广东媒体培训会上,广州医科大学附属第三医院儿科主任崔其亮教授分享了这样一个让人揪心的病例——
一个6个月大的女宝宝在流鼻涕、咳嗽一周后,因为发烧、反复呕吐和抽搐入院。X光片显示孩子的肺部有病变;头颅CT显示脑组织出现多个病灶。
“尽管她最开始可能只是普通感冒,但病情往下走变成肺炎,再进一步引起化脓性脑膜炎、脑出血。”崔其亮说。经过一个多月反复三次入院,用上多种临床上最“高级”的抗生素,孩子抢救过来了。总医疗费用8.6万元,其中光是抗生素费用接近两万元,并且在很长一段时间内遗留下癫痫的后遗症。

家长需要了解的是,一些“二类苗”在预防儿童常见疾病上,重要性不可低估,例如上述案例,就是一个肺炎球菌性脑膜炎的病例。特别让人惋惜的是,肺炎球菌性疾病已有相关疫苗预防,可是该案例中的宝宝并没有接种。
崔其亮介绍,肺炎在孩子中发生率相当高,被政府列为需要重点防治的“小儿四病”之一。无论是国内还是国际上,5岁以下儿童死亡原因首位就是它!

而肺炎球菌是小儿肺炎的重要病原,据2010年数据估算,4岁以下中国儿童新发重症肺炎中,肺炎球菌占比18.3%。除了侵犯呼吸系统外,肺炎球菌还可能引起肺炎、中耳炎、支气管炎、脑膜炎等,严重时可能危害孩子的生命安全,或是如这个病例一样,给孩子留下严重后遗症。肺炎球菌性脑膜炎可引发认知障碍、癫痫、运动障碍等后遗症。
破坏力十足的肺炎球菌,其实在自然界中广泛存在,经常会临时定植在人类的鼻咽部。它是条件致病菌,在抵抗力强的成人身上不容易发病,但是对于儿童就容易发病。轻的话在鼻咽部,就是感冒;往附近走走,就是中耳炎、鼻窦炎;加重一点往下走,就是气管炎、肺炎。如果小孩因为细菌多、细菌强、抵抗力不好等,可能会导致侵袭性肺炎球菌性疾病,如脑膜炎、菌血症、菌血症性肺炎。
年龄越小,得病的机会越大——美国的数据显示,肺炎球菌性疾病中,有65%都是两岁以下儿童。崔其亮说,“肺炎球菌性疾病虽然临床可以治疗,但由于这种细菌对很多常用抗生素耐药,往往要用很多较贵的抗生素,而且后遗症比较严重,会导致家庭、社会疾病负担加重。更应该做的是预防,避免疾病的发生。”
这种病需“极高度优先”使用疫苗预防
崔其亮指出,预防肺炎的方法包括增强体质,避免被动吸烟,室内通风,积极防治营养不良、贫血及佝偻病等,注意手卫生,避免交叉感染,注意户外活动等。针对某些常见细菌和病毒病原,疫苗预防接种可有效降低小儿肺炎患病率。目前已有的疫苗包括肺炎链球菌疫苗、B型流感嗜血杆菌结合疫苗、流感病毒疫苗等。
在疫苗可预防的疾病中,肺炎球菌相关疾病是导致5岁以下儿童死亡的重要病因之一。世界卫生组织已将肺炎球菌性疾病列为需“极高度优先”使用疫苗预防的疾病。肺炎球菌疫苗是预防肺炎球菌感染的最有效手段。荷兰回顾2002年~2013年数据发现,应用疫苗接种后,1~9岁儿童每年呼吸道疾病抗生素处方比例减少。美国应用了肺炎疫苗接种后,5岁以下儿童侵袭性肺炎球菌性疾病发病率也大幅下降。他强调,婴幼儿是侵袭性肺炎球菌性疾病的高危群体,一岁以内的孩子因免疫力较弱,更需要防范。
我国免疫规划政策实施已有41年,预防接种对几十年来儿童传染疾病发病率的下降功不可没。然而,围绕疫苗接种的疑问仍然困扰着这一届的父母。
“打疫苗?不是说很多传染病都快没了吗?不打也没事吧~”
“一类苗是必须打的,二类苗是自愿选的,当然是一类苗更重要啊!”
“我知道二类苗也重要,但是不知道怎么选择啊!”
……
“二类苗”没有“一类苗”重要?误解!
目前,广东儿童免疫规划中使用的第一类疫苗,从41年前的“5苗防6病”到现在的“11苗防12病”,一共22剂次,其中6月龄以内接种的就有11剂次。除此之外,还有不少二类疫苗可供家长们选择。
一类疫苗接种计划:
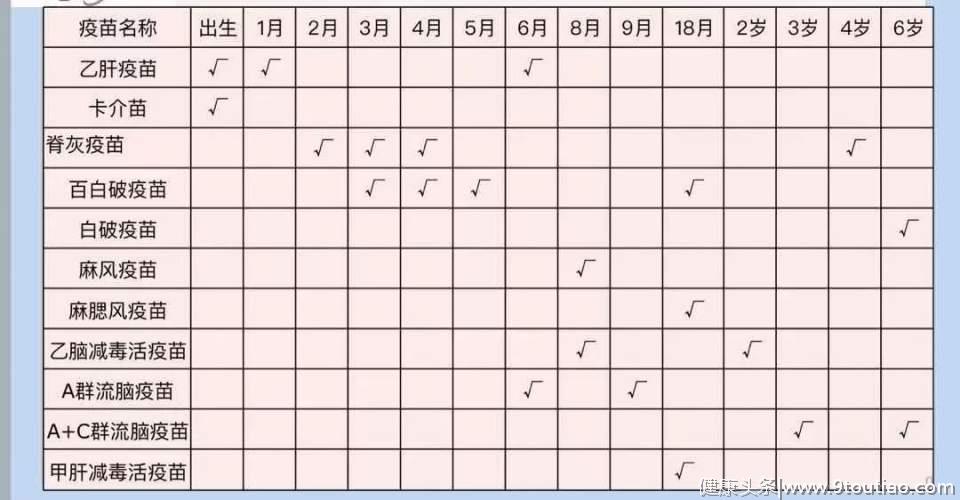
一类疫苗免费,不少父母都会带小孩按时接种,但是部分家长会认为“是否第二类疫苗预防的都是不重要的疾病?还有必要接种吗?”
实际上,这又是一个误区。“从防病角度来说,一类苗和二类苗都是同样重要的。”疾控专家表示,第一类疫苗和第二类疫苗是《条例》上的分类,划分并不是绝对不变的。有些疫苗随着国家疫苗产能的提高可以转变,比如麻腮风疫苗、流脑疫苗、甲肝疫苗过去属于第二类疫苗,扩大免疫规划之后就转为第一类疫苗了。有没有纳入第一类苗,除了考虑预防的疾病重不重要,还要考虑疫苗的生产能力和产能,当然还有其他因素,如疾病负担和成本效益等。

专家表示,第二类疫苗是第一类疫苗的补充,家长可以向医生了解相关信息后,根据身体状况和个人经济状况, 酌情选择接种第二类疫苗,给宝宝更多的保护。
哪些二类疫苗必须为宝宝接种呢?育儿专家崔玉涛建议以下8类二类疫苗都应给宝宝接种:







编辑:林振将
校对:郑凌
审核:潘贤群
温州都市报微信广告投放联系电话:0577-88825925
点亮转发给更多人知道