警惕可能遗传的大肠癌!

浙江青年孙先生在老家嘉兴经营一家小公司,风华正茂的他靠勤劳聪明、朴实诚恳,把生意经营得红红火火。一个幸福温暖的小家庭,一份蒸蒸日上的小事业,使得孙先生成了家乡人夸赞和羡慕的“成功人士”。可一场突发疾病给这个幸福的家庭蒙上了挥之不去的阴影。
一年前孙先生出现右下腹痛,到当地医院就诊,肠镜检查发现回盲部、升结肠、横结肠三处病灶,经病理检查确诊为结肠“黏液腺癌”!一听说癌那得赶紧手术啊,孙先生匆匆忙忙在当地做了手术切除,但术后不久即发现腹膜转移。坚强的孙先生紧接着又接受了化疗、分子靶向治疗、放疗等一系列治疗,可是腹腔内的转移癌灶却“顽固不化”,不仅没有缩小,反而越来越大。孙先生一家面对这无法控制的“猖獗”肿瘤,深感绝望。孙先生的姐姐通过朋友了解到,首都医科大学附属北京世纪坛医院腹膜肿瘤外科是专门治疗腹膜癌的医疗机构,慕名到北京就诊。经过详细的专业化检查和准备,孙先生接受“肿瘤细胞减灭+腹腔热灌注化疗手术”,这也是目前针对腹膜癌最有效的治疗方法。在医护人员的精心治疗下,孙先生顺利康复,再获新生的孙先生重新燃起了生活的希望。
年轻的孙先生在大肠上竟然同时出现三处病变!这引起了主管大夫安松林副主任医师的警觉,他详细调查了孙先生的家族史。原来,孙先生的祖父、父亲都是患结肠癌去世,姑妈也患结肠癌;母亲患结肠癌、子宫癌、膀胱癌,舅舅患结肠癌,外祖父也是因为肺癌去世。孙先生父系和母系均符合遗传性大肠癌家系,他竟是一例典型的遗传性大肠癌!
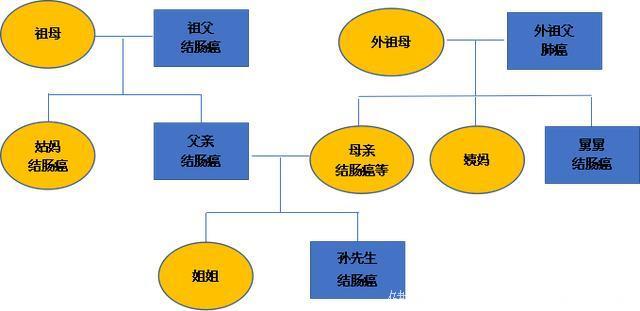
孙先生家系示意图
那么什么是遗传性大肠癌?
根据肠道内是否出现多发息肉,遗传性大肠癌主要有三种:遗传性息肉病性大肠癌综合征、遗传性非息肉病性大肠癌综合征、家族性大肠癌X型。
一、遗传性息肉病性大肠癌综合征
约占大肠癌的2%,以大肠内广泛分布腺瘤为主要特征。家族性腺瘤性息肉病是临床常见的遗传性大肠癌综合征,其最显著的特征是大肠内生长成百上千的息肉,且在青少年时即会出现息肉,若不及时专业化治疗,病人在40岁左右就会发展为大肠癌。由于家族性腺瘤性息肉病必然会发展成大肠癌,对于确诊的病人应积极治疗、并加强监测。治疗目的为预防大肠癌的发生,以手术切除治疗为标准治疗方案,但对于息肉数量不多者可采用内镜切除,手术治疗的时机一般在15-25岁。同时对于已行预防性结肠切除术的患者,可考虑服用舒林酸或塞来昔布来治疗肠道复发性息肉,但需权衡药物所致出血风险。
二、遗传性非典型息肉病性大肠癌综合征
Lynch综合征为该类病症的临床典型代表,是临床最常见的遗传性大肠癌综合征,占所有大肠癌的2% ~ 4%。我国学者结合中国国情和国人Lynch综合征的临床特点,于2003年提出了中国人Lynch综合征筛检标准:
① 家系中至少有2例组织学证实的大肠癌患者;
② 其中的2例为父母与子女或同胞兄弟姐妹的关系;
③ 至少1例为多发性大肠癌患者(包括腺瘤);
④ 至少1例大肠癌发病早于50岁;
⑤ 家系中至少1例患Lynch相关肠外恶性肿瘤(包括胃癌、子宫内膜癌、小肠癌、输尿管癌、肾盂癌、卵巢癌、肝胆系统癌)。
对于符合以上标准的患者及家系建议进行MMR蛋白的免疫组织化学检测。对于任一蛋白缺失或异常患者,需进行相应基因的胚系突变检测。胚系突变检测发现明确致病基因的患者可确诊为Lynch综合征。
MMR基因胚系突变的检出并不意味着一定会发生肿瘤,只是提示相关肿瘤发生的风险较正常人显著提高;Lynch综合征致病突变携带者应密切随访监测肠道及肠外相关恶性肿瘤:
① 建议突变携带者从20-25岁开始,或比家族中最年轻大肠癌患者发病年龄早5年开始,每1-2年行彻底的全结肠镜检查,若发现有息肉应及早治疗;
② 建议女性突变携带者从30-35岁开始每年行妇科检查、盆腔B超及子宫内膜吸取活检;
③ 检查幽门螺杆菌并彻底清除,我国为胃癌高发国家,建议每1-3年行上胃镜检查。
多发性大肠癌示意图
三、家族性大肠癌X 型( familial colorectal cancer type X,FCCTX)
FCCTX 指两代人中有3位亲属罹患大肠癌,其中有1位在50岁以前被诊断,但是又没有检测到错配修复基因变异、或没有发生错配修复突变引发的肿瘤。该类综合征患者及其受累家属推荐定期行全结肠镜检测,以预防和及早发现肿瘤的形成。目前,FCCTX 被认为是一类异质性极大的家族性大肠癌。有些家系符合单基因病遗传模式,有些则符合多基因病遗传模式。
大肠癌在我国的发病率和死亡率均呈逐年上升趋势,约1/3 的患者有遗传背景,约6%的患者可确诊为遗传性大肠癌。因此,对每一位大肠癌患者应进行家系调查,一旦确诊遗传性大肠癌,应进行终生家系随访。
(腹膜肿瘤外科 安松林)