食欲锐减、呕吐、消瘦、嗜睡 | 病例剖析 · 协和八
男性,67 岁,因「食欲下降 9 个月,呕吐、消瘦 3 个月」入院。
现病史:患者 9 个月前无明显诱因出现食欲下降,进食量减至正常 1/3,厌油腻,伴上腹饱胀,上腹烧灼感。3 个月来上述症状加重,并出现恶心、呕吐,每天 2 ~ 3 次,多出现于进食水后 10 ~ 30 min,呕吐少量胃内容物,无宿食或咖啡渣样物。并出现间断双颞侧胀痛,程度不重,每次持续 10 余分钟,可自行缓解,每天发作 1 ~ 2 次,与体位或呕吐无关。外院查肝肾功能、血糖、心电图(ECG)、腹部 B 超(BUS)、头颅及胸腹部 CT 未见明显异常。予对症、支持治疗效果不佳。发病以来视力、听力下降,体重下降 10 kg。近 2 个月来排便规律改变,腹泻与便秘交替,1 周不排便,继之腹泻 3 ~ 4 天,为黄色稀水便,无脓血,多次查粪常规正常。近半月来睡眠较多,每天间断睡眠超过 18 h,睡眠中可随时唤醒。
既往史:否认高血压、冠心病、糖尿病。否认肝炎结核病史。
个人史:吸烟 10 支/天 × 20 车。饮白酒 100 g/d × 20 年,已戒烟酒 5 年。
入院查体:T 36.7℃,P 80 次/分,R 19 次/分,BP 115/70 mmHg,H 169 cm,W 63 kg,神志清楚,表情淡漠,定向力、计算力正常。皮肤巩膜无黄染,无肝掌、蜘蛛痣,右颌下触及 1 枚直径为 0.3 cm 淋巴结,质韧,活动。甲状腺不大。心肺查体正常。腹部柔软,无压痛及反跳痛,肝脾肋下未触及,Murphy 征(-),移动性浊音(-),肠鸣音正常,无振水音。腱反射对称,病理反射未引出,双下肢无水肿。
入院诊断:呕吐、食欲不振、消瘦待查
食欲不振、呕吐,最初考虑消化道梗阻,继之出现一些神经系统表现,如何考虑?
患者老年男性,慢性病程,以进行性食欲下降、呕吐、消瘦为主要表现。引起恶心、呕吐的病因常见于以下情况:
⒈消化系统疾病① 胃肠道梗阻:患者进食水后 10 ~ 30 min 呕吐,呕吐物无宿食,查体无胃型或振水音,不支持幽门梗阻;患者无腹部绞痛,无停止排气、排便,查体无肠型或肠鸣音亢进,不支持肠梗阻;② 消化系统肿瘤:患者老年,近期食欲下降、消瘦及餐后即吐,应警惕胃癌,但患者多次粪常规(-),可行内镜检查除外;③ 腹腔内脏器炎症或缺血性病变:患者无腹痛、血便、黄疸、发热等其他伴随症状,腹部检查无阳性体征,WBC 不高,不符合炎症性病变或缺血性病变的表现。
⒉高颅压患者虽有双颞侧胀痛,但头痛轻,间断出现,呕吐非喷射性,查体无脑膜刺激征、无神经系统定位体征,外院头颅 CT 未见异常,不支持诊断;必要可复查头颅 CT,腰穿检查。
⒊代谢性疾病患者血糖、肝肾功能未见异常,不支持尿毒症或糖尿病酮症酸中毒等疾病。
⒋内分泌疾病患者消瘦,但无怕热、多汗、心悸、手抖、突眼等症状,查体甲状腺不大,心率不快,不支持甲状腺功能亢进;患者食欲下降、呕吐,查体表情淡漠,要想到原发性或继发性肾上腺皮质或甲状腺功能减退的可能;患者近半月来明显嗜睡,是一个值得重视的神经系统症状,提示下丘脑病变或下丘脑压迫,应行相关内分泌功能检查。
⒌胃肠道功能性疾病患者并无明显精神心理因素,对于老年人,必须除外全身及胃肠道器质性疾病,不可轻易做出功能性疾病的诊断。
入院后检查:Hb 103 g/L;尿、粪常规 + OB(-)。肝肾功电解质:Na+118.9 mmol/L,Cl-89.3 mmol/L,Cr 1.01 mg/dl,余正常;血清糖蛋白抗原系列(CA125、CA19-9、CA242、CA50),CEA、AFP、PSA 均正常。腹部 B 超及 CT:肝小囊肿。予静脉补钠治疗。
实验室检查发现严重低钠、低氯血症,是食欲不振呕吐的原因还是结果?
追问病史,患者近期曾因「严重低血钠」(未见化验单)于外院就诊,经补钠治疗后出院。虽然患者间断恶心、呕吐,但病程较长,呕吐量不大,似乎不能解释患者的低钠、低氯血症,且低钠血症时亦可引起恶心、呕吐。低钠血症常见原因有:
⒈摄入不足 患者进食差,但摄入不足往往仅有轻度低钠,一般不会引起严重的低钠。
⒉稀释性低钠血症 由于液体过多潴留造成钠相对不足,但患者无明显多饮,出入量较平衡,不支持此诊断。另一可引起血钠稀释的病因是抗利尿激素过量分泌综合征(SIADH)见于垂体后叶或下丘脑疾病,由于抗利尿激素的过量分泌导致血容量增加和血钠稀释。
⒊钠丢失过多 根据钠丢失的部位可分为经肾丢失和肾外丢失,可查尿钠鉴别,如尿钠 < 10 mmol/L 则考虑肾外丢钠,如呕吐所致,如呕吐所致;如尿钠 > 20 mmol/L 则提示经肾丢钠,需要考虑两大类疾病:① 肾小管病变,患者无夜尿增多、尿量改变、无肾脏基础疾病,血钾正常,尿 pH、尿比重、尿糖(-)未见异常,不支持此诊断,可查血气、尿 CO2、HCO3-等除外;② 肾上腺皮质激素不足,可进一步行激素检查明确之。
两次尿钠分别为 71.8 mmol/L 和 90.2 mmol/L(正常参考值 < 20 mmol/L);血气:pH 7.38,HCO3-24 mmol/L(正常参考值 22 ~ 27mmol/L),PO280 mmHg(正常参考值 70 ~ 100 mmHg),PCO242 mmHg(正常参考值 35 ~ 45 mmHg)。
检查提示肾脏排钠增多,原发病是肾脏疾病吗?
患者经肾丢钠明显,但血气正常,并无酸中毒,每日尿量 1000 ~ 1500 ml,尿比重 1.010 ~ 1.020,不支持肾小管病变,考虑患者存在肾上腺皮质功能减退。患者无皮肤色素沉着、血压低、高血钾等。腹部 CT 未见肾上腺异常,结合患者近期出现视力、听力下降,有间断头疼,明显嗜睡,因此考虑皮质功能减退为继发性,病变可能位于垂体或下丘脑。补充追问病史,发现患者近期出现畏寒、手足胀、性功能减退,分析患者可能存在继发性甲状腺及性腺功能减退。
眼科会诊:双眼视野均向心性缩小,无视盘水肿。甲状腺功能:游离三碘甲腺原氨酸(FT3)1.86 pg/ml,游离四碘甲腺原氨酸(FT4)0.462 ng/dl,促甲状腺素(TSH)1.63 μIU/ml;促性腺激素:FSH 3.9 IU/L(正常参考值 7.3 ± 6.5 IU/L),LH 2.6 IU/L,睾酮(T),雌二醇(E2)低于可测范围;24 h 尿游离皮质醇(UFC)< 0.2 μg↓,血浆总皮质醇(F)1.34 μg/dl(正常参考值 4.0 ~ 22.3 μg/dl;血促肾上腺皮质激素(ACTH)10.8 pg/ml(正常);PRL 12.86 μg/ml(正常)。头颅平片:鞍区扩大。MRI:蝶鞍增大,鞍区可见较大异常信号影,边界清楚,范围为 2.16 cm × 2.50 cm × 2.14 cm,病变向上突入鞍上池,视交叉受压推移抬高,左侧海绵窦受累;垂体后叶短 T1 信号受压上移;增强 MRI:鞍区异常信号灶部分略有强化(图 一、二)。骨扫描:未见异常。
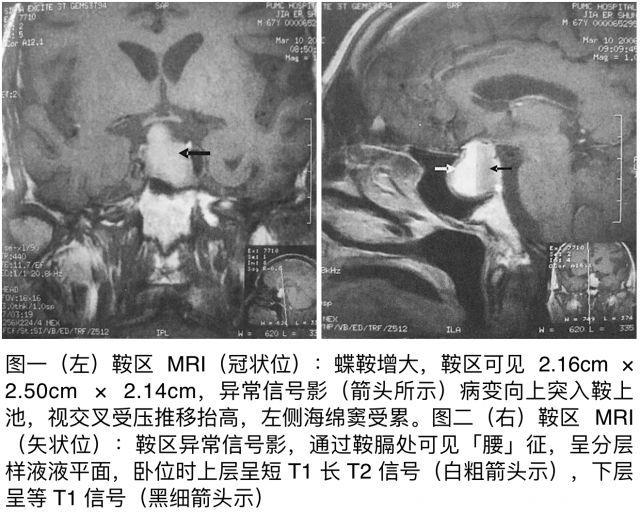
患者 9 个月来食欲锐减,近 3 个月出现呕吐,近 2 周明显嗜睡,FT3,FT4,血 F、UFC 及睾酮(T)均明显降低,提示有肾上腺素皮质、甲状腺、性腺功能减低;相应的 TSH、ACTH 及促性腺激素无明显升高,提示有肾上腺皮质、甲状腺、性功能减退为继发性(全垂体功能减退);鞍区 MRI 提示垂体瘤压迫正常垂体及鞍上组织;垂体 MRI 失状位显示肿瘤呈分层样液平面,提示已有垂体瘤卒中。
加用泼尼松 5mg bid × 3d 后改为 5mg/8am、2.5mg/4pm,患者精神状态明显改善,食欲增加,未再出现呕吐。复查血 K+4.6 mmol/L,Na+133 mmol/L,Cl-98 mmol/L。入院 2 周后转入神经外科,行「经右侧鼻蝶垂体瘤切除术并血肿清除术」。
最后诊断:垂体无功能大腺瘤伴卒中
诊疗启迪
老年男性,以食欲锐减、恶心、呕吐起病,很容易使人认为是消化系统疾病,但这些都不是消化系统的特征性症状。患者最终得以正确诊断为垂体瘤,说明对于一个症状突出、病程不算很长的老年患者,应该扩大诊断思路,不能局限于消化系统,或简单归地归结为「临床表现不典型」,这是本例给我们的一个重要启示。
本例究竟有哪些具有警示意义的症状?患者近半月明显嗜睡(每天睡 18 h),这个是一个不容忽视的重要症状。众所周知,下丘脑的重要功能是调节睡眠和食欲,本例有明显嗜睡和食欲锐减,近期视力下降,应高度警惕下丘脑病变如肿瘤或压迫的可能性。患者近期有间断双颞侧头痛,虽然不算严重,但如果和食欲体重锐减、呕吐、嗜睡、视力下降联系在一起分析,应该想到鞍内病变并已波及鞍上的可能性。本例给我们的另一个启示就是,不忽略每个细节,重视阐明症状的病理生理学基础并用一元化原创进行综合分析。
患者存在严重的低钠低氯血症,为诊断带来了新的切入点。虽然呕吐亦可出现低钠,但患者呕吐为慢性且程度不重,血钾正常,难以用呕吐解释患者的低钠、低氯。此时应拓宽思路,想到消化系以外的疾病,既可能引起钠丢失或钠稀释的各种疾病,如垂体肾上腺皮质疾病、SIADH、其他可导致细胞外液容量扩张的疾病(如肝硬化等)。如能同时测定血浆 ADH 或渗透压,或许能提供更多的诊断线索。患者用皮质激素替代治疗仅 3 天后临床症状具有明显改善,说明患者的 MRI 虽显示患者的垂体瘤已向鞍上膨出,但主要损伤部位仍在垂体前叶。
最后,眼科检查示双眼视野均呈向心性缩小,这不符合垂体肿瘤的视野变化,结果值得怀疑,当时应予复查或请眼科进一步咨询。
-
作者:北京协和医院消化内科 王辉 温小恒 刘晓红 朱丽明
原文载于:北京协和医院消化疑难病剖析 111 例
编辑:猕猴桃皮
审阅:异叶青兰
