关节肿胀疼痛就用止痛药?不当使用伤心、伤肾、伤肝又伤胃
“刘医生,我关节痛,可不可以吃阿司匹林止痛?”
“刘医生,您能不能告诉我,哪些药物属于非甾体抗炎药?”
“刘医生,我吃非甾体抗炎药可不可以降尿酸?”
门诊常常会遇到痛风患者问我这样的问题,其实无论是半夜剧烈疼痛让人难以入眠的痛风性关节炎,还是连续肿胀疼痛的类风湿关节炎,风湿免疫性的关节疾病都难免会使用到非甾体抗炎药(NSAIDs)。
全世界大约每天有3000万关节炎患者服用非甾体抗炎药。我们常常见到的非甾体抗炎药包括阿司匹林、布洛芬、双氯芬酸、塞来昔布、依托考昔等。如此多的非甾体抗炎药,对于关节疼痛的风湿免疫性疾病患者而言,选择起来确实不容易。而且不同的关节疼痛,使用方法各不相同。
今天,我们就来了解一下,如何使用非甾体抗炎药,对付常见的关节炎出现的疼痛和肿胀。
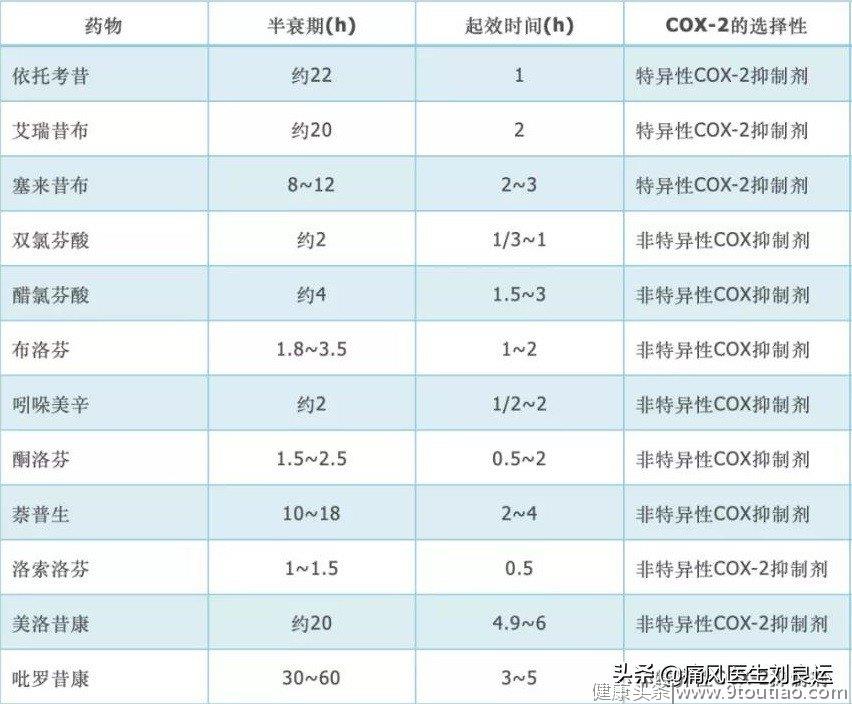
常用非甾体抗炎药的半衰期和起效时间
作用机制决定非甾体药物类别1899年,首个非甾体抗炎药阿司匹林合成;
1952,保泰松(苯丁唑酮)成为第一个被命名的非甾体抗炎药;
1963年,消炎药(吲哚美辛)上市;
1969年,布洛芬(异丁苯丙酸)上市,随后丙酸类的萘普生(甲氧萘丙酸)、苯乙酸类的双氧灭痛(双氯芬酸)、昔康类的炎痛喜康(吡罗昔康)等相继问世;
1980年代,新型烯醇酸类美洛昔康、磺酰苯胺类尼美舒利、萘基烷酮类萘丁美酮等先后上市;
1990年代,环氧化酶-2(COX-2)特异性抑制剂如塞来昔布(西乐葆)、瓦德昔布(戊地昔布)、帕瑞昔布、依妥昔布等上市;
21世纪初,新型脂氧合酶(5-LOX)环氧化酶(COX)双效抑制剂替尼达普上市。
从非甾体抗炎药的发展史我们可以看到,这类具有抗炎、抗风湿、镇痛、解热和抗凝血等作用的药物,不断被研发出新的产品出来。这类药物对于风湿免疫性疾病而言,广泛用于痛风性关节炎、骨关节炎、类风湿关节炎、多种发热和各种疼痛症状的缓解。

迄今非甾体抗炎药已有100余种上千品牌
非甾体药物主要根据其化学结构、选择性抑制程度、作用时间长短等进行分类,我们可以大致来了解一下相关药物的类别:
非甾体药物按化学结构分为七类:①甲酸类,代表药物是阿司匹林,其疗效肯定,但副作用明显;②乙酸类,代表药物为双氯芬酸钠、吲哚美辛等;③丙酸类,代表药物为布洛芬、萘普生等;④昔康类,代表药物为吡罗昔康、美洛昔康等;⑤昔布类,代表药物为塞来昔布、帕瑞昔布等;⑥吡唑酮类,代表药物为氨基比林、保泰松等;⑦其他类,代表药物为尼美舒利等。
非甾体抗炎药按化学结构的分类
非甾体药物按选择性抑制程度分为三类:①环氧化酶-2(COX-2)选择性抑制药,代表药物为塞来昔布、依托考昔、帕瑞昔布等;②一定选择性COX-2抑制药,代表药物为尼美舒利、依托度酸、美洛昔康等;③非选择性抑制药,代表药物有吲哚美辛、阿司匹林(有将阿司匹林归于特异性 COX-1 抑制剂)、舒林酸、布洛芬、双氯芬酸、萘丁美酮、氟比洛芬等。

非甾体抗炎药按抑制程度也分为五类
非甾体药物根据作用时间长短分为两类:①短半衰期的非甾体抗炎药,代表药物为双氯芬酸、依托度酸、酮洛芬、吲哚美辛、扶他林、英太青、戴芬、萘普生等;②长半衰期的非甾体抗炎药,塞来昔布、美洛昔康、尼美舒利、依托度酸、依托考昔、萘丁美酮、艾瑞昔布等。
非甾体药物按对软骨的影响不同分为三类:①对软骨基质有不良影响,如水杨酸类、消炎痛和保泰松等;②对软骨基质无明显影响,如炎痛喜康;③对软骨蛋白聚糖合成有促进作用,如舒林酸、双氯芬酸等。
非甾体抗炎药是欧美国家治疗痛风急性发作的一线用药,AAOS指南中强烈推荐有症状的膝骨关节炎患者口服或外用非甾体抗炎药以缓解疼痛。
常见非甾体抗炎药的分子结构
非甾体抗炎药解热、镇痛和消炎在了解非甾体抗炎药如何对关节炎消炎镇痛前,我们先来了解风湿关节疾病的炎症是如何出现的。通常,在骨骼内部没有能够感知疼痛的神经末梢,但是在关节中有比较多的可以感知疼痛的痛觉感受器。
当关节或滑膜出现炎症时,发炎的细胞会分泌一种名为磷脂酶A2的酶,它会催化磷脂水解生成花生四烯酸。花生四烯酸通过环氧酶(COX)的催化作用,就会生成前列腺素这种炎症机制。不断被生成的前列腺素,一方面刺激关节中可以感知疼痛的受体,向大脑传递疼痛;另一方面,进一步诱发炎症,让关节滑膜血管扩张,毛细血管通透性增加,从而导致关节出现肿胀、发热、疼痛的症状。
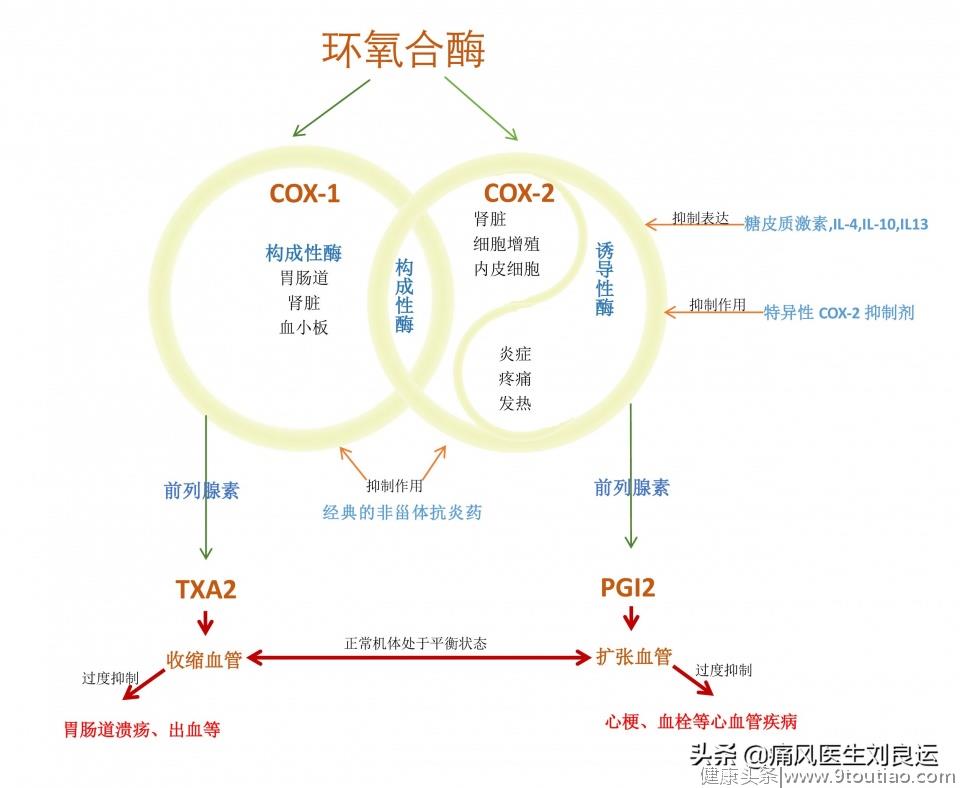
环氧化酶对疼痛的抑制机制
尽管非甾体抗炎药种类繁多,但是其镇痛机制是相同的:它们都是通过抑制环氧化酶(COX)的活性,从而抑制花生四烯酸最终生成的前列腺素,从而发挥解热镇痛和抗炎作用,阻断炎症反应的过程。
非甾体抗炎药的解热作用:主要通过抑制中枢前列腺素的合成、影响人体体温调控中心及下丘脑发挥解热作用,非甾体抗炎药只能让发热者的体温下降,而对正常体温没有影响。解热药仅仅是对症治疗,当体内药效消失后体温还会再度升高。所以对于关节炎出现发热情况,不能轻易使用非甾体抗炎药,而要从病因出发,仅用于高热时使用。
非甾体抗炎药的解热作用要与抗生素相区别
非甾体抗炎药的镇痛作用:主要作用于疼痛部位的外周,能产生中等程度的镇痛,对于各种创伤引起的剧烈疼痛和内脏平滑肌绞痛是没有效果的。一般用于关节肌肉疼痛、头痛、牙痛等慢性疼痛。非甾体抗炎药在组织损伤或炎症时,能抑制前列腺素的合成;抑制淋巴细胞活性和活化的T淋巴细胞的分化,减少对传入神经末梢的刺激;能直接作用于伤害性感受器,阻止致痛物质的形成和释放。
非甾体抗炎药的消炎作用:主要通过抑制前列腺素的合成、抑制白细胞的聚集、减少缓激肽的形成,改变淋巴细胞反应,减少粒细胞和单核细胞的迁移和吞噬作用、抑制血小板的凝集等发挥消炎作用,从而对控制风湿免疫性关节炎的急性疼痛起到“治标”的作用。

非甾体类抗炎药物(NSAIDs)在骨科、外科疾病中的使用
非甾体抗炎药有很强的解热、镇痛和抗炎作用,但选择药物要有合理性,这样不仅可以提高疗效,还可以降低不良反应发生风险。
选择非甾体抗炎药要有合理性
非甾体抗炎药伤心、伤肾又伤胃风湿免疫科常见疾病,如痛风性关节炎、骨关节炎、类风湿关节炎、强直性脊柱炎等,多伴有局部锐痛、炎性疼痛、酸胀痛、神经病理性疼痛等急、慢性疼痛,其中非甾体抗炎药物是作为常用的止痛药物作用于临床。
随着非甾体抗炎药使用的增多,这类药物的安全问题也越来越受到关注。一般而言,都认为非甾体抗炎药物存在潜在的心血管和消化道出血风险,在使用前要注意相关药物说明书警示的不良反应以及禁忌症。
目前而言,非甾体抗炎药主要存在以下问题:
非甾体抗炎药伤胃:胃肠道损害是非甾体抗炎药所引起的常见不良反应。主要表现为消化道不良、黏膜糜烂、上腹不适、隐痛、恶心、呕吐、饱胀、嗳气、食欲缺乏、胃十二指肠溃疡和出血等消化不良症状。长期口服非甾体抗炎药的患者中,有10%~25%的患者发生消化性溃疡。对胃肠道高风险患者可考虑使用环氧化酶2选择性抑制剂,或联合应用非甾体抗炎药与具有胃肠道保护作用的质子泵抑制剂或米索前列醇。
增加使用非甾体抗炎药的胃肠道疾病的危险
非甾体抗炎药伤心:所有非甾体抗炎药都可以增加心血管风险,能明显干扰血压,让平均动脉压上升。其中环氧化酶2选择性抑制剂胃肠道不良反应较轻,但患者突发心脏病或卒中的风险却增高。通常年龄大于65岁、有脑血管病史、心血管病史、肾脏病史、同时使用血管紧张素抑制剂及利尿剂、冠脉搭桥术围手术期等有心血管风险的患者慎用非甾体抗炎药。
NSAIDs药物介导心血管不良反应模式图
非甾体抗炎药伤肝:在治疗剂量下,非甾体抗炎药能导致10%的患者出现肝轻度受损的生化异常,但谷丙转氨酶明显升高的发生率低于2%。有肝硬化、酒精中毒及合用其他肝毒性药物等。肝毒性风险者使用NSAIDs,应根据肝功能情况调剂量,并严格遵从小剂量、短期使用的原则;此外,长期饮酒或使用肝酶诱导剂,长期或超量使用非甾体抗炎药有发生肝损害的风险。

非甾体抗炎药导致的肝脏损伤
非甾体抗炎药伤肾:非甾体抗炎药引起的肾损害表现为尿蛋白、尿中红细胞、尿中白细胞、急性肾功能不全、间质性肾炎、肾乳头坏死及水钠潴留、高血钾等;非甾体抗炎药主要与药物半衰期有关,半衰期越长,肾损伤风险越大。年龄大于65岁、肾衰竭、间质性肾炎、肾动脉粥样硬化、肾乳头坏死、糖尿病、体液失衡、肝硬化、心功能不全、容量不足及合用利尿剂、其他肾毒性药物和经肾排泄的化疗药物等有肾毒性风险者慎用。
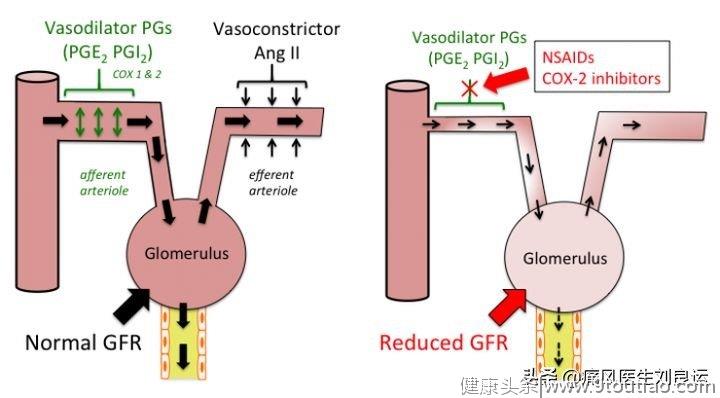
NSAIDs药物介导肾脏不良反应模式图
除此之外,非甾体抗炎药还能引起头痛、头晕、耳鸣、耳聋、弱视、嗜睡、失眠、感觉异常、麻木等神经系统不良反应;粒细胞减少、再生障碍性贫血、凝血障碍等血液系统不良反应;皮疹、血管神经性水肿、哮喘等过敏反应。

非甾体抗炎药超敏反应分类
鉴于如此多的的不良反应,医生一般不建议关节炎患者使用非甾体抗炎药自行止痛,而应该根据相关病情综合考虑用药。
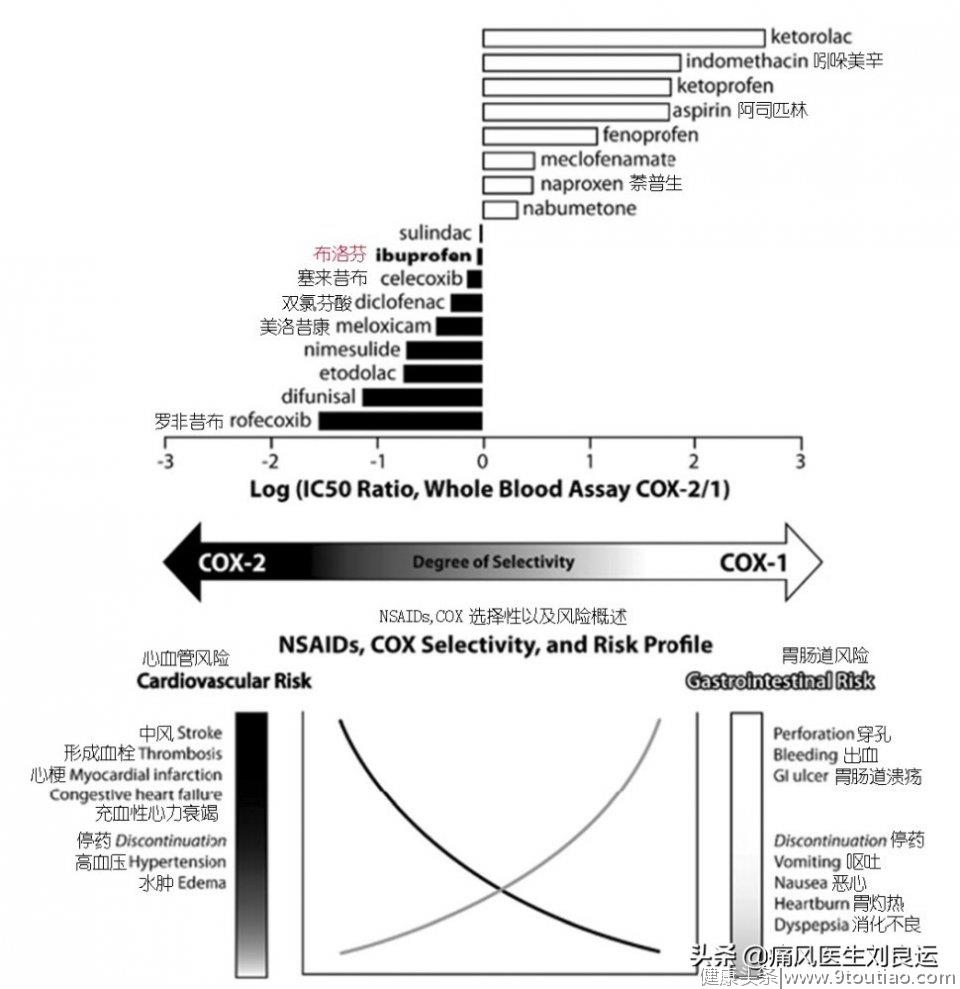
非甾体类抗炎药对COX的选择性及心血管、胃肠道风险
非甾体抗炎药的使用及注意事项目前而言,完全没有不良反应的非甾体抗炎药并不存在,其常见的胃肠道症状、肝和肾功能损害,以及可能增加的心血管不良事件,尤其对于心血管疾病者、肾功能不全者、肝功能不全者、儿童、妊娠期者、磺胺类药物过敏史者而言,需要谨慎使用。
非甾体抗炎药总体临床疗效没有明显的差别,但是不同个体的反应可能有差别。尽管某些药物的不良反应减少,但是对比其他药物而言,也只是概率和程度有所不同;尽管有些药物降低了一方面的不良反应,却在另一方面的不良反应可能加强了。
所以,在使用非甾体抗炎药用于治疗痛风性关节炎、骨关节炎、类风湿关节炎等关节炎疾病,缓解关节肿痛和改善全身症状时,我们强调个体化治疗原则,针对患者不同的情况科学用药:
了解药物类别:患者应尽可能了解非甾体抗炎药的种类、剂量和剂型,重视不同非甾体抗炎药的区别;在医生开药时,做到心中有数,知道该药物主要是用来镇痛、消炎还是解热。
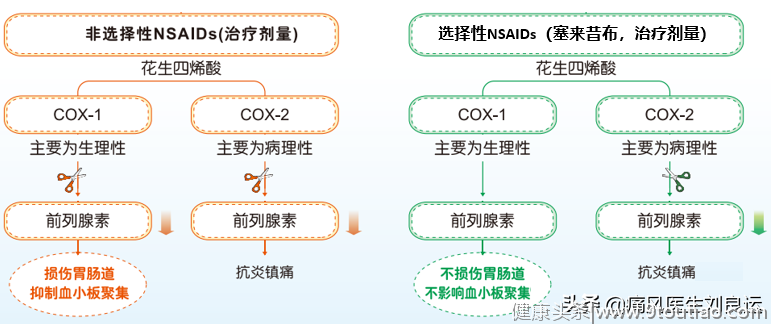
非甾体抗炎药的作用机制
不同疾病用药:除痛风性关节炎外,一般以“最低有效量”和“短疗程”为上策,因为应用药物时间较短,可以很好规避药物的不良反应;选用此药时,应用数日至1周无明显疗效时可以加量;如治疗无效可以考虑换药,但是避免同时服用2种或2种以上非甾体抗炎药;治疗痛风性关节炎一般强调足量和足疗程,直到急性痛风性关节炎完全缓解。
不同人群用药:老年人可以选用半衰期短或者剂量较小的非甾体抗炎药;不建议3月龄以下的儿童使用非甾体抗炎药作为镇痛药物;不建议轻易使用阿司匹林、对乙酰氨基酚、布洛芬作为儿童消炎镇痛或解热药物的首选;妊娠期和围孕期不建议使用非甾体抗炎药,非选择性NSAIDs可能增加流产、畸形风险,妊娠初期慎用。
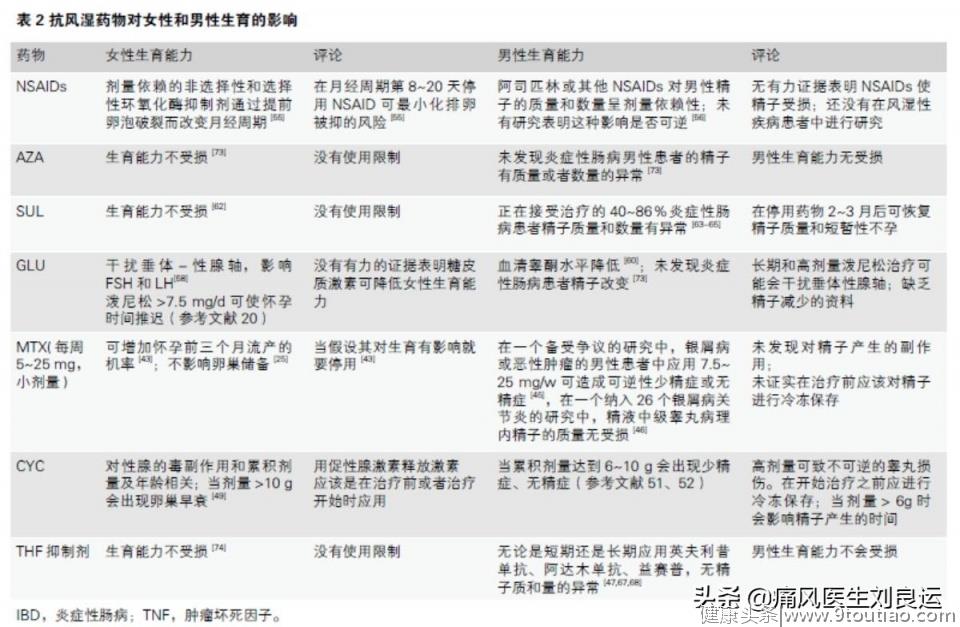
抗风湿药对男性和女性的生育影响
谨慎服药情况:肾功能不全者,应慎用非甾体抗炎药;心血管高危人群,应谨慎选用非甾体抗炎药,如确实需要使用,应注意慎用选择性COX-2抑制剂;肠胃功能不好的人群,尤其是有消化性溃疡甚至出血病史者,宜选用选择性COX-2抑制剂,或者在用非选择性COX抑制剂时,加用保护胃黏膜的质子泵抑制剂;为减少胃肠道反应,在使用非甾体抗炎药时,还应注意饭后服用,如果长期服用需要戒烟戒酒、少食辛辣刺激性食物等。
药物联合使用:无论是治疗哪种关节炎,应该避免同时服用2种或2种以上的非甾体抗炎药,因为这类药物的不良反应有协同作用,可以很好规避药物的副作用;选择性COX-2抑制剂塞来昔布、帕瑞昔布、尼美舒利因磺胺结构,磺胺类药物过敏者应避免使用;正使用喹诺酮类抗菌药物如氟哌酸、依诺沙星、洛美沙星、诺氟沙星者,不可同用氟比洛芬酯,以避免发生抽搐,因后者可增强抗菌药物抑制γ-氨基丁酸释放的作用;与洋地黄合用时,应注意观察有无黑便、腹疼、食欲不振、血尿及夜尿增多等情况,防止地黄中毒等;非甾体抗炎药应该避免与大剂量糖皮质激素或抗凝药合用。
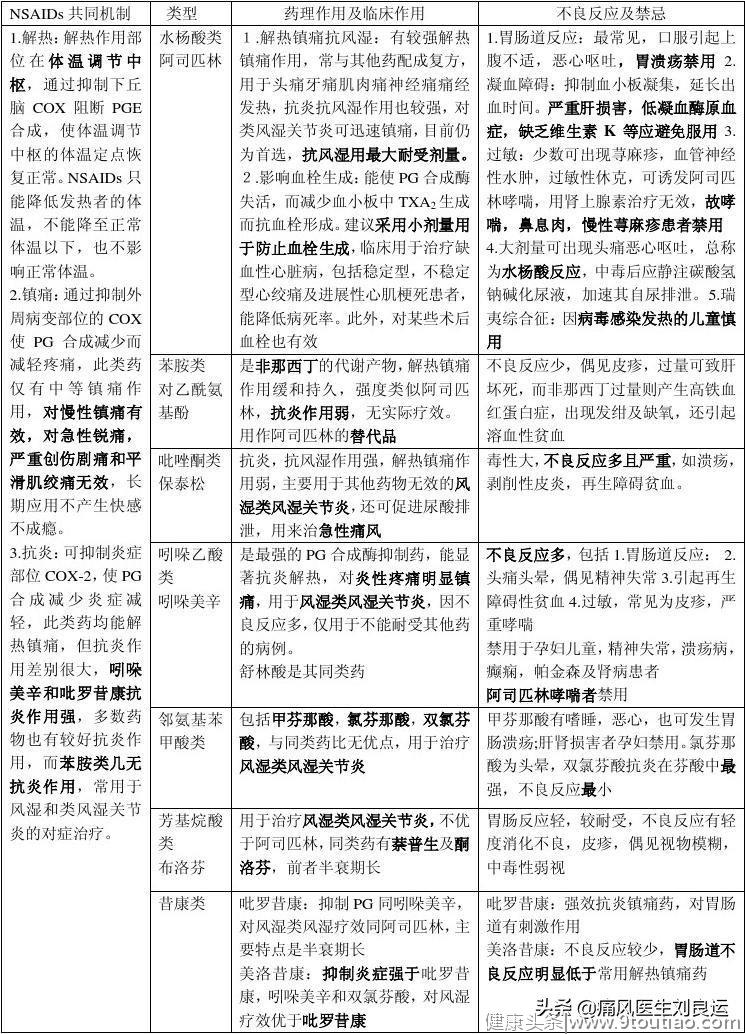
常见非甾体抗炎药的药物机制、临床作用、不良反应和禁忌
关节炎疾病用药:强直性脊柱炎可以使用吲哚美辛治疗;类风湿关节炎晨僵明显或夜晚疼痛严重者可选用双氯芬酸钠、萘丁美酮等;症状较轻的骨关节炎患者可以首选对乙酰氨基酚,其次选择舒林酸、双氯芬酸钠等对软骨蛋白聚糖合成有促进作用的非甾体抗炎药;痛风性关节炎建议先首选秋水仙碱,其次选择非甾体抗炎药,当关节疼痛无法止住、或对于无法口服药物的急性痛风性关节炎患者,可以选择糖皮质激素。
药物注意事项:服用非甾体抗炎药期间,应禁止饮酒及浓咖啡,乙醇可增加非甾体抗炎药的毒性,加重对胃肠粘膜的刺激,不要饮浓咖啡和酸性饮料;在病情允许的情况下,避免长时间使用和大量用药,痛风性关节炎治疗应立足于血尿酸的控制减少痛风发作,而不是长期应用非甾体抗炎药。
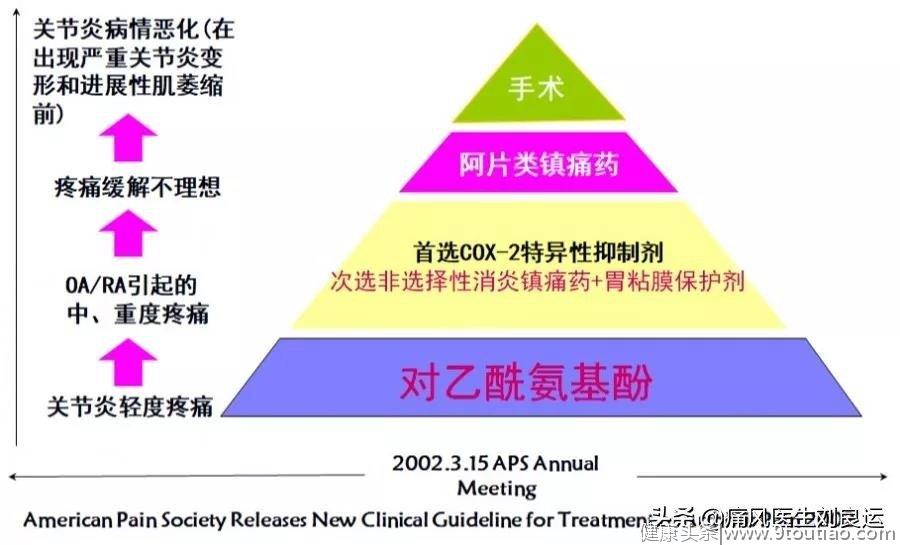
APS美国疼痛协会关节炎疼痛治疗指南
非甾体抗炎药虽然可以引起不少不良反应,但是多数患者在短期服用该类药物时出现不良反应较为轻微,能耐受,而且停药后不良反应即可消失,不会对该类药物发挥疗效产生影响。由于非甾体抗炎药可能产生的不良反应,我们要认识到这是一把双刃剑,切勿滥用;而且能不用时尽量不用,特别要避免长疗程服用。
关节炎的治疗,无论类风湿关节炎、强直性脊柱炎、骨关节炎还是痛风性关节炎,消炎镇痛是“治标”而不是治本,对于这些疾病的治疗,在疼痛消除后,应该注重于“治本”的治疗:类风湿关节炎和强直性脊柱炎治疗应该立足于对病情的控制,骨关节炎应该立足于病情的改善,痛风性关节炎应该立足于尿酸的降低与达标,减少对非甾体抗炎药的依赖。
刘医生建议,无论哪种关节疼痛,在服药非甾体抗炎药治疗期间,要注意血常规和肝肾功能的定期检测。另外,非甾体抗炎药的外用制剂,如扶他林乳胶剂、酮洛芬凝胶、吡罗昔康贴剂以及植物药等,对缓解关节疼痛有一定作用;另外,也可以采用局部超声电导、中医针灸等方法进行消炎镇痛。

根据药物的特点及患者情况使用非甾体抗炎药,才能发挥治疗价值
【参考资料】
[1]张念森.非甾体抗炎药的临床应用及不良反应[J].中国药物评价,2013,30(01):37-38.
[2]李治,苏华,冷静.国内外药物性肝损害状况分析[J].东南国防医药,2007(06):476-480.
[3]杨桂菊.非甾体抗炎药的合理应用[J].中国现代药物应用,2011,5(21):123-124.
[4]王振刚.非甾体抗炎药物在中国的应用[J].中国医刊,2004(05):14-17.
[5]张楠,赵侠,周颖, et al. 乙醇与药物相互作用的研究现状[J]. 中国临床药理学杂志, 2017(4).
[6]徐慧敏等.磺胺类药物过敏和交叉过敏的研究进展[J].中国药理学与毒理学杂志,2012,26(6):897-900.
[7]痛风及高尿酸血症基层诊疗指南(2019年)[J].中华全科医师杂志,2020,19(4):293-303.