痛风进入慢性期后,关节炎出现两种发作,规范治疗很关键
未经过治疗或治疗不当的痛风患者,其急性关节炎反复发作会逐渐进展为慢性痛风性关节炎。国外的报道认为,从痛风首次发作到进展为慢性关节炎的间隔为3到42年,平均11.6年。在我国,因为基础医疗水平的差异,这一时间还要提前。痛风进入慢性期后,关节炎的发作越来越频繁,间歇期缩短,疼痛逐渐加剧,甚至在发作之后不能完全缓解,受累关节也逐渐增多,晚期可出现痛风石所致的关节畸形,活动受限。
慢性痛风性关节炎患者经过积极有效的治疗,痛风石可缩小或溶解,关节功能也可以改善,肾功能障碍也可以改善。但患者依从性差、部分患者合并症较多、对临床常用药物的反应差,是影响慢性痛风预后的重要因素。当出现肾功能严重受损、痛风石破溃后并发感染、痛风性肾结石导致泌尿系感染等情况时,预后更差,严重者可导致死亡。

因此,积极有效的治疗,才是改善慢性痛风性关节炎的关键。接下来,我们就为大家介绍慢性痛风性关节炎的规范治疗方法。
1、慢性痛风急性发作的治疗
有效的抗炎止痛治疗是治疗慢性痛风急性发作的关键,可选择非甾体类抗炎药、秋水仙碱、糖皮质激素等。推荐首选非甾体抗炎药,其中依托考昔被批准用于急性痛风发作的治疗,具有快速安全强效的特点,对于慢性痛风急性发作、疼痛严重、多关节受累的患者可作为一个选择。有研究证实,依托考昔120毫克一天一次与吲哚美辛50毫克一天三次相比,二者疗效相当,但前者的耐受性及安全性更好。
对于治疗反应不佳的患者可考虑联合治疗,联合治疗方案有:秋水仙碱+非甾体抗炎药;口服糖皮质激素+秋水仙碱;关节腔内注射糖皮质激素+秋水仙碱。考虑到可能会有消化道不良的叠加反应,不推荐非甾体抗炎药联合糖皮质激素治疗。联合治疗的剂量为两种药物均足量或一种药物足量,另一种药物预防量。当受累关节较多且疼痛VAS评分大于7分时,慢性痛风急性发作起始,即可考虑给予联合治疗。另外,还应重视局部用药的辅助治疗,如外用非甾体类抗炎药、青鹏软膏等,均有助于痛风急性症状的改善。疼痛严重者可联用曲马朵等止痛药物。
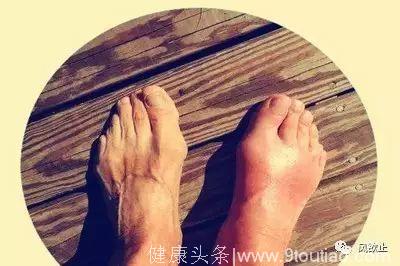
2、慢性痛风反复发作的治疗
慢性痛风性关节炎患者痛风多反复发作,累及多个关节,甚至没有间歇期。治疗上,应在抗炎止痛的基础上,积极给予降尿酸治疗,而不应等炎症缓解后再加药。
对于慢性痛风性关节炎患者,应将血尿酸控制在300微摩尔每升以下。血尿酸水平的持续达标,可以降低痛风急性发作的频率,促进痛风石的溶解,减慢肾功能不全的进展,是疾病治疗痊愈的关键。要做到血尿酸持续达标,应注意以下几点:足剂量的降尿酸药物很关键。降尿酸药物应从小剂量开始,但逐渐加大剂量直到血尿酸水平达标更加重要;借助“一箭双雕”的药物。比如,降压药氯沙坦可通过抑制肾小管对尿酸的重吸收,使尿酸排泄率提高3成。
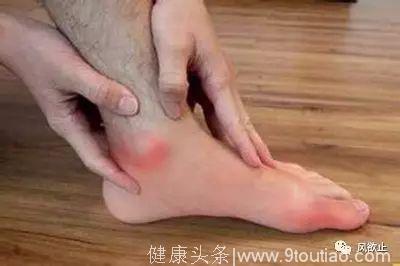
降尿酸治疗的同时,还应给予预防急性发作的药物,以减少痛风的急性发作,提高患者药物治疗的依从性和尿酸达标率。预防性药物可选用小剂量的秋水仙碱或非甾体抗炎药。至于预防用药的持续时间,中国指南推荐至少 1个月,欧洲指南推荐6到12个月,美国指南更加强调预防性治疗的重要性,延长了预防性治疗的期限。与此同时,还应积极避免急性发作的诱因,比如高嘌呤饮食、劳累等,以及可能会升高血尿酸的相关药物。