急性冠脉综合征,最新进展知多少——心脏病学总结2018
1955年,美国前总统艾森豪威尔发生心肌梗死时,他的私人医生一度将其症状解释为胃肠道疾病。10小时后他才转入当地一家医院,心电图显示前外侧壁ST段抬高型心肌梗死(STEMI)。根据第四版心肌梗死通用定义,艾森豪威尔是1型心肌梗死。
时至今日,心肌梗死的诊断和治疗已经有了天翻地覆的变化。我们不仅区分五种类型的梗死,还区分心肌梗死和心肌损伤,后者定义为心肌肌钙蛋白(cTn)升高,与不良预后相关。心肌梗死除了生物标志物异常,还有心电图变化和缺血证据。

医脉通编译整理,未经授权请勿转载。
而在20世纪50年代,对于心肌梗死,不但缺乏诊断工具,也没有很有效的治疗方法。那时,心电图并不常用,也不能检测心肌酶;能用的药物也不过是硝酸甘油和吗啡;阿司匹林被认为是心脏病患者的禁忌,直到Sir John Vane发现它具有抑制血小板聚集的作用;再后来,β受体阻滞剂、他汀类药物、P2Y12抑制剂逐渐加入了心肌梗死的治疗和预防阵营;最重要的一步,当然是快速有效的再灌注和血运重建,包括溶栓和PCI,支架(尤其是药物洗脱支架)改善了直接经皮冠状动脉成形术的效果,并使其成为急性冠脉综合征(ACS)的一线治疗。
这些令人印象深刻的飞跃,使急性心肌梗死患者的死亡率显著降低。2018年,ACS管理都有哪些进展呢?我们来看European Heart Journal 的综述。
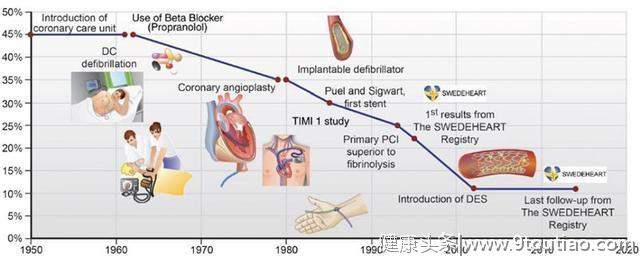
图1 随着时间推移,急性心肌梗死的死亡率大大降低
发 病 机 制
1.免疫的改变
在ACS患者中,效应T细胞活性较高,提示获得性免疫失调机制可能在冠状动脉不稳定中起作用。Flego等发现ACS患者的MMP-9释放增加可能是关键环节,提出了ACS的事件序列和炎症的系统证据;还提出MMP-9和CD31可能是抗炎治疗的理想分子靶点,可作为ACS预后的临床生物标志物。
2.斑块糜烂
至少1/3的ACS是由斑块糜烂引起的,而且其识别率可能增加。一项光学相干断层扫描(OCT)研究评估了822名STEMI患者的罪犯斑块,发现斑块糜烂是可以预测的。多变量分析中,年龄<50岁、目前吸烟、缺乏其他冠状动脉危险因素、无多支血管病变、病变严重程度较低、血管直径大、位置在分叉附近与斑块糜烂显著相关。
Sugiyama等发现,与罪犯斑块破裂相比,斑块糜烂患者的非罪犯斑块较少,血管不稳定程度较低,表明斑块破裂和斑块糜烂的病理生理机制不同。
Pedicino等发现,与斑块破裂相比,斑块糜烂患者的HYAL2和CD44v6的基因和蛋白表达水平较高。HYAL2可能成为潜在的ACS生物标志物。斑块糜烂的特征在于透明质酸代谢的显著改变。
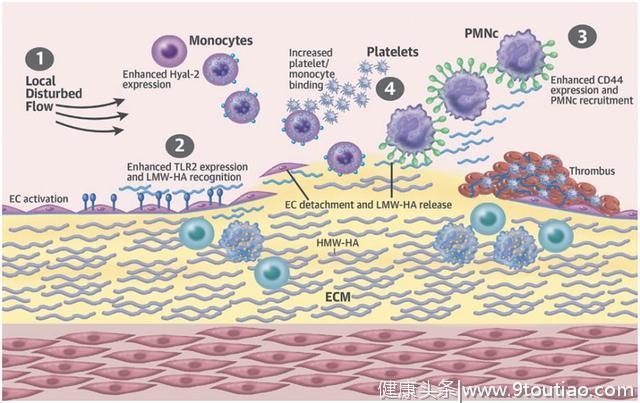
图2 斑块糜烂模型
3.对心肌梗死后重塑的新见解
相关的研究涉及:(1)以往未知的血管生成生长因子Emc10,可能在心梗后心脏修复中起作用;(2)可能作为利尿钠肽清除受体阻断剂起作用的破骨细胞(OSTN)在心梗后心力衰竭治疗中的作用;(3)缺乏BK线粒体通道使得心脏更容易发生缺血/再灌注损伤,而PDE5抑制剂预处理可能具有保护作用,线粒体心肌细胞BK通道可能成为减少急性心脏损伤以及心梗后不良事件的治疗靶点。
早 期 诊 断
1.肌钙蛋白
急诊疑似急性心梗患者的肌钙蛋白评估时间仍存在争议。Badertscher等进行了一项大型多中心研究,纳入了疑似急性心梗的急诊科患者,评估了肌钙蛋白对于急性心梗的诊断价值。
在2547名检测hs-cTnT的患者中,387人(15%)最终诊断为急性心梗;0/1 h流程和0/3 h流程的阴性预测值相似(NPV 99.8%,95%CI 99.4–99.9 vs. 99.7%,95%CI 99.2–99.9;P=0.645),但后者排除了更多的患者(60% vs. 44%;P<0.001)。
在2197名检测hs-cTnI的患者中,327人(15%)最终诊断为急性心梗;0/1 h流程的阴性预测值更高(NPV 99.6%,95%CI 99.1–99.9% vs. 97.8%,95%CI 96.7–98.5;P<0.01),两种流程排除的患者相似(52% vs. 51%;P=0.507)。研究认为,0/1 h流程更优。
2.心肌肌球蛋白结合蛋白
一项研究显示,心肌肌球蛋白结合蛋白(cMyC)对急性心梗的区分能力(ROC曲线下面积)为0.924,hs-cTnT和hs-cTnI分别为0.927和0.922,三者相当,均优于cTnI(0.909)。对于胸痛3小时内的患者,cMyC诊断或排除心梗的效能优于hs-cTnT和hs-cTnI。
风 险 分 层
1.生物标志物
一项研究发现,富半胱氨酸血管生成诱导因子61(Cyr61或CCN1)加入GRACE风险评分可改善全因死亡率、全因死亡率或心肌梗死复合终点的危险分层。
2.心脏磁共振
De Waha等对7个直接PCI随机试验、1688例患者数据进行了汇总分析,通过CMR晚期钆增强成像评估再灌注后7天的微血管阻塞(MVO)情况。960例(56.9%)存在MVO,MVO范围与死亡率和心衰住院存在相关性;在进一步调整梗死面积后,MVO仍与全因死亡率显著相关(Cox aHR 1.09,95%CI 1.01–1.17;P=0.03)。
3.激发试验
Montone等前瞻性地评估了80名冠状动脉非阻塞型心肌梗死(MINOCA)、疑似冠状动脉血管舒缩异常的患者中冠脉造影后立即进行激发试验的情况。46.2%的患者进行了激发试验(乙酰胆碱/麦角新碱)且无任何并发症;在结果为阳性的患者中,64.9%有心外膜血管痉挛,35.1%有微血管痉挛。
中位随访36个月,与阴性患者相比,阳性患者的死亡率(32.4% vs. 4.7%;P=0.002)、心脏性死亡(18.9% vs. 0.0%;P=0.005)、ACS再入院(27.0% vs. 7.0%;P=0.015)以及严重心绞痛(Seattle score: 88 vs. 100)的比例更高。
女性急性冠脉综合征
1.桡动脉和股动脉入路
Gargiulo等评估了MATRIXA-Access试验中ACS患者使用桡动脉和股动脉入路的性别差异。8404名患者中,26.6%为女性。男性发生入路局部出血(RR 0.64;P=0.0016)、严重出血(RR 0.17;P=0.0012)和输血(RR 0.56;P=0.0089)的风险较低。
当比较桡动脉和股动脉入路时,性别分层的MACCE和NACE没有明显的相互作用(Pint分别为0.15和0.18),虽然对于两个主要终点,女性桡动脉入路的获益相对更大(RR 0.73,P=0.019;RR 0.73,P=0.012)。
2.高强度他汀使用的性别差异
Peters等纳入了16898名年龄小于65岁、有商业健康保险的成人(26%为女性)和71358名年龄高于66岁、有政府医疗保险的成人(49%为女性),分析了心梗出院后30天内高强度他汀类药物的使用情况。发现与男性相比,女性接受高强度他汀治疗的比例较低(aRR 0.91,95%CI 0.90–0.92)。造成这种差异的根本原因需要进一步研究。
长 期 预 后
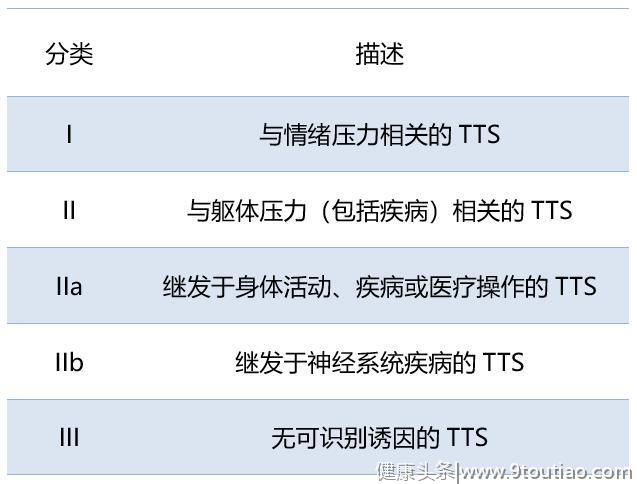
Ghadri等将国际Takotsubo登记资料中的Takotsubo综合征(TTS)患者的长期死亡率与年龄、性别匹配的ACS患者队列进行了比较,并根据诱因比较了不同亚组的短期和长期死亡率。
总体而言,1613名TTS患者的长期死亡率与ACS患者相似。长期随访期间,由身体压力诱发TTS的患者死亡率高于ACS患者,而由情绪压力诱发TTS的患者死亡率低于ACS患者。
因此,作者提出了一种基于诱发因素的TTS新分类方法,可以作为TTS短期和长期预后的预测工具。
表1 基于诱发因素的Takotsubo综合征新分类
药 物 治 疗
1.抗血小板药物
SMART-DATE试验比较了双联抗血小板治疗(DAPT)6个月和12个月的差异,共纳入2712名拟接受PCI的ACS患者,随机分配到6个月DAPT组或12个月DAPT组(≥12个月)。主要终点为18个月时全因死亡、心肌梗死或卒中的复合终点,结果满足非劣效性,两组累积事件发生率分别为4.7%和4.2%;但6个月DAPT组的心肌梗死发生率更高(24人[1.8%] vs. 10人[0.8%];2.41 [1.15–5.05];P=0.02),支架内血栓形成数量更多(15人[1.1%] vs. 10[0.7%];P=0.32)。
PRAGUE-18试验比较了ACS患者使用替格瑞洛和普拉格雷的差异,1230名ACS患者(同时服用阿司匹林)被随机分配,主要终点为1年时的心血管死亡、心肌梗死或卒中。普拉格雷组和替格瑞洛组主要终点无显著差异(6.6% vs. 5.7%;HR 1.167,95%CI 0.742–1.835;P=0.503),心血管死亡(3.3% vs. 3.0%;P=0.769)、心肌梗死(3.0% vs. 2.5%;P=0.611)、卒中(1.1% vs. 0.7%;P=0.423)、全因死亡(4.7% vs. 4.2%;P=0.654)、明确的支架内血栓形成(1.1% vs. 1.5%;P=0.535)、所有出血(10.9% vs. 11.1%;P=0.999)均无显著差异。
P2Y12抑制剂的降阶梯治疗是一个可选择的替代策略。TROPICAL ACS试验中,患者被随机分配到普拉格雷标准治疗12个月组(对照组)或降阶梯治疗组,后者给予普拉格雷治疗1周、然后氯吡格雷治疗1周,随后根据血小板功能检测指导14天后的用药,给予氯吡格雷或普拉格雷。主要终点为心血管死亡、心肌梗死、卒中或出血BARC≥2级。结果显示,降阶梯治疗取决于患者的年龄,年轻患者可以获得显著的净临床获益;老年患者中,两种治疗无显著差异(15.5% vs. 13.6%;HR 1.17,95%CI 0.69–2.01;P=0.56)。
GLOBAL LEADERS试验纳入了15991名接受PCI的患者,比较了两种抗血小板治疗方案:(1)短期双抗:阿司匹林+替格瑞洛治疗1个月,然后替格瑞洛90mg bid单药治疗23个月;(2)标准双抗:阿司匹林+氯吡格雷治疗1年,然后阿司匹林单药治疗1年。主要终点为2年时全因死亡率或新发现Q波心肌梗死,短期双抗组为3.8%,标准双抗组为4.4%(RR 0.87,95%CI 0.75–1.01;P=0.073);2年时的全因死亡率无显著差异(2.81% vs. 3.17%;P=0.182)。有趣的是,ACS患者和冠状动脉疾病(CAD)患者的结果几乎完全相同。
2.口服抗凝药
ACS合并房颤的患者,可能需要抗血小板和抗凝联合治疗,四项随机试验比较了不同的抗栓治疗方案,包括DAPT+口服抗凝药(OAC)或一种抗血小板药物+OAC。
一项荟萃分析比较了双联和三联抗栓治疗的安全性和有效性。与三联治疗相比,双联治疗的TIMI大出血和轻微出血发生率相对减少47%(4.3% vs. 9.0%;HR 0.53,95% credible interval (CrI) 0.36–0.85,I2=42.9%);两组主要不良心脏事件(MACE)发生率无显著差异(10.4% vs. 10.0%,HR 0.85,95%CrI 0.48–1.29,I2=58.4%)。该研究表明,双联治疗(一种抗凝药物+一种抗血小板药物)可能优于三联治疗(一种抗凝药物+两种抗血小板药物)。
一项瑞典登记研究纳入了7116名在急性心梗时接受PCI、合并房颤的患者,出院时,16.2%接受三联治疗(阿司匹林+氯吡格雷+华法林),1.9%服用阿司匹林+华法林,7.3%服用氯吡格雷+华法林,60.8%接受双抗治疗。
表2 三联治疗和双联治疗的比较

除了房颤外,检查发现左心室血栓也需要口服抗凝药物。一项研究显示,左心室血栓患者发生全身栓塞的几率是16.3%,而无左心室血栓者为2.9%。多变量分析显示,左心室血栓是ACS患者全身栓塞的独立预测因子。TTR≥50%患者的栓塞事件发生率明显低于TTR<50%的患者(2.9% vs. 19%;P=0.036)。虽然左心室血栓患者似乎从OAC中受益,但是最佳疗程仍然不确定。
ATLAS ACS-2 TIMI 51试验评估了在阿司匹林和氯吡格雷双抗治疗基础上加用利伐沙班(2.5mg bid)的疗效和安全性。一项事后分析显示,每10000人-年加用低剂量利伐沙班,与安慰剂相比,致死或不可逆缺血事件减少115(663 vs 548;95%CI 18–212),致死或不可逆严重伤害事件增加10(33 vs. 23;95%CI -11–32)。研究表明,ACS患者在DAPT基础上加用利伐沙班可带来致死或不可逆事件的净获益。
3.围手术期抗凝
最新的ESC血运重建指南降低了直接PCI期间比伐卢定抗凝的建议级别。
VALIDATE-SWEDEHEART试验中,6006名ACS患者被随机分配到比伐卢定组或肝素组。结果显示,PCI过程中使用比伐卢定或肝素后主要终点发生率并无显著差异,分别是12.3%和12.8%(HR = 0.96;95%CI,0.83-1.10;P=0.54);而且各亚组的结果相同,包括STEMI患者与NSTEMI患者。两组支架内血栓形成的发生率分别为0.4%和0.7%(HR 0.54,95%CI 0.27–1.10;P=0.09)。
MATRIX试验中,7213名ACS患者被随机分配到比伐卢定组或肝素组,部分患者使用了GPI。结果显示,无论是否使用GPI,比伐卢定组的MACE(死亡、心肌梗死或卒中)发生率较肝素组无显著降低。
4.降脂药物
ODYSSEY OUTCOMES试验纳入了18 924名ACS后患者,尽管接受了最大耐受剂量的他汀类药物治疗,但LDL-C水平仍≥1.8 mmol/L。将患者随机分配到alirocumab组或安慰剂组。中位随访时间2.8年,两组主要终点发生率分别为9.5%和11.1%(HR 0.85,95%CI 0.78–0.93;P<0.001),alirocumab组死亡率较低(3.5% vs. 4.1%,HR 0.85;95%CI 0.73–0.98);安全性终点无显著差异。
IMPROVE-IT试验中,与辛伐他汀组相比,依折麦布+辛伐他汀组7年时主要终点减少了1.8%(HR 0.90;95%CI 0.84–0.96;7年NNT 56)。FOURIER研究中,evolocumab将2.2年主要终点减少了1.5%(HR 0.80;95%CI 0.73–0.88;2.2年NNT 67)。
与对照组相比,依折麦布和PSCK9抑制剂治疗的肌肉骨骼、神经认知、胃肠道或其他不良事件风险无显著差异。
5.氧疗
DETO2X-AMI试验的预设亚组分析评估了STEMI患者吸氧对临床预后的影响。1361名患者吸氧,1446名患者不吸氧。
主要复合终点为1年时全因死亡、心梗再入院、心源性休克或支架内血栓形成,两组分别为6.3%和7.5%(HR 0.85,95%CI 0.64–1.13;P=0.27)。接受直接PCI的STEMI患者,如果血氧正常,那么常规补充氧气没有益处。
介 入 治 疗
去年,PCI方面发表了多项新数据,主要涉及围术期和术后药物治疗、STEMI和NSTEMI血运重建策略、生物可吸收支架(BRS)、血栓抽吸、血流储备分数(FFR)和自发性冠状动脉夹层。
1.围手术期药物治疗
SECURE PCI研究评估了PCI术前阿托伐他汀预处理对ACS患者的影响。结果显示,围手术期负荷剂量的阿托伐他汀未能降低ACS患者的30天MACE和计划的侵入性治疗。
该试验在巴西的53个中心纳入4191名拟行PCI的ACS患者,随机分配到阿托伐他汀组(n=2087)或安慰剂组(n=2104),治疗组PCI术前和术后24小时给予80mg阿托伐他汀,所有患者24小时后给予阿托伐他汀40mg治疗30天。
64.7%的患者接受了PCI,8%接受了冠状动脉旁路移植手术,27.3%仅接受药物治疗。30天时,阿托伐他汀组和安慰剂组MACE发生率分别为6.2%和7.1%(绝对差异0.85%,95%CI -0.70%–2.41%;HR 0.88,95%CI 0.69–1.11;P=0.27)。
研究不支持未经选择的拟行血运重建的ACS患者常规使用负荷剂量的阿托伐他汀。
2.血流动力学稳定STEMI的多支血管PCI
一项荟萃分析对11项随机试验、3561名患者的数据进行了汇总,比较了无心源性休克STEMI患者完全血运重建或仅处理罪犯血管的差异。结果显示,完全血运重建显著降低了死亡率或心梗风险(RR 0.76,95%CI 0.58–0.99;P=0.04),Meta回归分析显示,直接PCI时进行完全血运重建与更好的预后相关(P=0.016)。
6项直接PCI期间完全血运重建的试验中,总死亡率(RR 0.62,95%CI 0.39–0.97;P=0.03)和心梗(RR 0.40,95%CI 0.25–0.66;P<0.001)风险显著降低。5项分期血运重建试验中,未显示总死亡率(RR 1.02,95%CI 0.65–1.62;P=0.87)或心梗(RR 1.04,95%CI 0.48–1.68;P=0.86)的显著获益。但这项荟萃分析存在一些局限性,因此该组患者中的血运重建策略仍存在不确定性。
STEMI患者的非梗死相关动脉(non-IRA)的慢性完全闭塞(CTO)与死亡率增加相关。目前尚不清楚,对这种CTO病变进行分期血运重建能否改善预后。一项荟萃分析纳入6项研究、1253名患者,比较了PCI时处理非梗死相关动脉CTO与不处理的差异。
结果显示,CTO PCI组主要不良心血管事件(OR 0.54;95%CI 0.32–0.91)、心血管死亡(OR 0.43;95%CI 0.20–0.95)和心衰再入院(OR 0.57;95%CI 0.36–0.89)显著减少;两组全因死亡率(OR 0.47;95%CI 0.22–1.00)、心肌梗死(OR 0.78;95%CI 0.41–1.46)、重复血运重建(OR 1.13;95%CI 0.56–2.27)和卒中(OR 0.51;95%CI 0.20–1.33)无显著差异。
3.STEMI合并心源性休克的多支血管PCI
CULPRIT-SHOCK试验比较了急性心梗合并心源性休克进行罪犯血管PCI(可能分期血运重建)和多支血管PCI的差异,将706名患者随机分配到两组。30天结果显示,两组全因死亡率分别为43.3%和51.5%(P=0.03);1年时全因死亡率分别为50%和57%(P=0.07)。Landmark分析显示,仅罪犯血管PCI的死亡率获益仅限于最初的30天。
KAMIR-NIH登记研究纳入了659名STEMI、多支血管病变合并心源性休克患者,260人进行了多支血管PCI,399人仅梗死相关动脉PCI。两组全因死亡率分别为21.3%和31.7%(HR 0.59,95%CI 0.43–0.82;P=0.001);多支血管PCI与1年时全因死亡和患者导向的综合结局风险降低相关。研究者认为,多支血管PCI可能是改善STEMI合并心源性休克患者预后的合理策略。然而,这只是注册研究结果,证据级别低于CULPRIT-SHOCK试验。
目前有足够的证据可以为多支血管病变的STEMI最佳治疗策略提供支持:(1)急性期应仅处理IRA,除非另一条动脉存在严重的限制血流的病变;(2)如果可能,患者应该在出院前进行完全血运重建,即出院前进行分期血运重建。但很多国家的医保系统中,二次住院进行分期PCI的报销比例更高。
4.支架和PCI技术
一项研究评估了10312例患者接受依维莫司洗脱BRS的结果。总体12个月死亡率为1.2%,心脏性死亡0.6%,心梗发生率2.7%,明确和可能的支架内血栓形成发生率1.6%(急性34例,亚急性63例,晚期60例)。Landmark分析显示,30天支架内血栓形成发生率为0.94%,1个月内开始下降,12个月时为0.58%。支架内血栓形成高危因素包括没有预扩张、分叉病变和DAPT中断。依维莫司洗脱BRS治疗后的临床结局可能通过特定的植入方案得到改善。
一项单中心登记研究纳入657名患者,接受了925枚冠状动脉BRS,描述了早期和晚期BRS血栓形成(ScTs)的不同机制。共记录到28个ScTs,其中14个在早期(2.2%),5个在晚期(0.9%),9个在极晚期(1.7%)。早期支架内血栓形成的预测因子是BRS放置不到位,晚期支架内血栓形成与血管直径大和BRS尺寸过小有关。
FUTURE试验评估了FFR指导PCI或CABG或仅药物治疗的临床决策能否改善临床预后。研究在入组938名患者后停止招募,因为FFR指导组的全因死亡率显著增加(3.7% vs. 1.5%,HR 2.39,95%CI 1.05–5.43;P=0.038);FFR指导组和血管造影组1年时主要复合终点(全因死亡率、心梗、重复血运重建或卒中)无明显差异。
工作时间和非工作时间进行的直接PCI有差别吗?Reinstadler等研究表明,两个时间段进行的直接PCI,治疗后心肌损伤无明显差异;STEMI患者直接PCI的有效性和安全性与进行血运重建的时间无关。
5.NSTEMI的侵入性策略
一项研究者发起的随机、平行组试验评估了323例NSTEMI患者接受即刻侵入性干预的长期影响,患者被随机分配到即刻侵入性策略组(1.4小时)或延迟侵入性策略组(61.0小时)。随访3年,两组死亡或新发心梗发生率分别为12.3%和22.5%(HR 0.50,95%CI 0.29–0.87;P=0.014)。即刻策略的获益主要来自于早期再梗死风险降低。两组的3年死亡率分别为9.3%和10.0%(P=0.83)。
VERDICT试验显示,早期冠脉造影(中位数4.7小时)的临床结局优于延迟血管造影(中位数61.6 小时),但趋势不显著;不过,在GRACE>140分的亚组中,这一趋势变得显著。
6.左主干PCI
DELTA-2注册研究纳入了3986名无保护左主干狭窄患者,用第二代药物洗脱支架进行PCI;将结果与DELTA 1 CABG队列进行了比较。
中位随访时间为501天,PCI DELTA 2组的死亡、心梗、卒中的主要终点发生率低于DELTA 1 CABG组(10.3% vs. 11.6%;aHR 0.73,95%CI 0.55–0.98),前者在卒中方面具有优势(0.8% vs. 2.0%;aHR 0.37,95%CI 0.16–0.86),而后者在靶血管血运重建方面存在优势(14.2% vs. 2.9%;aHR 3.32,95%CI 2.12–5.18)。
7.自发性冠状动脉夹层
加拿大自发性冠状动脉夹层(SCAD)多中心队列研究纳入了750名非动脉粥样硬化ACS患者,经冠脉造影诊断为SCAD。数据表明,SCAD年轻女性更多见,压力(情绪或身体)是最常见的诱因,纤维肌发育不良是最常见的病因;初次血管造影时,64%的患者TIMI血流3级;86%的患者接受了保守治疗,其中一名患者(0.1%)死亡。
未 来 展 望
目前对于ACS来说,最大的问题是心源性休克或心脏性猝死生还患者的有效管理。实际上,在过去十年中,这部分患者的死亡率没有显著变化,1年死亡率仍然在40%–60%;而稳定的患者在住院期间的生存率高达98%,1年时为90%。
如何降低心脏骤停患者的死亡率呢?心脏骤停后1分钟是最关键的。每个人都应该掌握心肺复苏技能,以防止患者出现不可逆的神经损伤。这里的教育空白是我们必须要填补的。
通过快速通道缩短门-球时间也是解决上述问题的关键。经皮泵和辅助装置是解决血液动力学障碍问题、减轻左心室负荷、避免多器官损伤、改善泵功能的新型工具,但仍需进一步研究评估。CANTOS试验显示,新型抗炎策略有助于减少梗死面积并促进血液动力学恢复。
最后,我们仍然希望干细胞治疗能够实现心肌梗死后再生。
医脉通摘译整理自:Petr Widimsky, Filippo Crea, Ronald K Binder, Thomas F Lüscher. The year in cardiology 2018: acute coronary syndromes. European Heart Journal, 02 January 2019.