一文读懂急性脑梗死的诊断与治疗
患者,男性,44岁,因“突发言语困难,右侧肢体无力2h”入院。患者2h前吃早餐时,突然发生言语困难,讲话不流利,伴有右侧肢体无力,筷子掉落,不能行走。无抽搐及意识不清。120 急诊送入我院。
追问病史,昨天上午有过讲话困难,但持续10min左右自行缓解,未就诊。既往有2型糖尿病史5年,平日饮食控制,不监测血糖。否认高血压病、心脏病及家族史。个人和家族史:酒烟嗜好20余年。吸烟20支/d,饮白酒250 ml/d。
一、体格检查
(1)内科检查:
T 36.5℃,P 92次/min,BP 156 mmHg/100 mmHg, R 18次/min。双肺呼吸音清,心律齐。腹软,肠鸣音正常,肝脾无肿大。Wt 75 kg。
(2)神经系统检查
神清合作,精神可,可理解别人的语言,但吐词费力,仅能说一两个字。
颅神经:瞳孔3 mm,等大等圆,各方向运动正常,光反射存在。无偏盲。双侧额纹对称,右侧鼻唇沟浅,口角左偏。伸舌偏右,无舌肌萎缩及肌束颤动。
运动:右侧上肢肌力0/5级,右下肢肌力1/5级。右侧上肢肌张力低,下肢肌张力正常。右肱二头肌反射肱三头肌反射、桡骨膜反射、膝反射、踝反射均较左侧减弱。右侧巴彬斯基征、戈登征(+),左侧肢体肌力正常,病理征(-)。
感觉系统:右侧上下肢针刺觉减退,双侧深感觉正常;复合感觉双侧对称、存在。
共济运动:右侧肢体无法合作。
二、实验室及影像学检查
(1)血常规:
RBC 4.23X1012/L,WBC 11.6X109/L,N84%,PLT 123X109/L。
(2)凝血功能:
TT 19s,PT 11s,APTT 38s,Fib3.6g/L,INR 0.98。
(3)随机血糖:
16.5 mmol/L。
(4)肝功能:
ALT 35IU/L,AST 30IU/L,γ- GT 66 IU/L,AKP 92 IU/L。TB 12 μmol/L,DB5.5 μmol/L,TP 72g/L,ALB 38 g/L。
(5)肾功能:
BUN 6.3mmol/L, Cr 72 μmol/L。
(6)血脂:
TC 5.8 mmol/L,TG 2.6 mmol/L,HDL-C 1.9 mmol/L, LDL-C 3.2 mmol/L。
(7)心电图:
窦性心律;Ⅱ、Ⅲ、aVF导联ST段压低。
(8)胸片:
双肺纹理增多。
三、头颅CT检查
除发现左侧大脑中动脉(MCA)高密度影外,余未见明显异常(见下图)。
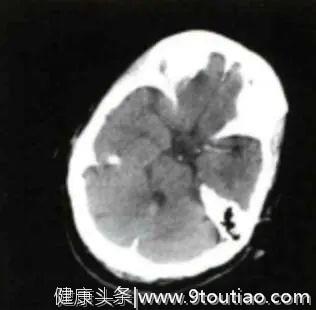
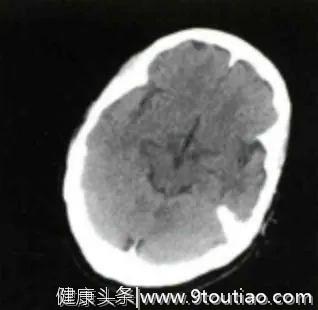
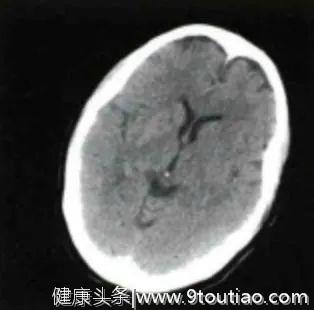
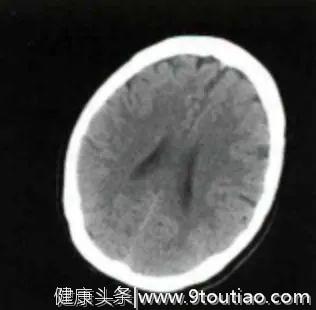
(发病2.5h头部CT平扫)
四、诊治经过
1.诊断
(1)急性脑梗死(左侧大脑中动脉区)。
(2) 2型糖尿病。
2.诊治
征得患者及家属同意后,行rtPA静脉溶栓治疗。进入监护病房,监测生命体征,保持各项指标稳定。
药物治疗:
rtPA按照0. 9mg/kg的剂量足量给予,先10%静脉推注,剩下90%在1 h内滴注完毕。溶栓过程中监测血压等生命体征及神经系统症状和体征的改变。
发病当日给予立普妥(阿托伐他汀片)20mg qn口服。
NS 100ml+依达拉奉30mg bid ivgtt。
给予胰岛素皮下注射控制血糖。
24h后复查头颅CT
,未见出血。但右侧肢体无力及言语困难无明显改善。肌力上肢为0级,下肢2级。24 h查头颅及颈部CTA发现,左侧颈内动脉起始段闭塞(见下图)。
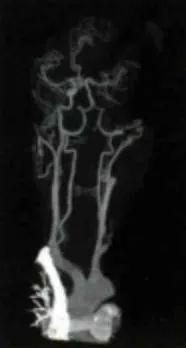
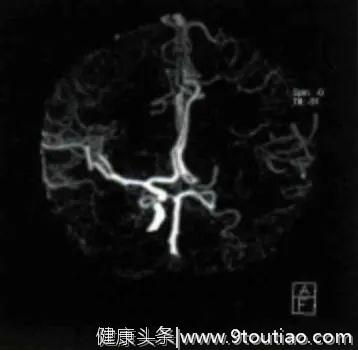
(发病24hCTA检查显示左侧颈内动脉起始部闭塞,左侧MCA未显影)
24hMRI检查提示左侧基底节区急性梗死(见下图)。
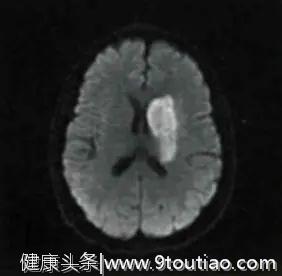
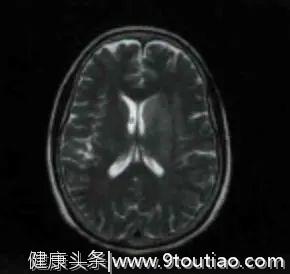
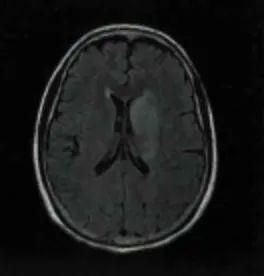
(Flair)
1周后患者肢体无力无明显变化,语言表达仍困难。患者出院,进一步语言、肢体康复锻炼,定期随访。
出院医嘱:
健康生活方式;情绪稳定,保证睡眠;康复训练,合理运动;定期随访血压、血糖、血脂。
五、病例分析
1.病史特点
男性44岁,活动状态下突然发病,病情迅速达到高峰。之前有过类似语言障碍,很快缓解,即提示有TIA发作。
既往有“2型糖尿病”史,未监测血糖,仅控制饮食。
体格检查:
急性病容,BP 156 mmHg/100 mmHg,HR 92次/min,运动性失语,右侧中枢性面、舌瘫、右侧偏瘫,上肢为重,右侧病理征(+)。
辅助检查:
头颅CT检查排除出血,左侧大脑中动脉(MCA)有高密度影,提示大面积脑梗死可能。
心电图检查
提示心肌缺血。
血液检查
提示血白细胞总数及中性粒细胞比例增高,随机血糖明显增高。
2.诊断与诊断依据
1)诊断
急性脑梗死(左侧大脑中动脉区);
2型糖尿病;
高血压病II期。
2)诊断依据:
(1)急性脑梗死:
急性脑梗死定位诊断:运动性失语定位于优势半球Broca区;右侧鼻唇沟浅、鼓气、示齿右侧不能完成,双侧额纹对称,为右侧中枢性面瘫;伸舌偏右,无舌肌萎缩及舌颤,综合起来为支配右侧面神经核及舌下神经核的皮质脑干束受损;右侧肢体肌力下降、肌张力下降、腱反射减弱但病理征阳性,提示左侧锥体束受损,且处于急性脑休克状态。结合头颅CT检查结果,定位于左侧大脑中动脉主干病变。
急性脑梗死定性诊断:患者中年男性,糖尿病控制不良,有嗜烟酒的不良习惯。活动时突然起病,症状、体征提示局灶性病变,结合头颅CT检查结果,左侧大脑中动脉区脑梗死诊断明确。
(2) 2型糖尿病:
诊断依据:
有2型糖尿病史5年,平日饮食控制,不监测血糖;
入院后随机血糖16.5mmol/L。
(3)高血压病I期:
诊断依据:患者入院时BP> 140 mmHg/90 mmHg,后来反复测量仍有高于正常的血压。且有脑梗死发生。需要随访,待脑梗死病情稳定后,再测量。
3. 鉴别诊断
(1)脑梗死:
主要需要进行病因学的鉴别诊断,按照TOAST分型方法进行病因分析。主要鉴别点:
患者虽中年,但是已经有糖尿病病史5年,且有不良生活习惯,计算机血管造影(CTA)检查提示左侧颈内动脉(ICA)闭塞,故首先考虑大动脉粥样硬化型脑梗死,病前一天有 TIA发作,也提示血管病变。
患者清醒活动状态下发病,发病急骤,很快到达高峰,且有大血管闭塞,需要考虑心源性栓塞可能。但是心电图不提示,需要行24h心电图和心脏超声辅助诊治。
其他病因,如血管炎中的大动脉炎需要排除;梅毒等感染性血管炎也需要排除。
(2)瘤卒中:
肿瘤导致缺血性脑血管病可有多种机制,可以是瘤栓栓塞,也可以是肿瘤导致高凝状态后的脑血栓形成。瘤栓栓塞起病较急,也可栓塞大血管,但是MRI检查或CT检查多为混杂病灶,易合并出血;而高凝状态导致脑梗死,常常为多部位梗死,血管检查多无明显异常。最后均需要找到原发肿瘤病灶。
六、处理方案及理由
患者入院后,收治“卒中单元”。给予生命体征检测。
保持呼吸道通畅,吸氧,使动脉血氧饱和度维持在95%以上。心电监护,监测生命体征:意识、瞳孔、体温、呼吸、血压、心率,直至病情稳定。保持水、电解质平衡和营养支持。超早期溶栓治疗,注意血压,持续监测。关注血糖水平,考虑有原发病和应激因素导致血糖升高,给予胰岛素对症治疗。
防治并发症:注意肺部感染。
24h后复查头颅CT,颅内未见出血,且存在大血管病变,给予阿司匹林100 mg/d、氯吡格雷75mg/d联合治疗。立普妥(阿托伐他汀片)改为40mg qn。拟治疗3个月后随访。
康复治疗:生命体征稳定,尽早进行康复治疗。减少并发症,减轻致残的后遗症。关注情绪状态,加强心理支持。
七、要点与讨论
(1)急性脑梗死的定义与治疗手段。
急性脑梗死是指急性脑供血动脉血流中断导致的缺血性损伤,在我国占急性脑血管病的60%~70%,30%~50%的患者遗留神经功能障碍,15%~20%的患者发病1年内有复发。目前急性期有效的治疗手段仅有4种:
超早期溶栓治疗(发病4. 5 h内rtPA,6 h以内尿激酶);
卒中单元;
阿司匹林口服;
近些年证实的急性期动脉取栓治疗(发病6h以内)。
rtPA的静脉溶栓治疗是急性期患者的首选,但对于大动脉闭塞类型的患者,静脉溶栓的效果略差,有时需要动静脉联合溶栓或动脉取栓治疗。
(2)急性脑梗死治疗注意点。
急性脑梗死患者除溶栓治疗以外,应该尽快开启卒中的二级预防。根据研究结果,发病24 h内就可以开始卒中的二级预防。对于轻卒中或TIA患者,可以采用阿司匹林联合氯吡格雷的双药治疗,3周后改为单药治疗。而如果存在颅内大动脉狭窄,可以双联抗血小板治疗3个月,加上强化降脂治疗。
(3)血压、血糖的管理也是需要关注的重点。
溶栓患者,溶栓前的血压需要控制在180mmHg/105mmHg以下,建议静脉使用降压药物,每15min监测一次。血糖的控制首先是排除低血糖,其次可以用胰岛素控制高血糖。
大面积梗死患者如果存在颅内压增高,有形成脑疝的危险,可以采用去骨瓣减压的方法挽救患者的生命,但存活患者的残障率较高。
文 |
医谷 二军大
