增强免疫力背后的运动人群营养指南

作者:黄展煜
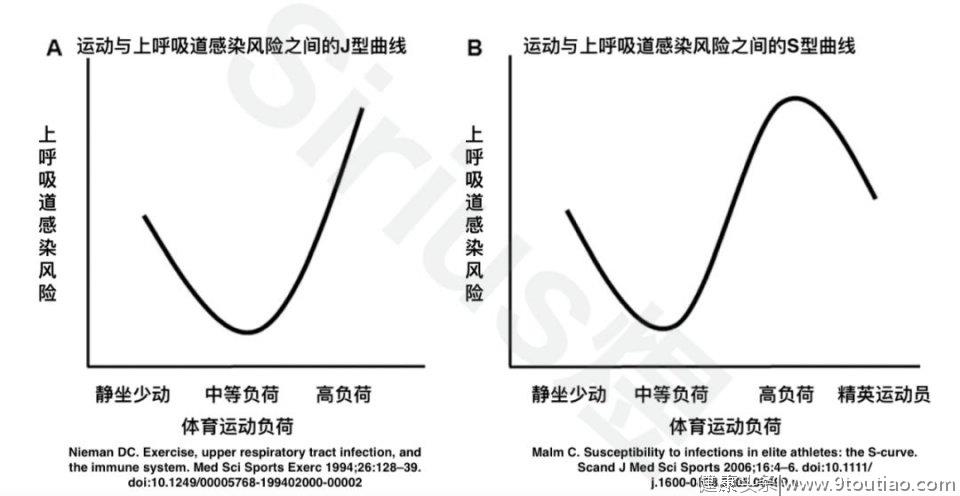
在发了上一篇关于运动人群的免疫增强攻略(最科学的运动人群免疫力提高指南)之后,很多朋友都评论和私信我,想了解更多关于增强免疫力的营养饮食攻略,以及关于各种补剂对于运动人群免疫力的效果,以及在朋友圈里碰到的关于提高免疫力的补剂的微商到底是不是在骗钱。那么今天我就从运动人群免疫力提高的角度,基于欧洲运动科学杂志(Journalof European Sport Science)在2019年刊发的《运动人群的免疫、营养和运动的综述和使用推荐》一文[1],为大家梳理在特殊时期下针对运动人群维持和增强免疫力的营养和饮食指南。本文将分成四个大块,分别是碳水化合物、蛋白质、补水,和补剂。 本文的适用人群是有中高强度运动习惯(健身房健身者、Crossfitter、跑者、普拉提、球类运动爱好者等等)、在疫情期间仍保持运动锻炼(空旷地带、在家、楼道等等)的人群。 在开始前,我先再提一嘴免疫力的事儿。前一篇文章里有一个细节常常被忽略,就是运动人群(上述人群,以及运动员)是急性上呼吸道病毒感染的高风险人群,而其中冠状病毒感染是上呼吸道感染的常见病毒之一[2]。 通常我们认为,运动和呼吸道感染风险的关系可以用下面的J型曲线或者S型曲线来代替[3,4]。用最简单的一句话解读就是:适量长期运动降低呼吸道感染风险,不运动或者短期大量运动提高呼吸道感染风险,高水平精英运动员除外。



21. He C-S, Aw Yong XH, Walsh NP, et al. Is there an optimal vitamin D status forimmunity in athletes and military personnel? Exerc Immunol Rev 2016;22:42–64.
更多阅读: