有关药物过敏你了解多少
误区1:中药不会引起过敏
有些中草药也可引起严重过敏反应,发生休克、剥脱性皮炎等。近年来报道较多的有穿心莲、大青叶、板蓝根、益母草等单味药,以及六神丸、牛黄解毒片、复方柴胡注射液等中成药,其过敏表现以荨麻疹和固定药疹最为常见。
误区2:用药量小就不会过敏
这是将药物过敏与药物的毒副作用混为一谈。药物的毒副作用可通过减少用量而减轻。但药物过敏反应的决定因素是药物本身,与剂量无关。
误区3:用过的药不会过敏
药物过敏反应是药物第一次进入机体后,刺激免疫系统产生相应抗体(或致敏淋巴细胞)。只有当这种药物再次进入人体时才会引发过敏反应。也就是说,一般是两次以上用药才会发生过敏。摄入药物的次数越多,产生过敏的可能性越大。再者所用药物的生产厂家不同、同一厂家所生产药物的批次不同(药物内所含杂质不同),都能成为引发过敏的原因。
误区4:皮试阴性者不会过敏
皮试阴性者有时也可能发生过敏反应。
误区5:抗过敏药不会引起过敏
常用的抗过敏药物包括传统的非那根、扑尔敏、苯海拉明以及新一代的西替利嗪、依匹斯汀、依巴斯汀等,均有可能引起过敏反应。
误区6:只有吃药打针才会引起过敏
致敏药物通过任何途径进入人体都可能引起过敏反应,除口服和注射外,点眼药、滴鼻药、滴耳药、雾化吸入药、外用药、灌肠药、治疗牙病用的内塞药和充填剂,以及各种造影用的碘制剂,均可能引发全身性过敏反应。
误区7:过敏反应都发生在用药时
有些药物过敏反应是有潜伏期的,如一些药物可能在几个月甚至若干年后才发生以皮疹为主要表现的过敏反应。
误区8:出现过敏反应停药就行了
发生过敏反应后停止用药只是首要措施,同时还应加强观察,根据病情进行对症治疗,并应多饮水,以利于患者从小便中迅速排出残存药物,必要时还需要大量输液。以加速药物排出。
药物过敏反应
1.过敏性药疹
根据其潜伏期、发生发展情况、皮疹表现及转归等,至少可分为10多个亚型,如固定性红斑药疹、猩红热样或麻疹样药疹、荨麻疹及血管水肿型药疹、多形红斑型药疹、结节红斑型药疹、紫癜型药疹、湿疹样型药疹、痤疮样药疹、剥脱性皮炎或红皮病型及大疱性表皮坏死松解型药疹等多种类型。它们具有下列一些共同点:(1)有一定潜伏期,一般为4~20日,平均7~8日,如已被致敏,再次用同样药物,常在24小时,平均7~8小时内即可发病。最短者仅数分钟,迟者亦不超过72小时;(2)多数起病突然,或可先有畏寒、不适、发热等前驱症状;(3)皮疹发生发展,除固定红斑外,照例呈泛发性和对称性分布;(4)常伴轻重不一的全身性反应,轻者可不明显,重者可头痛、寒战、高热等;(5)病程有一定自限性,轻者在一周左右,重者亦不超过一月;(6)除在大疱性表皮坏死松解型药疹预后较差外,余均较好。以下分别介绍几种有代表性的亚型。
(1)荨麻疹及血管水肿型药疹
此类药疹比较常见。其皮疹特点是发生大小不等的风团,持续时间较长。自觉瘙痒,可伴刺痛、触痛。可伴有风团周围局部水肿。皮疹可作为惟一的症状出现,亦可作为血清病样综合征、过敏性休克时的一个症状。
(2)固定性红斑(固定疹)药疹
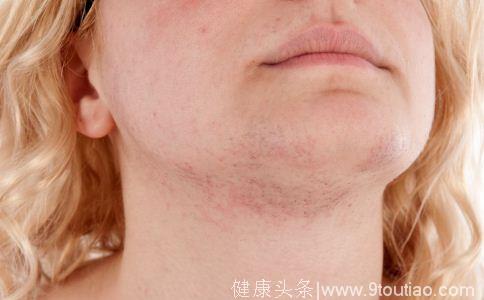
是药疹中最常见的一种,据统计占药疹的22%~44%。常见的致病药物为磺胺类(以长效磺胺占首位)、四环素类、解热镇痛药及镇静药,水肿性斑片,圆形或椭圆形,边缘清楚,重者斑上有一至数个水疱或大疱。红斑数一至数片不等,分布不对称。可发生在任何部位,常好发于口唇及外生殖器等皮肤黏膜交界处,常因摩擦引起糜烂。如复发,通常仍在原处发作,与前一次留下的色素斑完全或部分重叠,且常较前一次扩大、增多。皮损局部可伴瘙痒,皮损广泛者期间有不同程度的发热。红斑消退后常留下紫褐色色素斑,多年不退尽,具有诊断价值。少数不带紫色的水肿性红斑,则消退快,且可不留痕迹。个别病例可伴发多形红斑样药疹、荨麻疹样药疹或麻疹样红斑。
(3)猩红热样或麻疹样药疹
皮疹发生突然,或可伴寒战、发热(38℃以上)、头痛、全身不适等。皮疹开始为弥漫性红色斑或半米粒大至豆大红色斑丘疹,从面颈、躯干、上肢向下肢发展,24小时即可遍布全身,分布对称,呈水肿性、鲜红色,压之可退色。以后皮疹增多扩大,相互融合,可累及整个皮肤,酷似猩红热。但患者一般情况良好,而无猩红热的其他表现。皮疹发展至高潮后,红肿渐消,继以大片脱屑,体温正常之后鳞屑即逐渐变薄变细变少,似糠秕状,皮肤恢复正常,全病程不超过一个月,一般无内脏损害。若皮疹象麻疹,则称玫瑰糠疹形药疹,有时上述两种皮疹可在同一患者身上同时表现。
(4)重症多形红斑药疹
此系严重的大疱性多形红斑,除皮肤损害外,眼、口、外生殖器等出现严重的黏膜损害,有明显糜烂、渗出、疼痛,常伴寒战、高热,亦可并发支气管炎、肺炎、胸腔积液及肾脏损害。眼损害可导致失明。罹患该型药疹者儿童多见。
(5)剥脱性皮炎或红皮病型药疹
其表现为全身皮肤鲜红肿胀,伴以渗液、结痂,继而大片叶状鳞屑剥脱。渗液有臭味。粘膜亦可充血、水肿、糜烂等。此类皮疹可在开始时就全身发生,或在上述猩红热样或麻疹样皮疹的基础上发展而来。伴有明显的全身症状,如发热、恶心、呕吐、淋巴结肿大、蛋白尿、肝大、黄疸等。是药疹中比较严重的类型之一,其严重性仅次于大疱性表皮坏死松解型药疹,在未用皮质类固醇年代,其病死率很高。由于引起此型药疹的用药剂量较大或疗程较长,故可能在变应性反应基础上合并有一定的毒性反应。
本症的特点是潜伏期长,常在20日左右;病程长,一般至少在一个月。
整个病程发展可分为4个阶段:(1)前驱期:表现为短暂性皮疹,如局限于胸、腹或股部的对称性红斑,自觉瘙痒,或伴发热,此为警告症状,若此时即停药可能避免发病。(2)发疹期:可缓慢地逐渐从面部向下发展,或开始为急性发作,以后皮疹或快或慢地波及全身。在皮疹发作处于高潮时,全身皮肤鲜红肿胀,面部水肿显著,常有溢液结痂,伴畏寒与发热。部分患者可出现肝、肾、心等内脏损害。周围血象白细胞总数多增高,一般在15×109~20×109/L之间。(3)剥脱期:这是本症的特征性表现。皮疹红肿开始消退,继而呈鱼鳞状至大片形脱屑,鳞屑晨可布满床单,并且反复脱落,持续可达1至数月之久。头发、指(趾)甲亦常同时脱落。(4)恢复期:鱼鳞状脱屑变或糠秕状,继而逐渐消失,皮肤恢复正常。自应用皮质类固醇后,病程可以显著缩短,预后亦大大改观。
(6)大疱性表皮坏死松解型药疹
临床上比较少见,是药疹中最严重的一型。起病急,皮疹于2~3日内遍及全身。初为鲜红或紫红色斑。有时起病时呈多形红斑样,以后增多扩大,融合成棕红色大片。严重者黏膜同时累及,可谓体无完肤。斑上上出现松弛性大疱,形成很多平行的3~10cm长的皱褶,可以从一处推动到另一处。表皮极细薄,稍擦即破,显示明显的棘层松解现象。全身常伴40℃左右的高热。重者可同时或先后累及胃肠道、肝、肾、心、脑等脏器。病程有一定自限性,皮疹常于2~4周后开始消退。如发生严重并发症或某些重要脏器的严重受累,或因处理不当可于2周左右死亡。
2.几种特殊类型的药物反应
(1)短程锑剂皮炎型
这是50年代我国采用酒古酸锑钾静脉注射短程治疗日本血吸虫病时所见的一种轻型毒性皮炎。其特点为:(1)患病率高,一般在30%~40%,有的可高达60%~70%。(2)潜伏期短,均在开始治疗后2~3日内发病。(3)均在锑剂用量达到0.3克后发疹。(4)夏季多见。(5)皮疹对称分布于面、颈、手背和手指伸面,偶见于胸腹部,酷似痱子,密集而不融合,炎症反应轻微,自觉微痒或烧灼感,个别有发热等全身症状。(6)病程有自限性,即使不停药,皮疹亦大多于3~5日内自行消失,伴以糠秕样脱屑。(7)再治偶有复发。未见任何并发症和后遗症。组织化学检查发现皮疹与正常皮肤含锑量无甚差异(均约2.5μg/dl)。组织病理似接触性皮炎,无特异性。
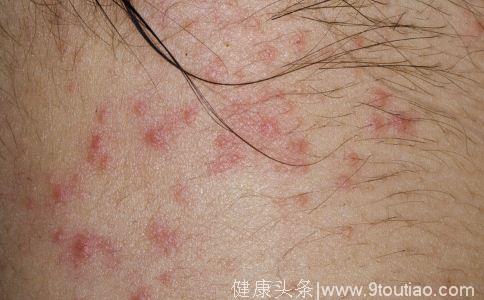
(2)乳头状增生型
多由于长期服用左碘、溴剂等引起,潜伏期常为一月左右,对症治疗后逐渐消退,全程约3周。
(3)红斑狼疮样反应
自60年代初期发现肼屈嗪(肼苯哒嗪)可以引起红斑狼疮样反应后,迄今已知道有50多种药物诸如青霉素、普鲁卡因胺、异烟肼、对氨基水杨酸、保泰松、甲基硫氧嘧啶、利血平、灭滴灵及口服避孕药物等可引起这类反应。临床上主要表现为多关节痛、肌痛、多浆膜炎、肺部症状、发热、肝脾和淋巴结肿大、肢端发绀和皮疹等。但实验室检查抗双链DNA抗体阴性、补体值正常;临床症状较轻;肾和中枢神经系统侵犯甚少发生;停药后症状消退,这些和特发性红斑狼疮表现不同。
(4)真菌病型反应
由于大量抗生素、皮质类固醇和免疫抑制剂的应用,常引起体内环境平衡扰乱和菌群失调,出现真菌病例反应,表现为白念珠菌、曲菌或皮肤癣菌感染,前两者可有胃肠道、肺或其他内脏感染,可同时累及多个脏器。生前应用免疫抑制剂者尸解中发现严重的全身性真菌感染并非少见。值得注意的是一部分患皮肤癣菌病者,由于上述药物的应用,癣病皮损范围变得更加广泛,且不易治疗,即使治愈亦易复发,造成癣病防治上的困难。
(5)皮质类固醇型反应
若激素应用的剂量较大,时间较久,常可引起多种不良反应,甚至导致死亡。它引起的副作用主要有:(1)继发性细菌或真菌感染:最多见。(2)胃肠道:类固醇溃疡,甚至并发出血、穿孔。(3)中枢神经系统:欣快、易激动、头晕、头痛、失眠等。(4)心血管系统:心悸、血压升高、血栓形成、心律不齐等。(5)内分泌系统:库欣样症候群、骨质疏松、糖尿病、皮质功能减退及儿童生长发育抑制等。(6)皮肤:痤疮、多毛、毛细血管扩张、瘀斑、皮肤萎缩等。(7)眼:视力模糊、眼压增高、白内障及青光眼等。(参考网站:39健康网)