免疫治疗是怎么对抗癌症的?且看漫画图解
药明康德/报道
科学界在理解癌症治疗方面已经取得了长足的进展,许多疾病的生存率有了明显改善。近几年的“黑马”出现在免疫治疗领域。我们都知道免疫系统保护我们免受感染,使我们能够过健康的生活。而科学家们正在积极探索增强免疫系统的方法,让它不仅可以抗击感染,也能对抗癌症。近期的一些研究让他们找到了治疗癌症的两种创新的方法。
其中一种是了解如何将人类癌症分成三种类型的免疫特征细胞,并找到针对每一种的治疗方法;另一种是癌症免疫周期,可用于描述肿瘤和人类免疫系统的相互作用。
免疫表型
科学家相信,所有的人类癌症都可以根据它们的免疫状态分成三类,叫做免疫表型(immune phenotype)。它们分别是“免疫荒漠”、“免疫排斥肿瘤”和“被入侵肿瘤”。
“当想到这些表型时,我们会想到免疫细胞的军团,也叫T细胞,”罗氏癌症免疫学副总裁、同时也是前耶鲁大学教授的Ira Mellman博士说。
免疫荒漠
顾名思义,有肿瘤,但没有T细胞军团向它发动攻击。肿瘤中完全没有免疫应答。

▲图片来源:Roche官网
免疫排斥肿瘤
你可以想象T细胞军团已经准备好作战,但无法跨越肿瘤“城堡”的“护城河”,发动有效的进攻。这意味着有免疫应答,但T细胞似乎无法渗透进肿瘤微环境中。
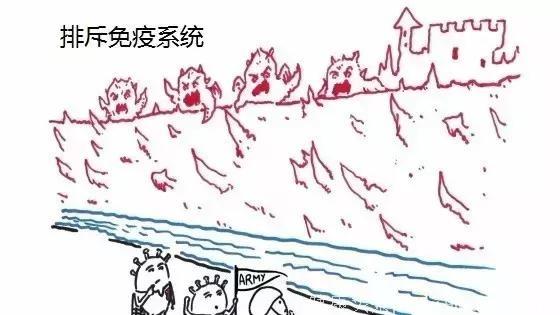
▲图片来源:Roche官网
被入侵肿瘤
这时,说明T细胞军团已经武装好,准备从肿瘤“城堡”内发动攻击。虽然在肿瘤内已经有免疫应答,但仍有抑制因子可以阻止它摧毁所有的癌细胞。这可见于黑色素瘤、肺癌和膀胱癌中。

▲图片来源:Roche官网
了解这三种免疫表型可以将不同的治疗策略应用于个体,确保个体对特定的治疗有最佳的反应。
Mellman博士表示:“我们现在明白,通过利用这些重要的信息,和个体化的治疗方法,我们能够进一步地靶向特定的免疫生物学。我们通过理解和针对被称为‘癌症免疫周期’的七个步骤来实现。”
癌症免疫周期
癌症免疫针周期是一个框架,用来描述肿瘤与人类免疫系统的相互作用。这一周期中的七个步骤中的每一步都可以归到三种免疫表型之一。这一周期框架是由罗氏全球癌症免疫治疗发展部门主管、同时负责斯坦福大学癌症中心的转移性黑色素瘤诊所的肿瘤学家Dan Chen博士和Mellman博士设计制作,并于2013年首次发表在著名期刊《Immunity》上。
步骤1:抗原释放
周期开始于抗原释放——这是癌细胞死亡并随后释放抗原的过程,这些抗原记录了癌细胞独有的特征,类似于癌细胞的“身份证”。
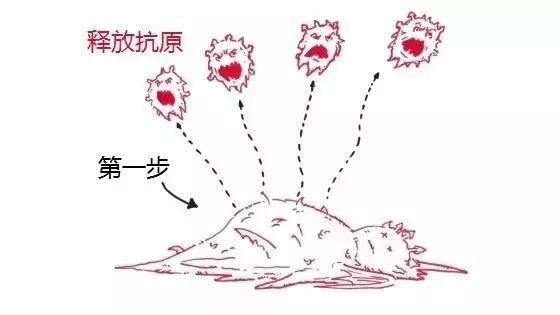
步骤2:抗原呈递
这一步,巡逻兵——抗原呈递细胞(比如树突细胞)会捡取癌细胞留下的“身份证”(抗原),并将它们送至局部引流淋巴结。
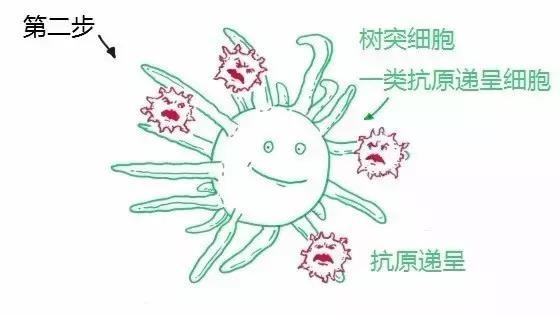
▲图片来源:Roche官网
步骤3:致敏和激活
然后,抗原呈递细胞将癌细胞的“身份证”(抗原)交给T细胞军团。T细胞军团是嫉“癌”如仇的,看到“身份证”恨不得立马将它们碎尸万段。
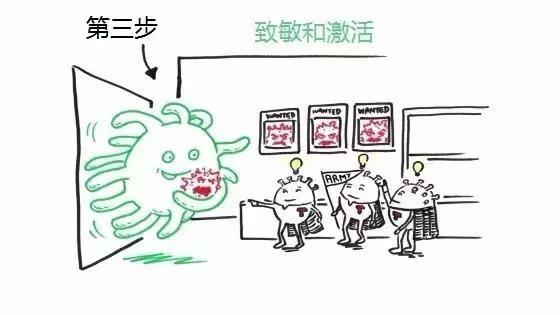
▲图片来源:Roche官网
这一步骤在实践中的例子是OX40通路,它是免疫系统与癌细胞相互作用的一种方式。在这种情况下,OX40分子与T细胞上的OX40受体结合(致敏),随后T细胞被肿瘤激活。通过刺激OX40通路,可以增加OX40在肿瘤微环境中的抗癌作用。
步骤4:T细胞迁移
现在T细胞军团已经彻底被“激怒”(激活),知道体内出现了恶劣入侵者,它们全副武装地进入血液,在体内搜寻癌细胞。

▲图片来源:Roche官网
步骤5:T细胞入侵
当T细胞军团到达肿瘤细胞的老巢后,准备对它们进行围剿。这意味着T细胞军团离开血管,进入肿瘤微环境。T细胞军团会横跨“护城河”、拆掉肿瘤的“城墙”,进入它们的“城堡”。
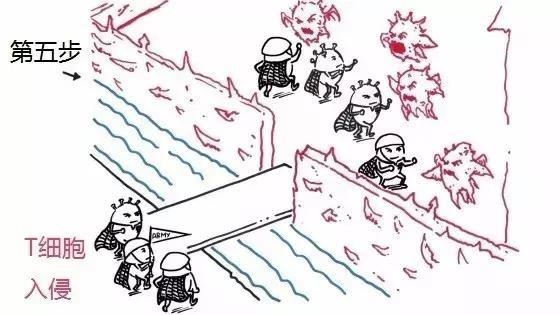
▲图片来源:Roche官网
步骤6:T细胞识别
现在T细胞军团在肿瘤微环境中,它们能够根据“身份证”上的信息,特异性识别肿瘤细胞。
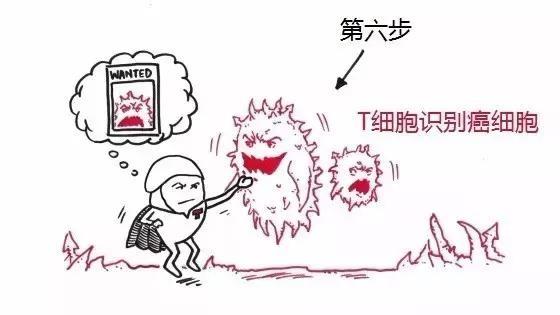
▲图片来源:Roche官网
在这里起作用的是CEA/CD3通路——它通过让T细胞表达的蛋白质CD3与肿瘤细胞表达的蛋白质CEA结合,来让它们相互作用,这使得T细胞能够特异性识别癌症。这一通路的活性被认为跟CEA的表达水平有关,也就是说它对CEA表达水平高的肿瘤细胞具有更强的效力。
步骤7:T细胞杀伤
周期的最后一步是T细胞军团与肿瘤细胞的大决战。这时,T细胞军团已经找到了邪恶的肿瘤细胞,并准备杀死它们,但是在免疫系统中,很多抑制因子的存在使T细胞无法杀死所有的癌细胞。两个例子分别是TIGIT和PD-L1。

▲图片来源:Roche官网
TIGIT通常在具有CD226蛋白的T细胞上被发现,它们与肿瘤和肿瘤浸润免疫细胞上被称为脊髓灰质炎病毒受体(PVR)的蛋白质结合,这使T细胞可以杀死肿瘤。但是TIGIT也可以抑制CD226,并倾向于跟PVR结合。通过推开CD226,TIGIT可以阻止T细胞杀死癌细胞。
PD-L1可以在一系列不同人类癌症的肿瘤微环境中表达,包括膀胱癌、肺癌和三阴乳腺癌。PD-L1与T细胞表面的PD-1和B7.1相互作用,抑制T细胞,使其不能有效地识别、攻击并杀死肿瘤细胞。但PD-L1和PD-1抗体药物的出现可以阻止这一过程,帮助T细胞攻击肿瘤细胞。
所以,怎么将这两种创新方法用于癌症治疗实践中呢?
想象一名患者有具备“免疫荒漠”特征的肿瘤。在这种情况下,因为没有预先存在的免疫应答,患者可能会对能帮助他/她产生主动免疫应答的治疗有反应。因此,对癌症免疫周期步骤1(抗原释放)、2(抗原呈递)或3(致敏和激活)起作用的治疗将是最适合的。
目前,科学家们正在针对癌症免疫周期中的各个步骤进行研究,正如我们看到有越来越多的抗癌疗法出现。通过靶向周期中的多个步骤,采取综合的癌症免疫治疗,科学家们得以了解哪些组合方法是最适合利用免疫系统来攻击癌症的。
这也是癌症免疫治疗的未来——利用多种方式激活免疫系统对抗癌症。希望随着我们对免疫生物学了解的不断深入,人类终有一天可以攻克癌症。
参考资料:[1] Beyond the immunity cycle
本文由药明康德团队打造,系原创作品,转载需申请授权,并请注明出处“e药环球”。
更多内容请关注药明康德传媒网站:http://www.wuximediaglobal.com/