靶向免疫检测点异常的恶性淋巴瘤治疗新方法初现曙光

由中国抗癌协会肿瘤临床化疗专业委员会、中国抗癌协会淋巴瘤专业委员会、广东省抗癌协会、中国抗淋巴瘤联盟联合主办,中山大学肿瘤防治中心承办的“2018年广州淋巴瘤高峰论坛”于8月初在广州盛大开幕。浙大一院淋巴瘤中心钱文斌教授应邀在高峰论坛上就“新型CAR-T细胞治疗复发难治B细胞淋巴瘤”做了专题演讲。

众所周知,T细胞激活需要多重信号刺激,抗原递呈细胞提供第一刺激信号,协同刺激分子提供第二刺激信号。此外还有更多的抑制性免疫调节信号参与其中,能够调控免疫反应的持续性和强度,并参与针对自身抗原的耐受,被称之为免疫检查点。在恶性肿瘤中,由于免疫检查点信号通路的存在,能够抑制T细胞的激活,进而抑制免疫系统对肿瘤的清除,导致肿瘤逃避免疫杀伤。靶向此类免疫检查点,阻断其信号通路,能够强化T细胞的抗肿瘤免疫应答效应,已经成为抗肿瘤治疗的有效策略之一。
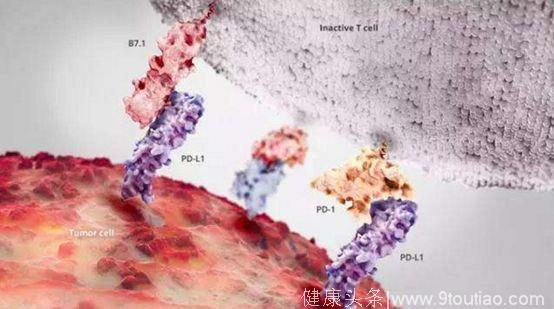
PD-1是目前被充分认识和广泛应用的免疫检查点分子。PD-1在激活的T细胞表面表达,其配体为PD-L1和PD-L2,这个信号通路在T细胞受到慢性抗原刺激时发挥重要作用。PD-1一旦与配体结合,能够抑制T细胞增殖、降低T细胞毒性、减少细胞因子合成并促进T细胞的凋亡,从而促进免疫耐受的产生和维持。PD-1还能够促进抑制性调节T细胞的产生,从而阻断免疫反应。PD-L1分子在各种肿瘤细胞均有过度表达的现象,在下调免疫系统抗肿瘤效应和促进肿瘤细胞免疫逃逸中发挥重要作用。
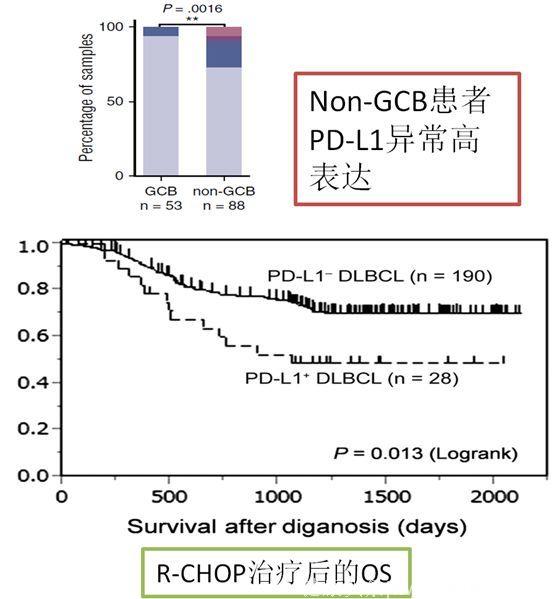
在一部分弥漫大B细胞淋巴瘤,存在PD-L1的异常高表达,且提示预后不良。在EBV相关淋巴瘤中也同样存在着促进PD-L1过度表达的机制。这些研究预示靶向PD-1及其配体,有可能在这一部分淋巴瘤中发挥治疗效应。因此,已经有众多PD-1或PD-L1抑制剂应用于复发难治弥漫大B细胞淋巴瘤的临床研究正在开展。
浙大一院淋巴瘤中心钱文斌教授团队和北京大学陆哲明教授团队合作,创新性地将CAR-T细胞治疗和阻断PD-1免疫检查点信号通路整合到一起,成功构建了含PD-1/CD28转换受体的CD19-CAR,前期动物试验中,应用PD-L1高表达的B细胞淋巴瘤荷瘤小鼠,证明这种新型CAR-T细胞治疗疗效显著高于常规CD19-CAR-T细胞治疗。在临床探索性研究中,应用CD19-PD-1/CD28-CAR-T治疗复发难治B细胞淋巴瘤,总体反应率达到50%,完全缓解率达到37.5%,为淋巴瘤患者带了新的希望。当然,中心也在积极开展进一步工作,试图从PD-L1表达水平阈值、基因检测等方法甄别出能最大程度从这种新型CAR-T细胞疗法中获益的患者群体。该技术对PD-L1高表达的难治性淋巴瘤患者带来了新希望。