头晕门诊诊断难,教你“5招”避开误诊误治
*仅供医学专业人士阅读参考

头晕/眩晕是神经科门诊患者非常常见的主诉,而目前在该领域的病因诊断上却存在着很大的混乱,以致大量患者被误诊误治。
头晕/眩晕与病因之间存在着复杂的关系(图1),头晕/眩晕的主要病因包括前庭周围性、精神性和中枢性。中枢性在病因中所占的比例不足10%,作为中枢性头晕/眩晕中一部分的后循环缺血患者,在全部头晕/眩晕患者所占的比例就更少,但目前在神经科就诊的大量头晕/眩晕患者被随意诊断为缺血所致。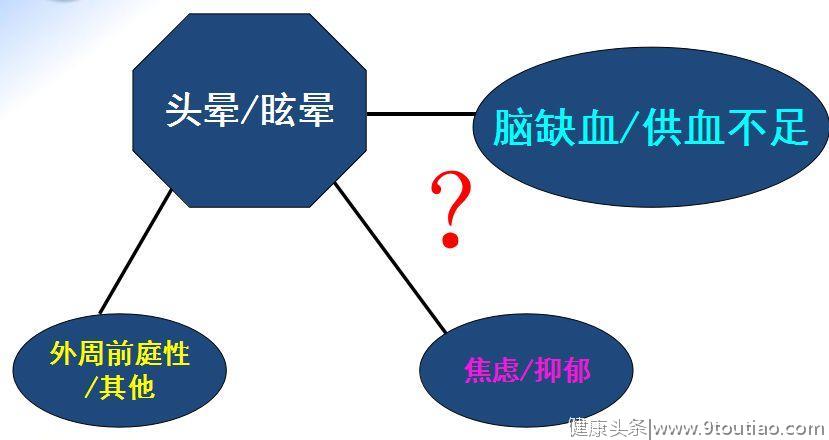 图1 头晕/眩晕与病因之间的复杂关系如果不想误诊误治,作为神经科医生,首先要记住这“5招——3不要2要”:
图1 头晕/眩晕与病因之间的复杂关系如果不想误诊误治,作为神经科医生,首先要记住这“5招——3不要2要”:- 不要再轻易把患者诊断为椎基底动脉供血不足(VBI);
- 不要轻易把患者诊断为后循环缺血(PCI)或缺血性头晕/眩晕;
- 不要把颈椎骨质增生和腔隙性脑梗死与头晕/眩晕生拉硬扯到一起;
- 要慎重评估脑动脉狭窄尤其是椎基底动脉狭窄在头晕/眩晕病因诊断中的价值;
- 要认识到经颅多普勒超声(TCD)是不能诊断脑供血不足的。
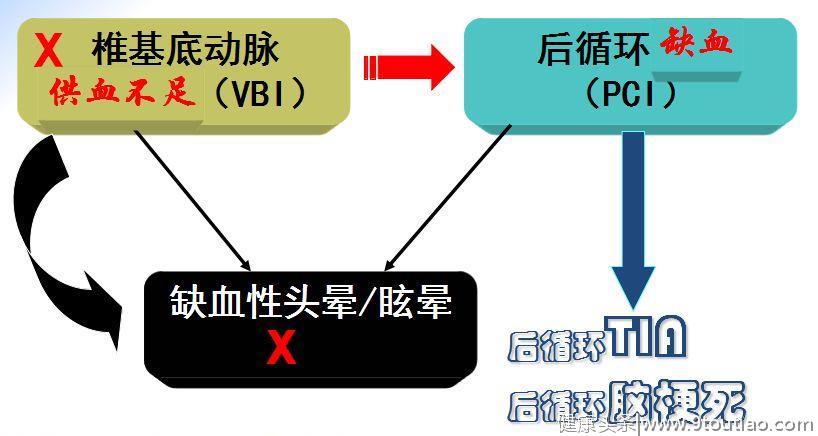 图2 VBI与PCI的不同之处2误用、滥用TCD
图2 VBI与PCI的不同之处2误用、滥用TCD在神经科被误用和滥用的检查方法之最就是TCD,而TCD在中国所犯最严重的错误也是根据血流速度的改变作出“脑供血不足”的诊断。门诊就诊的头晕/眩晕患者中,有相当一部分是做过TCD的。患者常常已经被头晕/眩晕折磨很久了,就诊时坐下的第一句话是“大夫我头晕”,第二句话是“我有脑供血不足”。然后就会从包里拿出TCD诊断报告,上面往往赫然写着“椎基底动脉供血不足”,有了这样的诊断报告不容患者不相信自己有供血不足。
那么问题来了:TCD能诊断脑供血不足吗?
答案是:不能!
但麻烦的是:有很多神经科医生不知道TCD不能诊断脑供血不足,看到这样报告就认为TCD能够诊断脑供血不足。
更严重的是:写脑供血不足TCD报告的操作者不懂TCD是不能诊断脑供血不足的,如果知道的话,这个技术员就不会下这样的诊断了。
临床医生常常看到的还是这样的TCD报告:①血流速度增快提示脑动脉痉挛;②血流速度减慢提示脑供血不足。血流速度减慢提示脑供血不足为什么不对?这里至少模糊了三个概念:①动脉内血流速度;②动脉内血流量;③脑血流量。 图3血流速度不等同于通过血管的血流量:①血流速度=单位时间内红细胞流动的距离(cm/s);②通过血管的血流量=单位时间内红细胞流动的体积(ml/s)。在血管管径不变的情况下,血流速度与血流量成正比:①血流速度快——血流量大;②血流速度慢——血流量小。未知血管截面积的情况下,血流速度不能反应血流量。
图3血流速度不等同于通过血管的血流量:①血流速度=单位时间内红细胞流动的距离(cm/s);②通过血管的血流量=单位时间内红细胞流动的体积(ml/s)。在血管管径不变的情况下,血流速度与血流量成正比:①血流速度快——血流量大;②血流速度慢——血流量小。未知血管截面积的情况下,血流速度不能反应血流量。 图4 放置支架前后,血流速度与面积之间的关系完全不同
图4 放置支架前后,血流速度与面积之间的关系完全不同难道流过该动脉的血流量反而减少?其实,是因为通过血管的血流量不等同于脑血流量。一条动脉内的血流量不能代表供应该区域的脑血流量,脑血流量下降可以通过以下检查得知:CT灌注、磁共振成像(MRI灌注、单光子发射计算机断层成像术(SPECT)、正电子发射型计算机断层显像(PET)。动脉内的血流量下降,未必说明该动脉供应区域一定脑血流量下降(如图5,图6所示)。
 图5
图5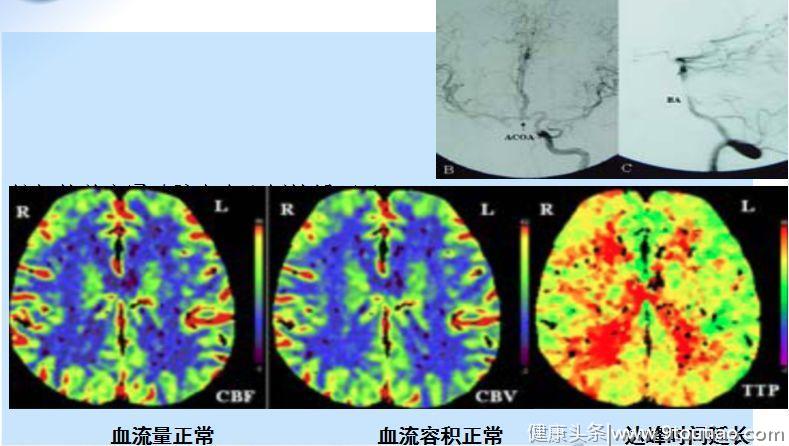 图63臆断某些异常检查结果与头晕/眩晕之间的关系1颈椎骨质增生从外地转来,到门诊就诊的头晕/眩晕患者中,有相当一部分拍过颈椎-X片,尤其是老年人,颈椎-X片报告上常出现的诊断有:颈椎曲度变直、椎间隙变窄、骨质增生等。这些患者自己都会问:“大夫,我脑供血不足是不是颈椎病引起的?”其实,颈椎骨质增生压迫椎动脉少见,且不是头晕/眩晕及后循环缺血的主要原因(如图7所示)。颈椎骨质增生与头晕/眩晕关系不明确,起码不是后循环缺血的病因。
图63臆断某些异常检查结果与头晕/眩晕之间的关系1颈椎骨质增生从外地转来,到门诊就诊的头晕/眩晕患者中,有相当一部分拍过颈椎-X片,尤其是老年人,颈椎-X片报告上常出现的诊断有:颈椎曲度变直、椎间隙变窄、骨质增生等。这些患者自己都会问:“大夫,我脑供血不足是不是颈椎病引起的?”其实,颈椎骨质增生压迫椎动脉少见,且不是头晕/眩晕及后循环缺血的主要原因(如图7所示)。颈椎骨质增生与头晕/眩晕关系不明确,起码不是后循环缺血的病因。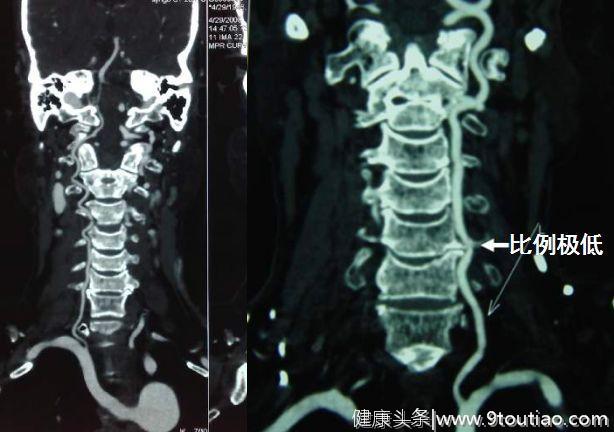 图72腔梗在门诊看头晕/眩晕患者时还经常会遇到另一个现象,患者就诊时的第一句话是“大夫我头晕”,第二句话可能就是“我有脑梗”或“我有腔梗”,然后就会迫不及待地拿出头颅CT片要给医生看。患者的意思很明白:我的头晕/眩晕是脑部的腔梗引起的,大夫你看看怎么通过治疗我的腔梗来治疗我的头晕/眩晕吧。一个老年人,如果有高血压、高血脂、糖尿病或吸烟等危险因素中的某一项或某几项,头颅CT或者MRI上有几个小的梗死灶或缺血灶并不奇怪。腔梗的临床表现如下,没有一条写着单纯头晕或眩晕!
图72腔梗在门诊看头晕/眩晕患者时还经常会遇到另一个现象,患者就诊时的第一句话是“大夫我头晕”,第二句话可能就是“我有脑梗”或“我有腔梗”,然后就会迫不及待地拿出头颅CT片要给医生看。患者的意思很明白:我的头晕/眩晕是脑部的腔梗引起的,大夫你看看怎么通过治疗我的腔梗来治疗我的头晕/眩晕吧。一个老年人,如果有高血压、高血脂、糖尿病或吸烟等危险因素中的某一项或某几项,头颅CT或者MRI上有几个小的梗死灶或缺血灶并不奇怪。腔梗的临床表现如下,没有一条写着单纯头晕或眩晕!- 纯运动性卒中;
- 纯感觉性卒中;
- 共济失调性轻偏瘫;
- 感觉运动性卒中;
- 构音不全手笨拙综合征。
不要再轻易把患者诊断为VBI
不要轻易把患者诊断为PCI或缺血性头晕/眩晕
不要把颈椎骨质增生和腔隙性脑梗死与头晕/眩晕生拉硬扯到一起
要慎重评估脑动脉狭窄尤其是椎和基底动脉狭窄在头晕/眩晕病因诊断中的价值
要认识到TCD是不能诊断脑供血不足的
本文整理自首都医科大学附属北京地坛医院杜志刚教授讲座《头晕与脑供血不足的鉴别诊断》,打开“医学界医生站”,搜索标题可观看完整版讲课视频。
本文首发:医学界神经病学频道- End -征 稿欢迎投稿至编辑邮箱:yxjsjbx@yxj.org.cn
请注明:【投稿】医院+科室+姓名
来稿以word文档形式,稿酬从优
 转了吗
转了吗 赞了吗
赞了吗 在看吗
在看吗