冠心病合并房颤,如何用好联合抗栓这把“双刃剑”?
病例结合经验,很实用的分享。
作者丨秦嘉治
来源丨医学界心血管频道
临床上我们常遇到这样一个棘手的问题:冠心病合并房颤的抗栓治疗,它的诊治难点在于抗血小板药物和抗凝药物不能完全互相替代。
冠心病患者血栓富含血小板,需要抗血小板治疗,心房颤动患者血栓类似于静脉血栓,富含纤维蛋白,需要抗凝治疗,因此冠心病合并心房颤动的患者需要抗血小板联合抗凝治疗。但联合抗栓治疗却增加了患者的出血风险,它是一把双刃剑,实现风险-获益平衡才是治疗的最高境界。
要想精妙把控抗血小板与抗凝药物之间的平衡,那大家必须要把下面的两个表格熟记于心,这两个表的具体“职责”想必不用我多说了吧。
CHA2DS2-VASc 评分方法
危险因素
分值
充血性心力衰竭/ 左心室功能不全
1
高血压
1
年龄≥ 75 岁
2
糖尿病
1
卒中/TIA/血栓史
2
次要危险因素
分值
血管病变
1
年龄65~74 岁
1
性别(女性)
1
总分值
9
注:CHA2DS2-VASc≥2分的患者推荐使用口服抗凝药物(OAC);CHA2DS2-VASc为1分的患者应使用OAC或阿司匹林,但更倾向OAC;CHA2DS2-VASc为0分可服用阿司匹林或不进行抗栓治疗;TIA:短暂性脑缺血发作。
HAS-BLED 评分方法
首字母
危险因素
分值
H
高血压(未得到控制)
1
A
肾功能或肝功能异常(每项1分)
1或2
S
卒中
1
B
出血
1
L
不稳定的INR
1
E
年龄(>65岁)
1
D
药物或饮酒(每项1分)
1或2
总分值
9
注:HAS-BLED 评分≥ 3 分为出血高危组,启动口服抗凝药物或阿司匹林治疗后均须密切随访;INR :国际标准化比值。
下面我们先来谈谈稳定性冠心病合并心房颤动的抗栓治疗。
1.稳定性冠心病合并心房颤动择期PCI出血低危患者(HAS-BLED评分0-2分)
①口服抗凝药物[NOAC或VKA]+阿司匹林75~100mg/d+氯吡格雷75mg/d至少4周(不超过6个月),口服抗凝药物(NOAC 或VKA+氯吡格雷75mg/d或阿司匹林75~100mg/d至1年。
②CHA2DS2-VASc评分为1分的出血低危患者:DAPT(阿司匹林75~100mg/d+氯吡格雷75mg/d)或抗凝药物(NOAC或VKA)+氯吡格雷75mg/d;
③CHA2DS2-VASc评分≥2分的出血低危患者口服抗凝药物(NOAC或VKA)+氯吡格雷75mg/d可以作为最初三联治疗的替代选择。
案例1
患者李某,72岁,女性。主诉“间断胸闷、胸痛半年余,加重1周”。
患者自诉半年前因活动、劳累后出现胸痛、胸闷不适,疼痛位于胸骨中后段,性质为紧缩感,可向喉部放射,伴出汗,休息或含服“硝酸甘油”可缓解。
既往:患有高血压病史10年余,平时血压控制尚可;发现阵发性房颤病史1年余;否认糖尿病病史。行冠脉造影检查示:LCX近中段85%狭窄,给予行支架植入术(未附图)。
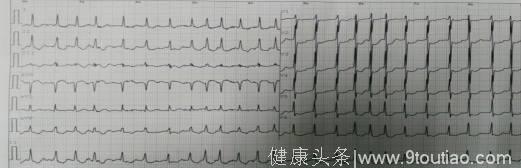
此图为患者房颤发作的心电图
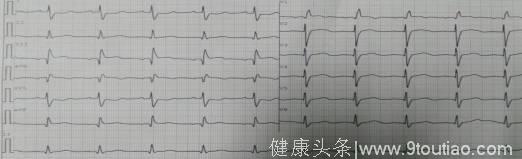
此图为患者入院时的心电图
分析:案例1中患者HAS-BLED评分:年龄72岁(1分),之前未服用抗凝药物治疗,故其最终评分只有1分;CHA2DS2-VASc评分:72岁(1分),女性(1分),高血压病史(1分),故其最终评分为3分;而患者冠状动脉支架植入术后,属于出血低危人群,而CHA2DS2-VASc评分≥2分故该患者应该口服抗凝药物(NOAC或VKA)+氯吡格雷75mg/d进行抗栓治疗。
2.稳定性冠心病合并心房颤动择期PCI的出血高危患者(HAS-BLED评分>3分):
①口服抗凝药物(NOAC或VKA)+阿司匹林75~100 mg/d+氯吡格雷75mg/d或口服抗凝药物(NOAC或VKA)+氯吡格雷75mg/d至少4周,口服抗凝药物(NOAC或VKA)+氯吡格雷75mg/d或阿司匹林75~100mg/d至1年;
②CHA2DS2-VASc评分为1分的出血高危患者:阿司匹林75~100mg/d+氯吡格雷75 mg/d或口服抗凝药物(NOAC或VKA)+氯吡格雷75mg/d至1年。
案例2
患者袁某,60岁,男性,因“反复胸闷2月”入院。
患者自诉2月以来无明显诱因出现胸闷不适,胸闷位于心前区,性质为闷胀感,可持续3-5分钟,休息可缓解。患有高血压病史5年余,平时血压控制不理想;发现房颤2年余,口服“华法林”治疗,INR在1.2-2.8之间波动;3年前有过“消化道出血”病史。
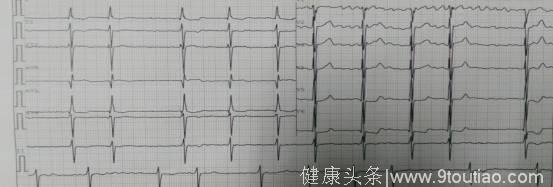
此图为患者房颤发作的心电图
分析:案例2中患者HAS-BLED评分:有过“消化道出血”病史(1分),血压控制不稳定(1分),不稳定INR(1分),其最终得分为3分,属于出血高危人群;CHA2DS2-VASc评分:高血压病史(1分),其最终得分为1分;故该患者应阿司匹林75~100mg/d+氯吡格雷75mg/d或口服抗凝药物(NOAC或VKA)+氯吡格雷75mg/d至1年。
3.抗栓治疗1年后,所有患者口服抗凝药物(NOAC或VKA)治疗。
对于左主干、左前降支近端、近端分叉病变及再发心肌梗死患者:口服抗凝药物(NOAC或VKA)联合阿司匹林75~l00mg/d或氯吡格雷75mg/d。
4.口服抗凝药物(NOAC或VKA)联合抗血小板治疗需服用质子泵抑制剂(proton PPI)保护胃黏膜。
5.对于中、高血栓形成风险(CHA2DS2-VASc评分≥2分)的口服抗凝药物患者,PCI术中连续不中断的口服抗凝药物为首选治疗,不需额外的肝素弹丸式注射抗凝,首选经桡动脉介入途径。
6.对于中、高血栓形成风险(CHA2DS2-VASc评分≥2分)的口服抗凝药物患者,停止口服抗凝药物48 小时,对于非紧急情况可以经肠道外的标准抗凝治疗。
7.停止口服抗凝药物时间>48小时的患者,如经皮主动脉瓣置换术(TAVI),需依诺肝素皮下注射,尽管目前疗效尚不明确,药效动力学数据表明依诺肝素的可预测性更强、抗凝治疗更稳定,但这样的桥接治疗出血风险明显增加,可能与桥接过程中的抗凝重叠相关,使用NOAC 桥接时间应根据具体NOAC 的药代动力学及患者的肾功能进行调整。
注:NOAC,新型口服抗凝药物;VKA,维生素K拮抗剂
征 稿
点击右侧蓝字可看征稿要求:致心内科医生:什么清华北大,都不如胆子大!