【指南速览】2018年北美及欧洲小儿胃肠病、肝病和营养协会儿童胃食管反流及胃食管反流病临床指南解读
2006年中华儿科杂志编辑委员会、中华医学会儿科学分会消化学组制定了"小儿胃食管反流病诊断治疗方案(试行)"。近年来随着相关研究的不断深入,该方案中的部分内容已不适用于当前的临床实践,但目前尚缺乏针对我国儿童胃食管反流(gastroesophageal reflux, GER)及胃食管反流病(gastroesophageal reflux disease,GERD)诊治的最新指南。北美小儿胃肠病、肝病和营养协会(North American Society for Pediatric Gastroenterology, Hepatology and Nutrition,NASPGHAN)及欧洲小儿胃肠病、肝病和营养协会(European Society for Pediatric Gastroenterology, Hepatology and Nutrition, ESPGHAN)分别于2001年、2009年、2018年3次发布了儿童GER/GERD临床指南,并于2013年由美国儿科学会授权,制定了儿童GER/GERD儿科医师管理指南。2018年NASPGHAN/ESPGHAN儿童GER/GERD临床指南作为以往指南的更新版本,提出了若干新的推荐意见,现结合国内的临床实践,将其主要内容作一解读,为国内的儿科医师提供参考。
一、定义
2018年NASPGHAN/ESPGHAN指南采纳了2009年形成的关于儿童GER/GERD定义的国际共识,将儿童GER定义为胃内容物反流进入食管伴或不伴呕吐,当反流引起不适症状或并发症时,则被定义为GERD。
二、诊治流程
2018年NASPGHAN/ESPGHAN指南针对婴儿及1岁以上儿童分别制定了相应的诊治流程,该流程强调以症状为基础进行初步评估,对于疑诊GERD的患儿可行进一步检查及治疗。儿童GERD临床表现多样,且反流症状常常被食管外症状掩盖,易被儿科医师忽略,引起误诊。国外的研究发现GERD问卷是早期筛查GERD的可靠工具,方玉蓉等对GERD问卷用于我国婴幼儿GERD辅助诊断的价值进行了初步验证,发现该问卷对症状筛选具有较好的关联度,简便易行,且可用于疗效的评判,值得临床推广。
1.婴儿:
2018年NASPGHAN/ESPGHAN指南推荐的诊治流程图见图1。对于有可疑GERD症状(拒食、反复呕吐、进食时弓背体位、体重增长不良、易激惹、睡眠障碍、咳嗽、喘息、呼吸暂停)的婴儿,应详细询问病史,包括起病年龄,喂养史(每次喂养时间及间隔时间、每次喂养量及频率、喂养方式、配方奶的种类及调配方法、有无添加辅食、有无限制过敏原摄入),呕吐和(或)反流发作的形式(发作时间、发作与进食的关系、呕吐物是否被消化),家族史,环境因素(有无烟雾暴露),生长发育情况,有无药物及饮食干预,有无提示需考虑GERD以外疾病的报警征象(表1)。
表1 提示需考虑胃食管反流病以外疾病的报警征
体重减轻、嗜睡、发热、易激惹可见于多种疾病,如全身性的感染
排尿困难提示可能存在尿路感染,尤其对于婴幼儿
反流或呕吐发作超过6个月或年龄大于12~18月龄后症状仍持续或加重提示需考虑胃食管反流病之外的其他疾病
囟门膨隆或头围进行性增大、惊厥、大头或小头畸形提示可能存在导致颅内压增高的疾病如脑膜炎、脑肿瘤、脑积水等
顽固性的剧烈呕吐提示可能存在肥厚性幽门狭窄(小于2月龄的婴儿)
夜间呕吐提示颅内压增高可能
呕吐物含有胆汁提示肠梗阻可能,常见的原因有先天性巨结肠、中肠扭曲、肠道闭锁、肠套叠等
呕血提示存在消化道出血,可能的原因有消化性溃疡(尤其是同时使用非甾体类抗炎药者)、呕吐引起的食管贲门黏膜撕裂、反流性食管炎等
慢性腹泻提示可能存在食物蛋白介导的肠病(尤其对于有湿疹或过敏家族史的婴儿)
直肠出血见于多种情况,如感染性胃肠炎、炎症性肠病、食物蛋白介导的直肠结肠炎
腹胀提示有梗阻、肠蠕动障碍或解剖结构异常
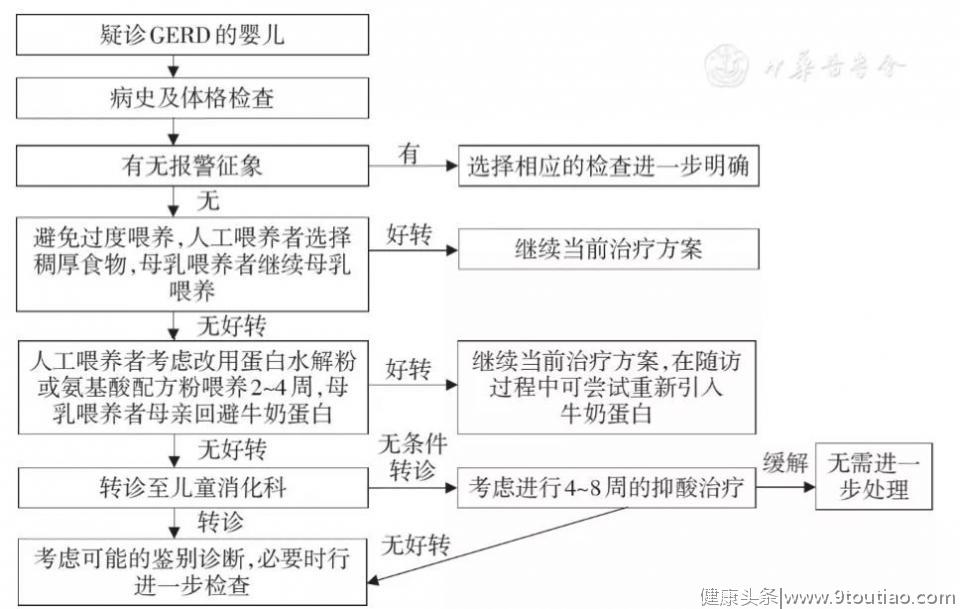
GERD:胃食管反流病
▲图1婴儿GERD诊治流程图
2.1岁以上儿童:
对于有GERD相关症状(反流、呕吐、腹痛、胸痛、咳嗽、喘息、反复发作性肺炎、咽痛、声嘶、慢性鼻窦炎、喉炎、牙蚀症)的1岁以上儿童,2018年NASPGHAN/ESPGHAN指南推荐按图2所示流程处理。
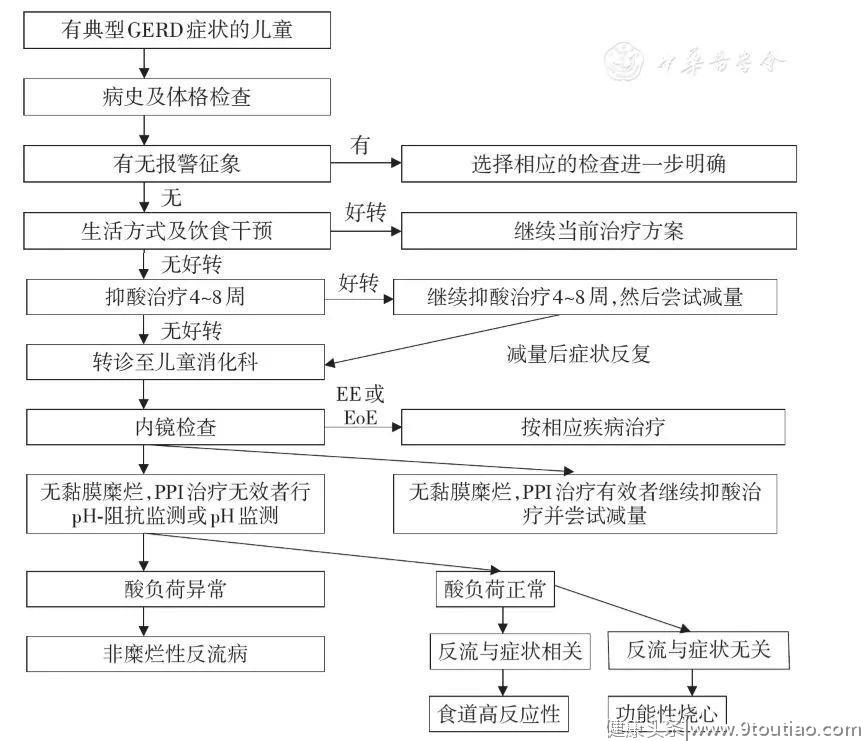
GERD:胃食管反流病;EE:糜烂性食管炎;EoE:嗜酸细胞性食管炎;PPI:质子泵抑制剂
▲图21岁以上儿童GERD诊治流程图
三、辅助检查
GER/GERD的诊断主要依赖于病史及体格检查,辅助检查主要用于鉴别诊断及评估病情。
1.钡剂造影:
2018年NASPGHAN/ESPGHAN指南不推荐将钡剂造影用于诊断儿童GERD,但可用于除外解剖结构异常(以上均为弱推荐)。尤其对于抗反流术后症状无明显缓解者,钡剂造影可辅助判断手术效果。
2.超声检查:
2018年NASPGHAN/ESPGHAN指南不推荐将超声检查用于诊断儿童GERD,但可用于除外解剖结构异常(以上均为弱推荐)。
3.胃镜检查:
2018年NASPGHAN/ESPGHAN指南不推荐将胃镜检查用于诊断儿童GERD(弱推荐),但胃镜联合病理检查可用于评估GERD相关并发症,排查有无其他原因所致黏膜病变,并为进一步治疗提供依据(强推荐)。国内的儿科指南对反流性食管炎的病理特点、内镜诊断及分级标准进行了详细说明。关于胃镜检查的时机目前尚存在争议。对于质子泵抑制剂(proton pump inhibitor, PPI)反应性嗜酸细胞性食管炎,在抑酸治疗后黏膜炎症减轻,此时进行胃镜检查可能会导致误诊。因此成人指南建议在接受抑酸治疗前行胃镜检查,但患者在治疗结束后需接受二次检查以评估治疗效果,增加了治疗成本。
4.生物标志物:
2018年NASPGHAN/ESPGHAN指南不推荐将现有的生物标志物(唾液胃蛋白酶、食管胆红素值、肺泡灌洗液载脂巨噬细胞指数)用于诊断儿童GERD(强推荐)。国内的儿科指南指出食管胆红素值监测对于十二指肠胃食管反流具有一定诊断价值,但由于监测期间需要禁食,因此该检查的灵敏度和特异度较低。
5.食管测压:
2018年NASPGHAN/ESPGHAN指南不推荐将食管测压用于诊断儿童GERD,但可用于排查食管动力学异常(以上均为强推荐)。Loots等研究发现通过食管测压可预测胃底折叠术后并发症(吞咽困难),此外高分辨率食管测压可用于鉴别反刍综合征。
6.胃食管同位素闪烁扫描:
2018年NASPGHAN/ESPGHAN指南不推荐将胃食管同位素闪烁扫描用于诊断儿童GERD(强推荐)。但胃食管同位素闪烁扫描可用于排查有无胃排空延迟及反流物误吸。
7.经幽门或空肠喂养:
2018年NASPGHAN/ESPGHAN指南不推荐将经幽门或空肠喂养用于诊断儿童GERD(中等程度推荐)。
8.PPI诊断试验:
2018年NASPGHAN/ESPGHAN指南不推荐将PPI诊断试验用于诊断婴儿GERD,也不推荐将其用于诊断以食管外症状为主要表现的儿童GERD,但推荐将疗程4~8周的PPI诊断性治疗应用于有典型GERD症状的儿童(以上均为弱推荐)。对于PPI治疗耐受程度差或疑患GERD可能性较低的患儿,也可采用疗程2~4周的诊断性治疗。
9.食管pH监测:
2018年NASPGHAN/ESPGHAN指南建议当无法使用pH-阻抗监测时,食管pH监测可用于以下情况,(1)判断不适症状持续与酸反流的关系;(2)判断酸反流与食管炎发生及其他GERD相关症状或体征的关系;(3)评估抑酸治疗的效果(以上均为强推荐)。目前pH监测的方法有pH探针、无线pH记录仪、口咽部pH探测仪、呼出气冷凝液pH监测。其中口咽部pH探测仪及呼出气冷凝液pH监测的敏感性较差,不推荐使用。食管pH监测是基于酸反流而设计的,无法识别非酸反流。有学者采用胃食管双pH监测技术同步监测胃和食管的pH,通过分析胃和食管pH发生变化的时间关系来判定反流的性质,但目前胃内pH的正常模式尚无统一标准,因此该技术在临床应用的细节问题还有待进一步完善。
10.食管pH-阻抗监测:
2018年NASPGHAN/ESPGHAN指南推荐将pH-阻抗监测用于以下情况,(1)判断不适症状持续与酸反流或非酸反流的关系(强推荐);(2)判断酸反流或非酸反流与食管炎发生及其他GERD相关症状或体征的关系(弱推荐);(3)评估抑酸治疗效果(弱推荐);(4)鉴别非糜烂性反流病(内镜下无反流证据,存在食管酸负荷增加,酸负荷与症状发生可无关联),食管高反应性(内镜下无反流证据,无食管酸负荷增加,但症状发生与反流相关)及功能性烧心(内镜下无反流证据,无食道酸负荷增加,且症状发生与反流无关)(弱推荐)。pH-阻抗监测的时机根据监测目的而定。若为评估抑酸治疗效果,可在治疗过程中进行;若为判断不适症状与反流发生的关系,则应在非治疗期进行。目前该技术在国内应用较少,相关研究显示食管pH-阻抗监测对于GERD的检出率优于单纯pH监测,同时可分析反流物的形态(气体反流、液体反流和混合反流)和性质(酸反流和非酸反流),具有较好的安全性和耐受性。
四、非药物治疗
1.饮食疗法:
关于饮食疗法,2018年NASPGHAN/ESPGHAN指南有如下建议,(1)对于有明显反流症状的GERD婴儿应使用稠厚食物喂养(弱推荐);(2)对于GERD婴儿应根据年龄及体重来调整喂养量和喂养频率以免过度喂养(弱推荐);(3)对于人工喂养且疑诊GERD的婴儿,若一般非药物治疗无效时可尝试换用深度水解蛋白粉或氨基酸配方粉喂养2~4周(弱推荐)。关于增稠剂的选用应注意,(1)可选用不含砷或砷含量低的米粉作为增稠剂;(2)角豆类增稠剂会被母乳中的淀粉酶分解从而失效;(3)黄原胶类增稠剂会增加患儿发生坏死性小肠结肠炎的风险;(4)长期使用米粉或玉米作为增稠剂会导致患儿摄入过多能量,可选择市售的抗反流婴儿食品作为替代。此外对于母乳喂养且疑有牛奶蛋白过敏(cow′s milk protein allergy,CMPA)的患儿,母亲应避免摄入牛奶蛋白。王娅等研究发现国内婴儿GERD与CMPA的并发率达46%,针对CMPA的饮食疗法可有效减轻GERD患儿的临床症状,但CMPA在GERD发病中的作用尚不确切,有待进一步研究。
2.体位疗法:
关于体位疗法,2018年NASPGHAN/ESPGHAN指南有如下建议,(1)对于GERD婴儿,不应在睡眠时使用体位疗法(头高位、左侧卧位或俯卧位)(强推荐);(2)对于GERD儿童,可考虑使用体位疗法(头高位或左侧卧位)(弱推荐)。此外2013年NASPGHAN/ESPGHAN儿童GER/GERD儿科医师管理指南还指出半仰卧位会加重GERD婴儿的相关症状,因此应尽量避免,尤其在进食之后。
3.辅助疗法:
关于辅助疗法,2018年NASPGHAN/ESPGHAN指南有如下建议,(1)对于GERD婴儿,不推荐使用按摩疗法(弱推荐);(2)不推荐使用益生元、益生菌或中草药来治疗儿童GERD(弱推荐);(3)应告知患儿及家长,超重可能会增加GERD发生的风险(弱推荐)。此外年长儿应避免可能加重GERD症状的诱因(饮用咖啡及酒类、辛辣饮食、吸烟)。2013年NASPGHAN/ESPGHAN儿童GER/GERD儿科医师管理指南还指出餐后嚼口香糖可能有助于减轻反流症状。
4.健康教育:
2018年NASPGHAN/ESPGHAN指南推荐将针对患儿及家长的健康教育作为GERD治疗方案的一部分(强推荐)。
五、药物治疗
1.抗酸药和藻酸盐:由于长期使用含铝的抗酸药会导致铝在婴儿体内聚集,而长期使用碳酸钙则会引起乳碱综合征、高钙血症、碱血症及肾功能损害。因此2018年NASPGHAN/ESPGHAN指南不推荐长期使用抗酸药或藻酸盐治疗儿童GERD(弱推荐)。
2.抑酸药:关于抑酸药的使用,2018年NASPGHAN/ESPGHAN指南有如下建议,(1)PPI是治疗儿童反流相关性糜烂性食管炎的一线药物(强推荐);(2)当PPI不可用或患儿存在PPI使用禁忌证时,可使用H22222受体阻滞剂或PPI处理食管外症状(咳嗽、喘息或哮喘),除非患儿同时伴有典型的GERD症状或诊断试验提示GERD可能(弱推荐);(7)对于疗程4~8周的抑酸治疗反应欠佳者,应评估治疗效果并除外其他可引起类似症状的疾病(强推荐);(8)对于接受抑酸治疗的GERD患儿,应定期评估是否继续治疗(强推荐)。有证据表明抑酸治疗可能会增加儿童感染性疾病发生的风险(坏死性小肠结肠炎、肺炎、上呼吸道感染、艰难梭菌感染),因此指南强调了定期评估的必要性,避免长期使用抑酸药。3.促动力药:关于促动力药的使用,2018年NASPGHAN/ESPGHAN指南有如下建议,(1)对于其他药物治疗无效的患儿,可在手术治疗前优先考虑使用巴氯芬(弱推荐);(2)不推荐使用多潘立酮、甲氧氯普胺及其他促动力药治疗儿童GERD(弱推荐)。此外需注意成人中的研究表明巴氯芬可导致消化不良、嗜睡、头晕等不良反应,因此不宜在儿童患者常规使用。由于缺乏循证依据,2018年NASPGHAN/ESPGHAN指南未对红霉素治疗儿童GERD形成推荐意见。但国内关于红霉素治疗新生儿GERD的报道较多,2013年发表的一项基于国内资料的荟萃分析显示小剂量红霉素是现阶段治疗新生儿GERD的较好药物,偶见药疹、腹泻等不良反应,但发生率均低于5‰。但该分析纳入研究的质量较低,大多缺乏严谨的随机对照设计,因此小剂量红霉素治疗新生儿GERD的有效性和安全性还有待大样本、多中心、高质量的随机对照研究进一步验证。
4.部分GERD治疗药物的使用剂量见表2。
表2 胃食管反流病部分治疗药物的使用剂量
雷尼替丁5~10300
西咪替丁30~40800
尼沙替丁10~20300
法莫替丁140
奥美拉唑1~440
兰索拉唑2(婴儿)30
埃索美拉唑10 mg/d(体重<20 kg)40
六、手术治疗
1.胃底折叠术:
2018年NASPGHAN/ESPGHAN指南建议在以下情况时可考虑行胃底折叠术(弱推荐),(1)合理治疗(由专科医师制定的药物及非药物治疗)后症状无明显缓解且出现威胁生命的并发症;(2)合理治疗后症状无明显缓解,仔细评估病情以明确有无相关的潜在疾病;(3)合并其他慢性疾病(神经功能受损、囊性纤维化)以致GERD相关并发症风险明显升高;(4)需长期服药控制GERD相关症状或体征。
2.胃食管完全离断术:
2018年NASPGHAN/ESPGHAN指南不推荐将胃食管完全离断术作为儿童难治性GERD的一线手术方案(强推荐),但对于神经功能受损的GERD患儿,其可作为胃底折叠术失败后的补救治疗措施(弱推荐)。
3.经幽门或空肠喂养:
2018年NASPGHAN/ESPGHAN指南指出,对于难治性儿童GERD,经幽门或空肠喂养可作为胃底折叠术的替代治疗方案(弱推荐)。目前该技术在国内较少开展,马鸣等报道了1例经皮胃镜下胃造瘘和空肠营养治疗婴儿严重胃食管反流伴吸入性肺炎的病例,术后患儿造瘘口恢复良好,营养状况迅速恢复,随防至14月龄时患儿生长发育同正常同龄儿,肺炎未再复发。该病例的成功证实了经皮胃镜下胃造瘘术在我国儿童中开展的安全性。
4.其他手术治疗:
2018年NASPGHAN/ESPGHAN指南不推荐使用射频消融术或内镜下胃折叠术治疗难治性儿童GERD(强推荐)。
七、病情评估
关于病情评估,2018年NASPGHAN/ESPGHAN指南有如下建议,(1)在合理治疗4~8周后应评估治疗效果,并进一步除外其他引起类似症状的疾病(强推荐);(2)当存在以下情况时应将患儿转诊至儿童消化科(强推荐):①存在报警症状提示可能存在潜在的胃肠道疾病,②合理治疗后症状无缓解,③病情不能通过6~12个月的药物治疗彻底好转并停药(强推荐)。