血压量不准?指南教你如何准确测量血压
血压是人体重要的生命体征之一,也是高血压诊断、分级及疗效评估的首要指标,因此,如何准确测量血压就显得尤为重要。
来源丨医学界心血管频道
2017年11月,美国心脏学会(AHA)/美国心脏病学学会(ACC)高血压指南(简称“指南”)正式颁布。其中最引人瞩目的一点,是将高血压诊断标准重新定义≥130/80 mmHg,取代了之前的140/90 mmHg,这是AHA/ACC 14年来首次重新定义高血压。此外,指南在血压测量、血压控制目标、药物治疗门槛等方面均提出了指导意见。本文节取指南中血压测量的相关内容,分享给各位读者。
1
重点一览!教你如何准确测量血压
诊室血压
诊室血压通常指在诊室或医院内由医生、护士或技术人员采用台式水银血压计、自动或半自动血压计测量上臂肱动脉的血压值。诊室血压是目前评估血压水平、临床诊疗及对高血压进行分级的常用方法,但其重复性差,易受医务人员、环境、患者精神等因素影响,需要系统评估及规范测量。
诊室血压测量的基本要求:
①受测者:静坐(双脚自然平放、背部支撑)休息5分钟;测量前30分钟避免摄入咖啡因、运动和吸烟;排空膀胱;在休息或测量期间,测量者与受测者需保持安静,避免交谈;去除覆盖测量位置的衣物。
②测量设备:建议采用经检验合格、定期校准的血压计;坐位测量需准备适合受测者手臂高度的桌子;绑好袖带,保持袖带与心脏同一水平;采用高质量的听诊器。
③测量时:建议初次测量受测者左、右上臂血压,之后测量读数较高的一侧;间隔1-2分钟后重复测量;当触诊到肱动脉搏动消失时,再快速充气观察水银柱上升高度,在气囊内压力达到使肱动脉搏动音消失后,再升高20-30 mmHg;听诊法测量血压时,以2 mmHg/s的速度均匀放气,测量者仔细听诊柯氏音。
④记录读数:依次记录测量的收缩压和舒张压值;需记录受测者测量血压前服用的药物。
⑤取平均值:取两次血压测量读数的平均值;
⑥告知受测者血压:以书面或口头形式告知受测者血压。
家庭血压测量及自我监测
家庭血压测量是指由患者自己或家属在医疗单位外(一般在家庭)测量血压,也称为自测血压。家庭血压是在熟悉的环境中测量,可以避免白大衣效应,目前已成为高血压诊断和治疗效果评估的重要方法之一。此外,已有多项研究提示家庭血压低于医务人员在诊室测量的血压水平。
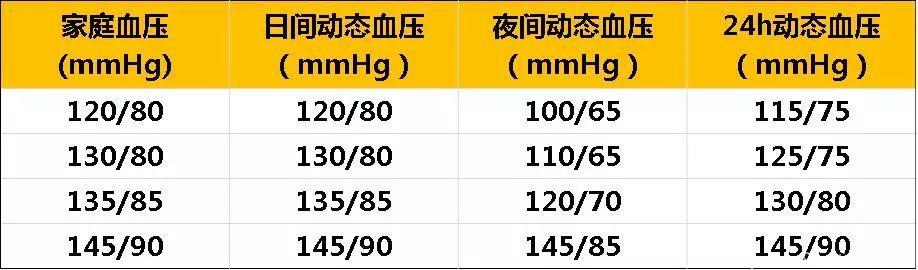
表1 诊室血压与家庭血压、动态血压的对应值
(可点查看大图)
家庭血压测量的注意事项:
①受测者应接受医务工作者培训或指导:包括高血压相关知识、仪器选择、对血压测量读数的理解等方面。
②推荐使用经验证合格的电子血压计,优先选择具有数据存储功能的血压计;确认袖带大小合适;指导患者测量左右两侧手臂血压值,如差异较大之后则选择较高一侧上肢测量。
③受测者测量前30分钟避免摄入咖啡因、运动或吸烟;安静休息5分钟;双脚自然平放、背部支撑;袖带与心脏保持在同一水平。
④建议受测者在早上服药前和晚餐前至少测量2次血压(间隔1分钟),取平均值;每天测量血压并记录相应数值;若更换降压药物,则应连续监测换药2周后的血压。
⑤准确记录血压测量读数。
动态血压监测
动态血压监测是通过仪器自动间断性定时测量日常生活状态下血压的一种检测技术。动态血压监测可以在昼夜24小时内(包括每天的活动和睡眠时间),通过程序设置设定时间点,分时段(清醒或日间、睡眠或夜间)记录数据(据每20~30分钟测量并记录血压值),最后获得24小时平均血压。
由于动态血压监测克服了诊室血压内测量次数较少、观察误差和白大衣效应等局限性,因此能较客观地反映血压的实际水平与波动状况。
隐匿性高血压和白大衣高血压
表2 诊室/非诊室血压测量值对比(可点击查看大图)

• 对于未经治疗、收缩压超过130 mmHg但低于160 mmHg,或舒张压超过80 mmHg但低于100 mmHg的成人,在确认高血压诊断前,指南建议通过日间动态血压监测或家庭血压测量来筛查是否存在白大衣高血压。
• 针对有白大衣高血压的成人,指南建议定期通过动态血压或家庭血压测量,以检测是否转为持续性高血压。
• 对于正在治疗的高血压患者,诊室血压未达标但家庭血压提示存在明显的白大衣效应时,指南建议使用动态血压监测以进一步明确。
• 诊室血压测量中,对于未经治疗收缩压始终在120-129 mmHg,或舒张压始终在75-79 mmHg的成人,指南建议使用家庭血压或动态血压测量以进一步筛查隐匿性高血压。
• 对于使用多种药物治疗的高血压患者,若诊室血压值超过目标值10 mmHg以内,指南建议通过家庭血压测量(或动态血压监测)来筛查是否存在白大衣效应。
•正在接受治疗的高血压患者,若诊室血压读数达标,但患者存在靶器官损害或整体心血管风险增加,指南建议使用家庭血压测量来筛查是否存在隐匿性未治愈高血压。
• 正在接受治疗的高血压患者,若家庭血压读数升高,则提示存在隐匿性未治愈高血压的可能,指南建议在强化降压药物治疗之前使用动态血压监测以进一步确诊。
2
专家点评
北京医院 刘君萌
老年人群血压控制标准有待进一步研究
AHA/ACC指南更新了高血压的定义,将140/90 mmHg标准降低至130/80 mmHg,这一标准对于相对年轻的、合并高血压靶器官损害(左室肥厚、蛋白尿等)或糖尿病的患者而言是合理的,但对于老年(>65岁)、特别是80岁以上的超高龄患者,这一标准是否依然适应则有待商榷,因为这部分患者合并基础问题非常复杂,对药物的吸收和代谢也不完全等同于相对年轻的人群,强化治疗的收益与其经济花费、治疗风险的比值是否合理,仍需进一步研究。此外,在血压测量方面,这一指南更贴近于家庭血压,便于患者实现更好的家庭血压管理。
上海交通大学医学院附属第九人民医院北部院区 王传慧
提升对高血压的认识,早期预防、早期干预
社会公众对高血压危害认识不足、不重视生活方式,这是世界性普遍问题。美国自身也存在高血压发病形势与治疗现状的反差,因此,亟待提高社会公众对高血压的认识。AHA/ACC指南更改高血压定义和把认定“血压升高”的界值前移,并在非高危的血压升高或高血压人群中强调生活方式干预,其意义可能更多是在强化临床医生和社会公众对高血压危害和健康生活方式的认知,是对高血压早期预防、早期干预的重视。
广东省人民医院 陈海敏
借鉴积极态度,将高血压防线前移
AHA/ACC指南对我国也有十分积极的意义,尤其在提高我国高血压控制率方面。如果按照130/80 mmHg这一诊断标准,我国将又增加1亿的高血压患者,结果让人惊愕,但也为我们敲响了警钟!目前,我国居民包括很多医务工作者对于高血压的危害性仍缺乏充分认识与足够重视。因此,我们有必要借鉴美国指南的积极态度,将高血压防线前移,通过多种形式加强社会各群体对高血压的认识,这对于我国高血压甚至整个慢病防控都具有重要意义。
参考文献:
1.2017 ACC/AHA/AAPA /ABC/ACPM/AGS/APhA /ASH/ASPC /NMA/PCNA Guideline for the Prevention, Detection, Evaluation, and Management of High Blood Pressure in Adults. Hypertension. 2017.