糖尿病患者要不要运动?怎么运动?这里说全了!
*本文所涉及专业部分,仅供医学专业人士阅读参考
糖尿病患者运动多久,怎么运动,什么时候运动呢?这次一下子给您解答清楚!01
运动多少性价比最高?
JAMA大型人群研究指出,每天步行8000步与全因死亡率降低51%相关。小于8000步时,运动越多获益越大,尤其是刚开始运动的时候;但超过8000步也不会增加很多获益2。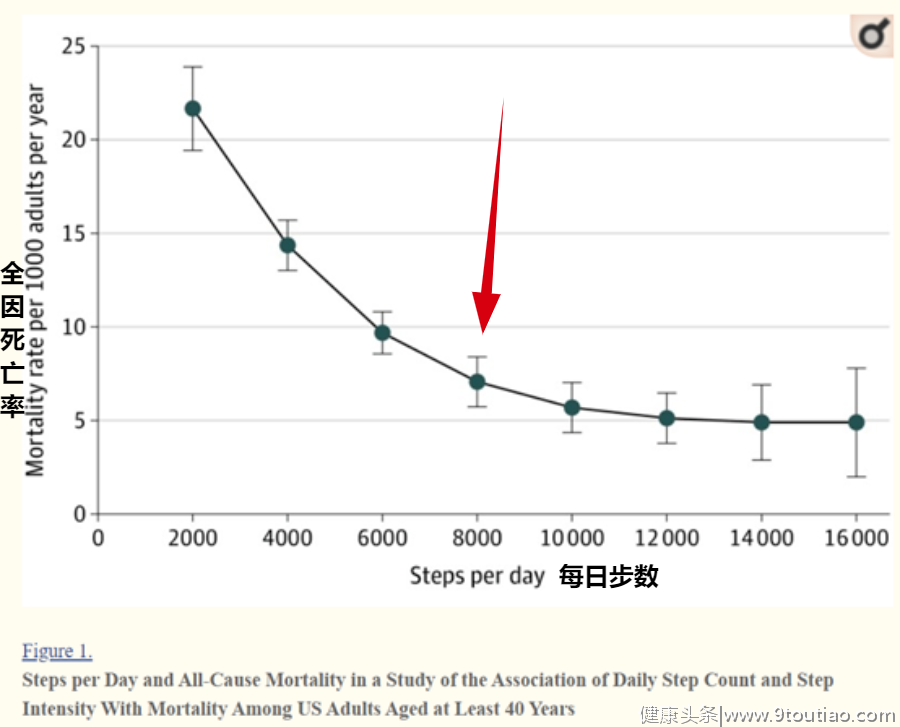
高运动量低强度组运动60分钟和高运动量高强度组运动35分钟的总运动量相同;
高运动量高强度组的腰围较基线显著降低,显著优于对照组,但三个运动组之间差异不显著;
高运动量高强度组的餐后2小时血糖改善最显著。低运动强度时,高运动量组和低运动量组的餐后血糖改善较对照组无显著差异。
02
哪种运动形式效果最好?
首先咱先帮大家把常见的那些运动归归类。表:运动形式及举例
03
空腹运动训练可使脂质利用率持续增加。空腹运动训练组脂质利用率增高约2倍,并持续保持;碳水化合物利用率更低;呼吸交换率更低;整个运动干预期间的累计能量消耗没有差异;
空腹运动训练可使胰岛素敏感性增加。糖负荷后2h血糖曲线下面积较基线降低,但与另外两组相比无统计学差异;糖负荷后2h血糖曲线下面积较基线降低,与对照组比有统计学差异;口服葡萄糖胰岛素敏感性(OGIS)较基线显著提高,与另外两组比有统计学差异;
运动训练前后,OGIS指数的变化与整个干预期间的总体脂质利用率呈中度正相关;
空腹运动训练可增加肌肉的适应能力。
1.Bennett DA,Du H,Clarke R,et al.Association of Physical Activity With Risk of Major Cardiovascular Diseases inChinese Men and Women.JAMA Cardiol.2017;2(12):1349-58.2.Saint-Maurice PF,Troiano RP,Bassett DR,Jr.,et al.Association of Daily Step Count and Step Intensity With Mortality Among USAdults.Jama.2020;323(12):1151-60.3.Ross R,Hudson R,Stotz PJ,Lam M.Effects of exercise amountand intensity on abdominal obesity and glucose tolerance in obese adults:arandomized trial.Ann Intern Med.2015;162(5):325-34.4.Sigal RJ,Kenny GP,BouléNG,et al.Effects of aerobictraining,resistance training,or both on glycemic control in type 2 diabetes:a randomized trial.Ann Intern Med.2007;147(6):357-69.5.Church TS,Blair SN,Cocreham S,et al.Effects of aerobic andresistance training on hemoglobin A1c levels in patients with type 2 diabetes:a randomized controlled trial.Jama.2010;304(20):2253-62.6.Zhao M,Veeranki SP,Magnussen CG,Xi B.Recommended physicalactivity and all cause and cause specific mortality in US adults:prospectivecohort study.Bmj.2020;370:m2031.7.Kendler D,Chines A,Clark P,et al.Bone Mineral Density AfterTransitioning From Denosumab to Alendronate.J Clin Endocrinol Metab.2020;105(3):e255-64.8.Toghi-Eshghi SR,Yardley JE.Morning(Fasting)vs AfternoonResistance Exercise in Individuals With Type 1 Diabetes:A Randomized CrossoverStudy.J Clin Endocrinol Metab.2019;104(11):5217-24.
本文首发丨医学界内分泌频道
本文作者丨大月亮原创声明
本文原创,转载需联系授权
-End-