这种癌症常误诊,易复发,老年人更要小心!
文 | 菠萝
(一)
每年的3月是骨髓瘤关爱月。
多发性骨髓瘤(Multiple Myeloma),英文常被缩写为MM,听起来挺可爱,但却是最常见的血液肿瘤类型之一,全球每年有16万新发患者。但在中国,绝大多数人完全没听说过,这导致大量患者被误诊,浪费钱不说,还耽误了最佳治疗窗口。
说起血液系统癌症,很多人就知道白血病,主要原因嘛,是电视上见得多。其实呢,血液系统癌症共有三大类,分别是淋巴瘤、多发性骨髓瘤和白血病。在美国,多发性骨髓瘤比白血病患者还多。
多发性骨髓瘤,是基因突变导致骨髓里浆细胞失控生长。正常骨髓里有各种各样和造血相关的细胞,最终分化为红细胞、血小板、白细胞(包含粒细胞、淋巴细胞、浆细胞)等等。
正常情况下,骨髓浆细胞很少,占骨髓细胞的不到1% ;但在多发性骨髓瘤患者身上,恶性浆细胞通常超过10%!由于恶性细胞挤占了空间和营养,抑制了其它正常细胞的功能,因此出现了各种症状。
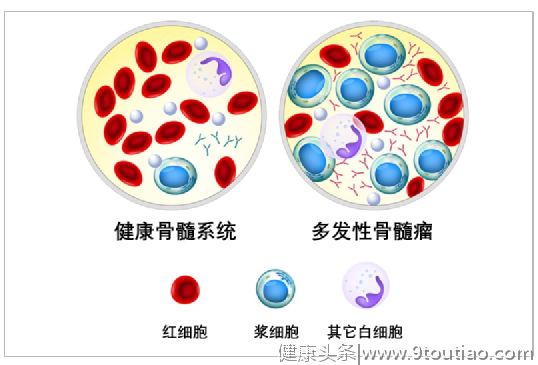
多发性骨髓瘤有三大特点。
第一,患者主要是中老年。多发性骨髓瘤中国患者的发病年龄平均是58岁左右,年轻人少见。
第二,患者之间差别很大,需要个性化治疗。对于能进行移植的患者,自体造血干细胞移植是核心治疗手段;如果不适合移植,那么免疫调节剂、蛋白酶体抑制剂、CD38单克隆抗体、糖皮质激素、化疗等药物组成的各种组合治疗方案,会成为医生首选。
第三,它目前无法治愈,但随着新药不断涌现,如果处理得当,疾病可以长期控制。
在美国,多发性骨髓瘤生存率正在逐渐增加,现在已经从70年代的26%,涨到了近60%,翻了一倍有余!这个数字肯定还会继续增加,因为近几年是多发性骨髓瘤新药爆发期,几乎每年都有新疗法出现。它们作用机制不同,各有特点,给患者带来了全新的希望。

表:2000年后上市的部分多发性骨髓瘤新药
全球正在带瘤生存的多发性骨髓瘤患者,有近40万!
但很不幸,中国的情况就差多了。很多人由于没有规范治疗,生存率显著低于发达国家。无论是患者,还是基层医生,大家对它的认识度都太低了。
随着中国社会的快速老龄化,可以确定的是,多发性骨髓瘤肯定会越来越多,绝对不应该再被忽视!
(二)
多发性骨髓瘤的治疗方案日新月异,是科学研究改变患者命运的典范。
以前,全世界治疗多发性骨髓瘤主要靠化疗。但问题是,传统化疗的效果并不是很好,很多人无治疗反应。更重要的,是传统化疗副作用太强,很多年龄大的患者承受不起。虽然骨髓移植是一个选择,但由于患者年龄大,身体状态差等原因,适合骨髓移植的人并不多。这种种原因,导致多发性骨髓瘤治疗效果一直都不好。
幸好,2003年以后,制药公司开发出了免疫调节剂(比如来那度胺、沙利度胺)和蛋白酶体抑制剂(比如硼替佐米、伊沙佐米)等新型靶向药物,效果明显比单独用化疗好。慢慢的,它们在欧美逐渐取代了化疗成为标准疗法。现在对付多发性骨髓瘤主要是靠组合疗法,“蛋白酶体抑制剂+免疫调节剂+糖皮质激素”是个标准治疗选择。
在新药的加持下,发达国家晚期患者平均生存期已经接近5年,活8~10年的也并不罕见。更重要的,患者生存质量也不差。通常用药起效后,症状很快就能得到有效控制,骨痛消失,贫血改善,肾功能恢复。以前只能躺在床上的患者,现在还可以回去上班。
但是中国多发性骨髓瘤患者的情况,目前并不乐观。至少有四个大问题,显著拖累了中国患者的治疗效果。
第一,误诊率高。
中国很多骨髓瘤患者的治疗效果很不好,因为他们一直都在看错误的科室,直到去世,很多人都没有被正确诊断。
多发性骨髓瘤症状多样,可以表现为骨痛、疲劳、贫血等。由于大众甚至很多医生对它都不熟悉,因此误诊率很高。本来应该去血液内科,但他们却穿梭于呼吸科、神经内科、肾内科、消化科、耳鼻喉科……明明是多发性骨髓瘤,他们却被误诊为肺炎、肺癌、贫血、肾炎等等。很多人花了无数金钱,耽误了大量宝贵时间。即使能最后被确诊,往往已经错过最佳治疗时间,回天乏术。
中老年人如果出现不明原因的乏力、贫血、感染、蛋白尿、下肢浮肿、全身骨头痛,短期内无法恢复的,或出现无明确病因的骨折,都应该考虑多发性骨髓瘤的可能性,并及时前往医院血液科就诊。
第二,用药依从性差。
调查发现,中国不少多发性骨髓瘤患者,并没有按要求用药。这并不是中国人天生不听话,而是有的组合疗法给药方式太复杂。比如, “沙利度胺+硼替佐米+糖皮质激素”这样的组合疗法,效果不错,但沙利度胺和糖皮质激素是口服,在家就可以用,硼替佐米是每周1~2次的注射,必须去医院。
国内医院常常人满为患,患者复查不够规律,如果有患者不按规定用药,医生经常都不知道。在疫情期间,去医院更加不方便了,有时去一次就要测一次核酸。这导致依从性变得更差了。
如果用药时断时续,效果自然要打折扣。
第三,患者缺乏科学思维,容易被误导。
骨髓瘤患者整体年龄偏大,不少人缺少基本的生物医学常识。他们对于多发性骨髓瘤发病机理或者各种疗法背后的机理并不清楚,因此容易被人忽悠。即使在医院接受正规治疗的患者,在治疗过程中,如果遇到一些副作用,也很容易听信一些“病友圈”的偏方秘方。
比如,免疫调节剂长期使用后,容易导致骨髓抑制,造成红细胞、血小板下降。我们经常在病友群里见到有人拿着血常规报告来问“该怎么办啊?”这时候,就会有病友建议各种补血口服液。这些都是瞎建议,因为这些补血口服液是针对“缺铁性贫血”症状的,而骨髓瘤患者之所以贫血,并不是缺铁,主要是因为造血干细胞被抑制。看起来都是贫血,但本质完全是两码事。
如果患者本身缺乏足够的知识储备,就很难判定什么是科学,什么是伪科学。盲目相信病友圈的经验分享,只会是以讹传讹。
第四,新药可及性不足。
欧美上市的新药,在中国不一定能很快用到。比如,2015年美国获批的伊沙佐米和达雷妥尤单抗,分别在2018年和2019年才在中国上市。而2012年就在美国获批的卡非佐米,预计要2021年才会在中国上市。
(三)
由于上述这些原因,中国多发性骨髓瘤患者的生存率一直低于发达国家。与此同时,中国这种癌症的发病率却在增加,而且呈现出年轻化趋势,让人担心。
幸运的是,情况正在开始好转。
首先,科普教育、口服药物的普及,以及更好的随访系统,提高了患者的依从性。患者能按时用药,定期检查,是获得长期生存的保障。
其次,国家正在做出很大努力解决经济负担问题。比如,2017年以后,治疗多发性骨髓瘤的核心药物(硼替佐米、伊沙佐米、来那度胺),先后进入了国家医保目录。2019年,硼替佐米和来那度胺可以同时报销。这些举措极大地减轻了患者的经济压力。同时,2018年后,国产的硼替佐米和来那度胺也进入市场,进一步降低了药物价格。
最后,除了上市的一系列药物,还有更多针对多发性骨髓瘤的新型疗法不断涌现。比如,最近非常火爆的BCMA CAR-T免疫细胞疗法,在治疗复发的多发性骨髓瘤试验中效果很不错,有望帮助患者实现更长的生存。
在多方的共同努力下,多发性骨髓瘤虽然依然难以治愈,但随着更多新疗法的出现,把它当作慢性病长期管理并不是梦。患者生存期将进一步延长,生活质量会进一步提高。
战胜癌症,并不需要杀死每一个癌细胞,只要通过科学管理,把它变成慢性病,就是成功!
致敬生命!
*本文旨在科普癌症新药背后的科学,不是药物宣传资料,更不是治疗方案推荐。如需获得疾病治疗方案指导,请前往正规医院就诊。
参考文献:
1. 《中国多发性骨髓瘤诊治指南 》2020 年修订,第六版
2. Multiple myeloma. Lancet. 2015 May 30;385(9983):2197-208.
3. A look backward and forward in the regulatory and treatment history of multiple myeloma: Approval of novel-novel agents, new drug development, and longer patient survival. Semin Oncol. 2016 Dec; 43(6): 682–689.
4. Current Approaches to Management of High-Risk Multiple Myeloma. Am J Hematol. 2021 Mar 16.
5. Treatment of relapsed and refractory multiple myeloma: recommendations from the International Myeloma Working Group. Lancet Oncol. 2021 Mar;22(3):e105-e118.
_________