抗抑郁药对睡眠的影响|
睡眠紊乱在抑郁患者中相当常见,可能诱发自杀等严重后果;中段失眠则是抑郁最常见的残留症状。理论上,所有抗抑郁药均可改善失眠。
短期治疗中,具有激活效应的抗抑郁药(如氟西汀、文拉法辛)可扰乱睡眠,另一些具有镇静效应的抗抑郁药(如多塞平、米氮平、曲唑酮)可迅速改善失眠,但却可能导致过度镇静。抗抑郁药还可诱发或加重不宁腿综合征等睡眠障碍,进一步损害抑郁患者的睡眠质量。
使用低剂量抗抑郁药治疗失眠在临床中可行,但存在若干注意事项。
睡眠症状在抑郁患者中相当常见,而抗抑郁药也可对睡眠造成不同影响。一项发表于Curr Psychiatry Rep的综述中,Adam Wichniak等回顾了近期探讨抗抑郁药如何影响睡眠的研究,并总结了抗抑郁药在治疗失眠中的应用。以下为作者的主要观点。
抑郁患者的睡眠特点
多导睡眠图(PSG)研究为我们提供了详尽的信息。基于PSG,重要睡眠指标及其定义如下表(点击看大图):
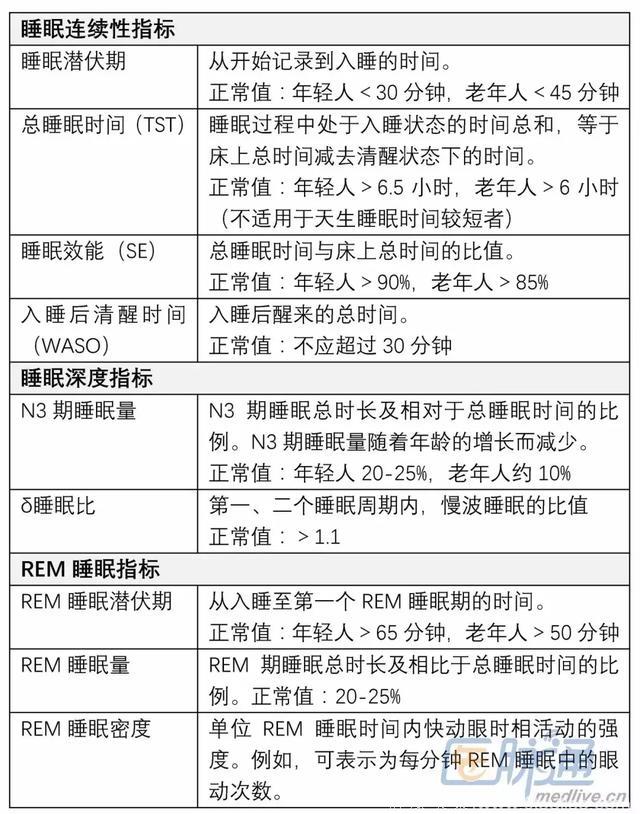
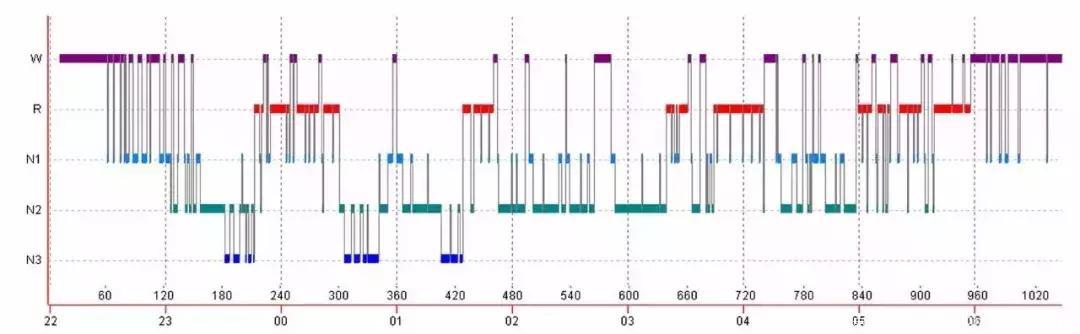
一般而言,抑郁患者的睡眠连续性、睡眠深度及睡眠阶段分布均存在异常,如下图,包括睡眠连续性紊乱(睡眠潜伏期延长、入睡后清醒次数及总时间延长、晨间早醒)、深睡眠(慢波睡眠)减少,REM睡眠脱抑制,包括REM潜伏期缩短及首个REM睡眠期的延长。
抑郁患者多导睡眠图例(点击查看大图)
视抑郁发作的严重度而定,抑郁患者存在失眠的比例为60-90%;双相抑郁患者中,60%存在失眠,另有20-30%存在睡眠增加及日间嗜睡。很多患者的睡眠紊乱可随着抑郁症状的改善而缓解,尤其是患者重拾日常活动的兴趣及乐趣之后。然而,也有一些患者的失眠也可能持续存在:STAR*D研究中,中段失眠是出现频率最高的抑郁残留症状,79%的患者仍或多或少存在这一问题。
持续存在的失眠症状可能导致临床不良转归,包括自杀风险的升高。
抗抑郁药对睡眠的影响
常用抗抑郁药对主要睡眠指标的影响如下表:
(点击看大图)
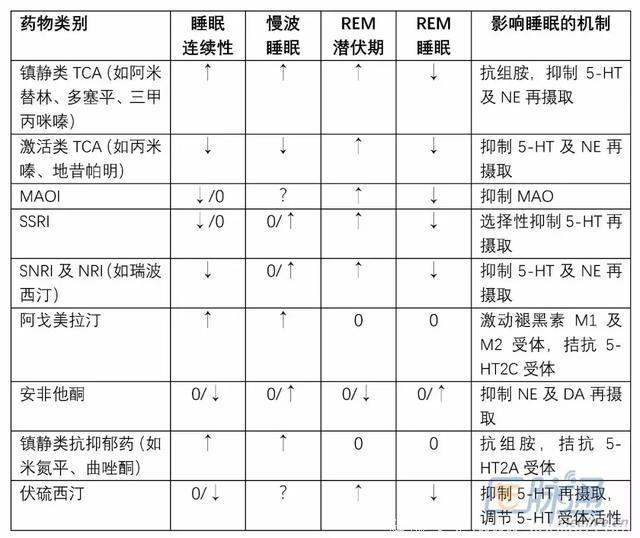
总而言之,某些抗抑郁药可导致睡眠质量的恶化,包括SNRI、NRI、MAOI、SSRI及具有激活效应的TCA,其主要机制为激活5-HT2受体及增加NE/DA能神经传递。此前的一项综述显示,接受SSRI及SNRI治疗的抑郁焦虑患者报告主观失眠及日间嗜睡的比例最高。另一方面,具有抗组胺效应的药物,如镇静类TCA、米氮平、米安色林,或具有较强5-HT2受体拮抗作用的药物,如曲唑酮及萘法唑酮,均可快速改善睡眠,一些患者在首次服药后即可见效。
随机安慰剂对照研究显示,接受SSRI治疗者出现失眠的比例为17%,高于安慰剂组的9%;日间嗜睡方面,两组分别为16%和8%。失眠比例最低的SSRI为西酞普兰,低于2%;使用高剂量氟伏沙明治疗强迫症时,受试者出现失眠及日间嗜睡的比例分别高达31%和27%。
对于SNRI而言,使用文拉法辛治疗广泛性焦虑障碍时的失眠及日间嗜睡比例最高,均为24%;左旋米那普仑的上述两个数字最低,均低于2%。
与SSRI及SNRI形成鲜明对比的是,镇静类抗抑郁药(如米氮平及曲唑酮)在治疗期间引发失眠的比例非常低(<2%),而日间镇静的比例极高:米氮平为54%,曲唑酮为46%。
对于存在失眠主诉的抑郁患者,通常建议优先选择具有镇静效应的抗抑郁药;除了可以快速减轻患者的痛苦外,选用这些药物可显著减少苯二氮䓬类药物在抑郁症患者中的使用。尽管SSRI/SNRI联合苯二氮䓬可有效改善治疗早期的焦虑及失眠症状,但很多患者在14-28天后并不能停用苯二氮䓬,进而面临依赖的风险。然而,具有镇静效应的抗抑郁药也可能引发过度镇静,影响社会功能,造成被动减药,升高病情波动的风险。此外,米氮平还可导致体重增加。
对于存在失眠症状的抑郁患者而言,阿戈美拉汀也可一试。该药为非镇静类抗抑郁药,可通过激动褪黑素M1及M2受体,以及拮抗5-HT2C受体改善睡眠,而不升高过度镇静及体重增加的风险。阿戈美拉汀治疗并不抑制REM睡眠,而是修复睡眠节律,增加慢波睡眠的数量,改善日间警觉性。
多作用机制抗抑郁药伏硫西汀可能对睡眠具有不利影响,但仅限于高剂量下。根据FDA临床研究登记中心的数据,伏硫西汀治疗过程中出现失眠或嗜睡的比例低于SSRI及SNRI。
值得注意的是,抗抑郁药可通过诱发或加重睡眠障碍,进一步损害睡眠:
▶ 米安色林及米氮平可诱发不宁腿综合征(RLS),比例可能高达28%;此前也有SSRI及文拉法辛诱发RLS的报告。
▶ SSRI、SNRI及TCA可诱发或加重夜间磨牙及REM睡眠期肌张力调节紊乱,进而加重REM睡眠期行为障碍。
▶ 尽管抗抑郁药可用于治疗创伤后应激障碍(PTSD),但这些药物可能诱发梦魇,而米氮平治疗时最常出现。
▶ 可导致体重增加的抗抑郁药禁用于睡眠呼吸暂停患者;这一睡眠障碍在精神疾病患者中发病率很高,但临床重视度不足。
低剂量抗抑郁药治疗失眠
目前主流指南强烈建议,将失眠认知行为治疗(CBT-I)作为失眠的一线治疗手段;然而,临床中使用药物治疗失眠的情况仍极为普遍,包括苯二氮䓬及非苯二氮䓬类助眠药(如唑吡坦)。具有镇静效应的抗抑郁药有时也用于治疗失眠,但仅有多塞平获FDA批准治疗维持期失眠,而该类别的其他药物并不推荐用于改善失眠。
然而,若患者在接受CBT-I治疗的同时,每周仍有3-4个晚上需要助眠药物,镇静类抗抑郁药则是有价值的失眠治疗手段。对于共病心境或焦虑障碍的失眠患者而言,抗抑郁药可同时改善共病;由于这些患者更容易出现镇静药物依赖,使用抗抑郁药或许可以降低这一风险。另外,对于很多失眠患者而言,其生理指标如激素分泌、代谢率等均与抑郁患者类似,即高唤起状态;从这个角度出发,使用抗抑郁药治疗也可能有利。
治疗失眠时,抗抑郁药的剂量往往很低,如多塞平3-6mg,或曲唑酮25-50mg。然而:
▶ 这一低剂量仅适用于原发性失眠;若共病心境障碍,则应使用推荐治疗剂量;
▶ 只有在联合CBT-I的情况下,才应使用此类治疗。若患者使用了限制床上时间、控制刺激因素等技术后,低剂量的药物即可起效。
▶ 使用抗抑郁药治疗入睡困难时,服用时间应远远早于那些「专业」镇静助眠药,一般在睡前2小时及以上服用。
总体而言,抗抑郁药治疗失眠较为安全,甚至适用于镇静助眠药存在禁忌证的患者,如有酒药滥用史的患者,但仍需关注副作用及药物相互作用,尤其是曲唑酮(延伸阅读:氟西汀联用曲唑酮:症状加重谁之过)。对于精神分裂症及双相障碍患者的失眠,非典型抗精神病药(尤其是喹硫平)的使用日益广泛,但低剂量抗抑郁药可能同样有用,且不升高心境转相风险。还有研究显示,晨间使用5-10mg西酞普兰的疗效理想,可作为镇静类抗抑郁药的替代手段。
结语
睡眠紊乱是抑郁的核心症状之一,此类症状的改善对于缓解具有重要意义。短期内,抗抑郁药可能损害或显著改善睡眠。针对抑郁共病失眠患者,可优先考虑使用镇静类抗抑郁药,但其过度镇静的效应可能对长期治疗构成干扰。
使用低剂量抗抑郁药治疗失眠时既可单用,也可与其他抗抑郁药联用。对于失眠症状持续2-4周及以上,在使用CBT-I的情况下每周仍有数天需用药的患者,低剂量抗抑郁药是有价值的治疗选择。