气道介入手术就像站在“刀尖上跳舞”


气管镜被誉为呼吸科医生的“第三只眼”,正是凭借着这个得力助手,北京儿童医院呼吸二科副主任医师杨海明帮助无数患儿“畅快呼吸”。于手术、于临床,每一个环节,他都准备得细致入微,容不得一丝马虎。
“带着问题去做手术,才能更好地解决问题。面对这些可爱的孩子,我必须竭尽全力。”杨海明说。
从往猪肺里塞花生
到“在刀尖上跳舞”
如今,儿童气管镜已经成为临床诊治儿科呼吸系统疾病的不可或缺的工具。尤其在支气管异物的提取、气管支气管狭窄、肺不张的治疗以及各种肺部不明病灶的诊治方面,都有着明显的助力,也因此被称为呼吸科医生的“第三只眼”。
在北京儿童医院呼吸二科,疑难复杂气道疾病很多,杨海明完成了其中数千例的气管镜手术,其中不乏众多颇具挑战的疑难病例。
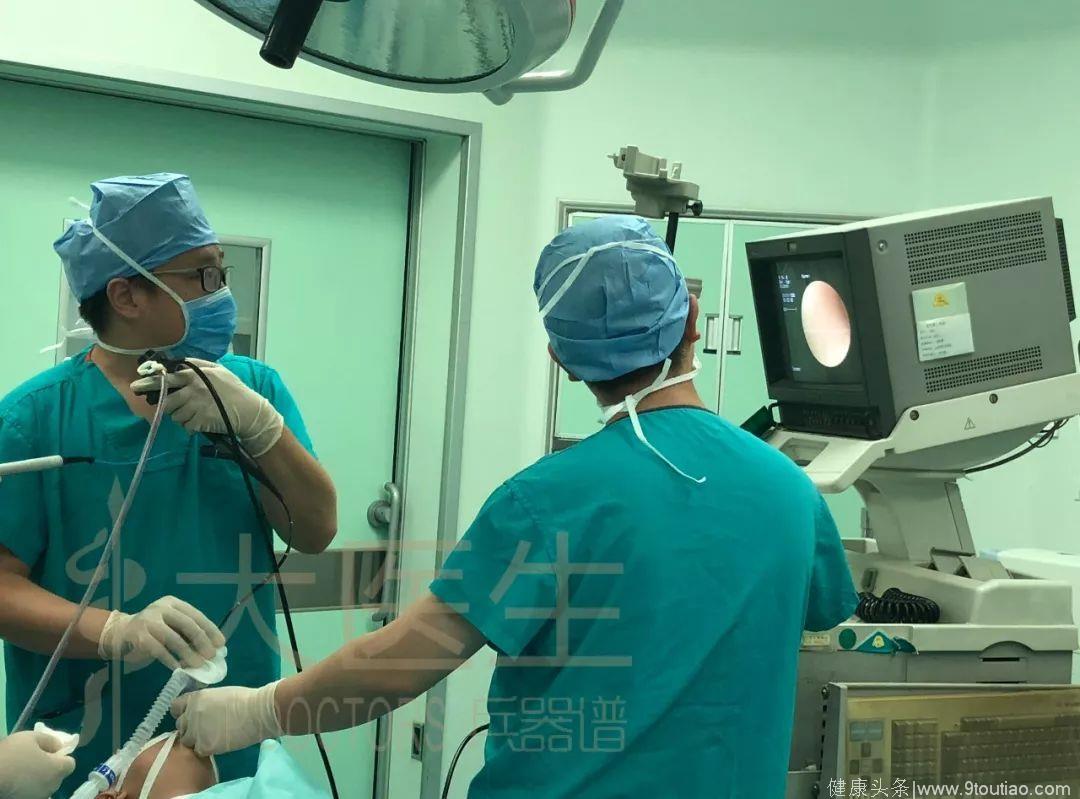
5月上旬的一个手术日,一例“气管中下段狭窄支架置入术”正在进行。患儿年仅1岁,因反复肺炎、严重喘息从外院转来。经过气管镜探查,杨海明发现患儿属于气道环形狭窄,而这种闭合为O型的狭窄,因极易在操作中造成软骨断裂引发气胸,一度被认为是气管镜介入手术的禁区。
之所以被称为“禁区”,还因为这个手术有另一个难点——就是在气道中为支架寻找到最精准的位置——不合适的位置会让支架随着气管的活动而移位。
“每个孩子的气道结构都不同,很难有一个固定模式的操作,所以每个支架都是量身定制,而手术中要根据每个孩子具体情况随机调整,然后迅速放入。主气道手术能给术者操作时间很短,就是一个字,快!”术中,杨海明小心翼翼地操控着手中的导丝,并与助手反复用尺子比量确认之后,将6*18mm的支架迅速置入气管。
“打开了,相当完美!”十几分钟后,杨海明难掩兴奋,长长出了一口气,显示屏中,网状支架像花朵般在气道中“盛开”。在压力之下,孩子的气管壁已经扩张,呼吸通道也变得顺畅起来。“儿童与成人最大的区别就是可塑性,随着支架干预和球囊的持续外扩,孩子的气道形态也会被逐渐纠正,进而彻底摆脱喘憋的痛苦。”
身为一名“做手术的内科大夫”,杨海明笑言,最初这只是源于科室主任赵顺英的一个小建议。
原来,在2013年杨海明博士尚未毕业之时,赵顺英提出希望他“学习气管镜技术”。在了解到这是呼吸科诊疗的重要辅助之后,原本就喜欢动手的杨海明,没有犹豫。
但,这也是一项艰巨的任务——由于儿童气道狭小、配合度低,使得气管镜操作起来具有一定的难度。直到上世纪90年代,才由北京儿童医院的刘玺成教授开展探索,并创建了中国第一家儿童气管镜室。
20余年来,随着科技的发展,这项技术的运用也从相对简单的肺炎灌洗和异物拿取,逐步过渡到复杂气道的介入手术。而该领域的“大咖”刘玺成教授,正是杨海明探索“支气管镜技术”的领路人。“我是刘教授手把手带出来的徒弟,五年了,老先生一直对我特别严格,从站姿到手法,必须一板一眼。”杨海明调整了一下坐姿,笑道,“就像现在我这样放松地靠在椅背上,保证就会挨呲儿。”
气管镜具挑战性的部分之一,就是左右转向时双手的协调配合——如何灵活操作,让气管镜在管腔里居中,避免患儿的管腔壁造成损伤,并在最短的时间内完成手术,这些是杨海明初学时面临的巨大困难。“观摩阶段觉得挺简单,结果真正上手模拟练习才发现,连鼻子都通过不去。”
为了尽快提高技术,杨海明想到了一个办法——每天早晨他都去菜市场买一副带有完整气道的猪肺,用气管镜模拟器进行反复练习。从简单的操作到往里面塞头发、花生练习取异物,他不停地为自己增加难度。“过不了多一会儿,猪肺的腥气就四处弥漫,那味道简直了!”回忆起当初的辛劳,杨海明哈哈一乐。
就这样,三个月之后,杨海明基本可以解决所有能想到的手术预案。从入门学习到正式上台操作,他仅仅用了一年的时间。之后的几年中,他开始不断地“进阶”,挑战着更多有难度的病症。

让杨海明印象深刻的,是一例主气道肿瘤手术。
“主气道肿瘤,相当于埋在主气道上的定时炸弹,随时有引爆的危险。而且手术,是我们去主动招惹这个炸弹。”杨海明坦言,涉及主气道的手术一旦出现差池,就会异常凶险,甚至来不及做任何处理,“因此术前术后的评估更要格外地仔细。”
那是一个9岁的女孩,入院时主气道里的肿瘤几乎把整个管腔堵住了4/5,孩子只能通过仅剩的一点点缝隙呼吸。而且,这还是一例高含血量肿瘤,一旦瘤体破损,血液会喷薄而出,造成溺水般的急性窒息。在这种情况下,切除肿瘤、保住孩子生命,实在是太难了。
杨海明回忆,肿瘤的凶险位置造成不能进行气切、不能进行开胸、甚至不能进行全麻呼吸机插管——为了做到万无一失,他前后联系了多个科室,试图做出最完美的手术计划——最后在气管镜中心、放射介入、胸外科的配合下,选择了局麻下进行了气管封堵的方案,杨海明以气管镜电切割的方式将肿瘤完整取出,孩子因此获得了良好的预后。
现在每逢节日,杨海明都能收到来自于孩子的问候。
“可以说,如果没有气管镜技术,孩子随时处于危险中,一个咳嗽的震动或许就会造成大出血,危及生命。”有了这个成功的经验,两年来,杨海明已经成功完成了10余例主气道肿瘤的手术,患儿在入院24小时之内就能将体内“炸弹”完全解除。
科室主任赵顺英对杨海明评价颇高:“气道疾病是呼吸道疾病的难点,很多介入手术需要多科室的协作,而杨大夫不仅能凭借超强的学习能力进步飞快,更是在很多疑难病症方面颇具建树,是个既有专业知识又有魄力的年轻医生。”
如今,每年杨海明都会完成1000余例气管镜手术,在他眼中,主气道介入治疗就像是“在刀尖上跳舞”。“手术过程有的时候在生死一线间,容不得一丝马虎,一旦预案没有准备充分,就可能会引发事故。面对这些可爱的孩子,我必须竭尽全力。”杨海明说。
我帮西藏建立了
“海拔最高的气管镜中心”
跟随业内“大咖”的深度学习,让杨海明练就了过硬的技术。而一次突如其来的任务,则让他通过气管镜,翻开了西藏地区儿童呼吸内科治疗的新篇章。
2015年8月,正当杨海明的气管镜工作刚刚迈入正轨,准备“大干一场”的时候,他接到了党组织的通知——跟随援藏医疗队奔赴西藏自治区拉萨市人民医院进行为期一年的医疗援助。这是一次紧急抽调,从获悉通知到出发,仅仅相隔4天。
“当时我是作为呼吸内科的医生去的,也就意味着要脱离气管镜一年的时间。”杨海明笑言,这是他当时内心中最大的遗憾。
没想到,入藏刚刚20多天,杨海明就遇到了一个深深触动他的病例。一个2岁的藏族女童,在当地医院按照肺炎治疗半个月都没有好转,入院时咳喘严重,甚至不能平卧,只能依靠吸氧维持生命。
根据孩子的临床特点以及胸片结果,杨海明迅速判断这是一例明显的“气道异物”,经过胸部CT及气道重建,他发现孩子的左侧气管异物堵塞,并且位置较深,需要支气管镜才能取出。
气管异物是导致3岁以内儿童不明咳喘的常见原因,在北京儿童医院,这是一个可以迅速解决的小问题。但令杨海明震惊的是,此前,整个西藏自治区从未有过气管异物的报告病例,当地医生甚至没有类似的诊断概念。“这意味着,曾经不知多少个孩子仅仅因气管堵塞了异物,由于缺乏诊断经验、缺乏救治工具,引发过反复肺炎,甚至危及过生命……”这个现状令杨海明心头一紧。
彼时,面对着摆在杨海明面前最棘手的问题,是如何找到可以操作的气管镜。
当杨海明把孩子的病情和治疗困难告诉家长时,孩子的父亲,一个强壮的藏族汉子俯下身,把额头紧紧贴在杨海明的手掌上,久久不愿放手,抬头时脸上噙满泪水。“这个画面真的让我特别心酸,当时我就下定决心,再难也要把这个孩子救活。”
在连续拨打了无数个电话之后,杨海明终有所获——他得知一家医院有一个多年前获赠的气管镜。但由于搁置许久,机器已经落上厚厚的灰尘,甚至按键弹簧都已经生锈,彩图系统也无法显示。“有总比没有强!”于是,杨海明在将这台旧机器整修过后,准备披挂上阵。他向北京儿童医院求助,快递了钳取异物的设备。
没有团队配合,杨海明就与援藏队伍中的两位消化内镜大夫一起合作。手术前,几个人在餐桌上反复研究演练,练习配合技术要领。
手术开始了,气管镜缓缓抵达小患者的左主支气管,一粒完整的瓜子正随孩子的呼吸不断移动,由于在气管内长时间浸泡,瓜子体积膨大,小巧的儿童活检钳直到第三次才将其夹住。这时,杨海明屏住呼吸,和助手配合将气管镜和活检钳一起慢慢退出气道,孩子的呼吸立刻顺畅起来,第二天就顺利出院。
“如果不取出异物的话,孩子要用好久的抗生素,肝脾功能就会受到严重损伤。不但解决不了问题,还会反复引发肺炎,给孩子造成一生的痛苦。”杨海明表示,这次手术也让他暗下决心,要利用这一年援藏时间,让气管镜技术在这里“扎根”。

(资料图)
当晚,杨海明就写了“西藏地区建立儿童气管镜室的必要性”的报告。“由于预防保健和早期治疗还比较落后,西藏地区肺部疾病的孩子比我们平原地区要重很多,经常到治疗的时候已经很重了,所以西藏比内地其实更需要气管镜。” 正是在他的申请下,在援藏队长兼拉萨市人民医院院长于亚斌及儿科藏族同事及后方北京儿童医院党委全力支持下,正式立项组建儿童支气管镜室,从科室的设计布局到设备采购、家具安装,杨海明全程参与。
“那两个月我就像是装修师傅一样,每个墙面的处理,每一颗螺丝钉都是一样样精心考量的。”杨海明眯起眼睛一笑。而这一切,几乎占用了他所有的业余时间。
在打磨硬件的同时,杨海明也在快马加鞭地进行着当地医护人员的培训。每周他都会给同科室的医生护士授课,从基础理论开始,然后进入模拟演练……在回京休假期间,他还把当地医生带回北京儿童医院进行培训,然后手把手地进行床旁“实操”。“时间紧迫,我得赶在离开西藏前把这项技术留下来。”他说。
2016年5月12日,西藏第一家儿童气管镜中心正式成立并开展了第一台气管镜手术。短短两个月时间,中心就成功完成气管镜术60余例,并完成了经肺透壁肺活检、气道狭窄球囊扩张术及多例重症肺炎诊治及异物取出术等复杂手术。更令他欣喜的是,在他走后,培训的当地医护团队已经独立为300余名藏族孩子完成气管镜手术。
因在西藏的出色工作,援藏结束时,杨海明被授予援藏干部最高奖——西藏自治区优秀援藏干部称号以及拉萨市卫生局优秀援藏干部和拉萨市人民医院优秀援藏干部、优秀公务员等称号。
“特别感激医院给了我这个难得的锻炼机会,其实如果当时能再多给我一年的时间,我就能帮助他们建成国内一流的儿童气管镜介入中心。”两年前的小遗憾,杨海明始终放在心里。2018年5月底,时隔两年之后,他再次奔赴西藏,培训当地医生完成气管镜4级手术。
“我国儿童支气管镜起步晚,现正在迎头赶上”
笑眯眯的眼,让带着黑框眼镜的杨海明有着一种天然的亲和力。他的母亲是妇产科医生,自己又喜欢孩子,儿科专业成了杨海明顺其自然的选择。
作为临床医生,他更希望把临床管理和气管镜手术结合起来,“带着问题去做手术,才能更好地解决问题。”
这天,一个气管狭窄同时合并肺动脉吊带的孩子来到诊室。通过详细的问诊和判断,杨海明发现目前正是做手术的最佳时机,否则一次感染就可能危及孩子的生命。
“肺动脉吊带是一种罕见的先天性心血管畸形,就像是一根绳子,勒在了气管的位置,随着孩子的生长发育,气管会越来越细。整个手术需要心脏外科和我们联合进行。”杨海明形象地描述着手术计划,“除了心脏手术,我们还需要在气管给孩子植入一个支架,否则术后呼吸将是孩子面临的重大难关。”
这个与心脏外科联合进行的手术是杨海明和心外科李志强主任团队从去年开始进行的尝试。以往这类手术总是分成两次完成。采用联合治疗之后,孩子只需要进行一次麻醉,先由杨海明植入气道支架,然后再进行心脏外科手术。
“类似的手术我们和心外科已经完成了十几例,在不断总结,不断改进。”眉眼间,杨海明难掩自豪。经过统计,联合手术之后孩子的住院周期和撤离呼吸机的时间都明显缩短。
每一个患者,杨海明都会从了解病情、术前评估、治疗方案到术后管理全程监控。“这样的话,一旦出现不良反应,我能够及时调整。也只有这样,才能不断地研究和提高,这也是临床大夫做气管镜手术的优势。”
在气管镜手术操作中,杨海明发现“重症肺炎后期并发闭塞性支气管炎”这一并发症是目前医学治疗难题,既影响肺功能,也容易造成肺部反复感染。在科主任赵顺英的带领下,他反复研究,制定治疗方案,通过球囊扩张术和局部注射药物,为很多此类患儿解决了病痛。
同时,他还利用气管镜发现,借助这一工具可发现很多反复咳嗽喘息的婴幼儿,都存在胃食管返流的相关肺部疾病,这一点也为诊断探索了新方法。“这种病通过气管镜是完全可以看出来的,只是需要带有目的性的多观察,就能发现更多的问题。”
除了临床工作之外,在未来,杨海明也把“儿童气管镜技术的开拓和研究”写入了自己的工作计划小目标。

喜欢运动的杨海明笑言,自己已经很久没有在篮球场上“一展风姿”了,每天从家到医院的50分钟步行,成了他目前的锻炼模式。
“利用这段时间,我会将一天的工作进行梳理总结,行走的过程,其实也是我思考和调整的过程。工作就像是爬山,累的时候就是在爬升,再艰难也是值得的。”
“我国儿童支气管镜起步较晚,现在正在努力迎头赶上。每天向着朝阳走,每天都充满着希望,我喜欢这种富有挑战的生活。”杨海明乐呵呵地说道。