2017临床执业医师考试复习资料:妇产科相关知识点
距离执业医师考试还剩下36天,你准备的怎么样了?环球卓越小编为大家整理了妇产科相关知识点,希望可以帮助考生复习和备考临床医师考试。

1.大阴唇外伤后最易形成血肿。
2.阴道后穹窿位置最深,可穿刺或引流。
3.子宫峡部上为解剖学内口,下为组织学内口。
4.子宫内膜表面2/3为功能层,1/3为基底层。
5.宫颈黏膜上皮为单层高柱状上皮,阴道黏膜上皮为复层鳞状上皮。
6.子宫圆韧带起自宫角,止于大阴唇前端,维持前倾位。
子宫阔韧带限制向两侧倾斜,有子宫动静脉和输尿管穿过。
子宫主韧带横行于宫颈两侧和骨盆侧壁之间,固定宫颈位置、防止子宫下垂。
宫骶韧带维持子宫前倾。
7.输卵管有间质部(最狭窄)、峡部、壶腹部和漏斗部(拾卵)。
8.卵巢表面无腹膜,由生发上皮覆盖,上皮深面有卵巢白膜(防御作用)故不易感染。
9.卵巢固有韧带(卵巢韧带)是子宫与卵巢之间,全子宫加双附件切除不需要切除此韧带。
卵巢悬韧带(骨盆漏斗韧带)是卵巢与骨盆之间,有卵巢动静脉穿过,只切除子宫不需要切除此韧带。
10.卵巢动脉起自腹主动脉,子宫、阴道、阴部内动脉起自髂内动脉。
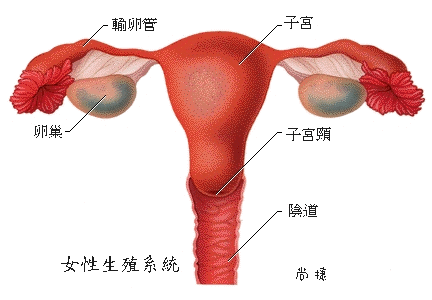
11.阴道上段:子宫动脉。中段:阴道动脉。下段:阴部内动脉和痔中动脉。
12.右侧卵巢静脉→下腔静脉。左侧卵巢静脉→左肾静脉。
13.淋巴:阴道下段、宫体两侧→腹股沟浅。阴道上段→髂内、闭孔。宫体、宫底、输卵管、卵巢→腰。
14.乳房发育是第二性征最初特征,是青春期发动标志。月经初潮为青春期重要标志新东/方医学。
15.卵巢功能:生殖(产生卵子),内分泌(产生性激素)。
16.雌激素可正反馈作用于下丘脑-垂体。
17.排卵发生于下次月经来潮前14日。
18.黄体生命14天,排卵后7~8日高峰,9~10日退化。
19.雌激素在月经第7日(排卵前)卵泡分泌第1次高峰,排卵后7~8日黄体分泌第2次高峰。
孕激素在排卵后7~8日黄体分泌达高峰。
20.性激素为甾体激素(类固醇),肝脏代谢。
21.雌三醇生物活性最低,为筛查项目(检测孕妇尿中雌三醇含量可判断胎儿是否宫内死亡)。
22.雌激素:促子宫输卵管发育,增对缩宫素敏感性,宫颈黏液湿稀,阴道上皮增生角化,乳腺管增生,水钠潴留易肿,骨基质代谢。
孕激素:子宫黏膜增殖期转分泌期,宫颈黏液干黏,抑输卵管平滑肌节律性收缩频率振幅,阴道上皮细胞脱落,乳腺小叶及腺泡发育,基础体温排卵后升高0.3~0.5℃作排卵日期标志。

23.月经周期:
月经期(1~4日),增殖期(早期5~7日,中期8~10日,晚期11~14日,腺上皮:低柱状→弯曲→高柱状),分泌期(早期15~19日,中期20~23日,晚期24~28日,糖原小泡→顶浆分泌→糖原溢出)。
24.宫颈黏液:瞳孔样,羊齿植物叶状结晶(雌),椭圆体(孕)。
25.精子获能部位:子宫腔和输卵管。
卵子受精部位:输卵管壶腹部与峡部连接处。
26.着床在受精后第6~7日。受精后8周称胚胎,9周起称胎儿。
27.自觉胎动:初产妇18~20周,经产妇16周末。
28.身长:前5个月=月数平方,后5个月=月数×5.
体重=宫高×腹围+200g
29.甲状腺是胎儿最早发育的内分泌腺。
30.胎盘:羊膜(最内层),叶状绒毛膜,底蜕膜(母体部分)。
31.人绒毛膜促性腺激素hCG:属蛋白质类激素是一种糖蛋白,合体滋养细胞合成,8~10周达高峰。
雌激素:10周后胎盘合成,雌二醇为非孕妇100倍,雌三醇为1000倍。
32.脐带含1条脐静脉和2条脐动脉。
33.羊水来源:早期:母体血清;中期:胎儿尿液;晚期:肺也参与。
34.羊水量:8周5~10ml,10周30ml,20周400ml,38周1000ml,40周800ml,过期300ml以下。
35.妊娠期子宫增大变软,子宫峡部变长变软,阴道黏膜变软充血水肿呈紫蓝色(Chadwick征),乳晕周围皮脂腺增生出现深褐色结节(蒙氏结节)。
胎盘早剥子宫胎盘卒中时子宫表面紫蓝色瘀斑(Couvelaire子宫)。
侵蚀性葡萄胎、绒毛膜癌肿瘤细胞浸润子宫表面形成紫蓝色结节。
36.心排量、循环血容量在32~34周达高峰。
37.早期妊娠≤13周。14≤中期妊娠≤27周。晚期妊娠≥28周。
38.停经是妊娠最早症状。早孕反应在停经6周出现。阴道黏膜和宫颈阴道部紫蓝色,黑加征阳性(停经6~8周子宫峡部极软)。
39.确诊早孕首选妊娠试验(血hCG较早)。临床上最常用早早孕试纸测尿hCG.B超和超声多普勒确诊活胎。
40.宫底高度:12周末:耻骨联合上2~3横指。16周末:脐耻之间。20周末:脐下1横指。24周末:脐上1横指。28周末:脐上3横指。32周末:脐与剑突之间。36周末:剑突下2横指。40周末:33cm.
41.12周多普勒胎心听诊仪探测胎心音,18~20周听诊器听到胎心音。110~160次/分。
42.子宫杂音、腹主动脉音与孕妇心搏数一致,脐带杂音与胎心率一致。
43.胎方位与后囟门相应,与前囟门相反。枕左前位最常见。
44.围生期:妊娠28周(体重≥1000g或身长≥35cm)至出生后7足天。
45.产前检查:20、24、28、32、36、37、38、39、40周,共9次。产后检查:3日内、14日、28日。
46.预产期(EDC):末次月经LMP第一日起,月份-3或+9,日数+7(大月-31,小月-30,2月平年-28闰年-29)。
47.骨盆入口平面:外测量:骶耻外径(18~20cm);内测量:对角径(12.5~13cm),真结合径(11cm)。
中骨盆平面:坐骨棘间径(10cm),坐骨切迹宽度(5.5~6cm,三横指)。
骨盆出口平面:坐骨结节间径(8.5~9.5cm),出口后矢状径(8~9cm)。
此外:髂棘间径(23~26cm),髂嵴间径(25~28cm),骨盆入口前后径(11cm),产科结合径(10cm)。
耻骨弓角度90°,骨盆倾斜度(入口平面与地平面)60°。
48.胎动3~5次/h.胎动计数>30次/12h为正常,15bpm,持续时间>15s.否则无反应型+宫缩激惹试验OCT.
49.双顶径BPD是胎头最大横径,成熟度最常用检查,>8.5cm成熟,足月儿9.3cm.
50.羊水卵磷脂/鞘磷脂比值(L/S)→肺成熟。肌酐值→肾成熟。胆红素类物质值→肝成熟。淀粉酶值→唾液腺成熟。
51.喹诺酮类影响软骨发育,孕妇、未成年禁用。
52.流产106μmol/L,血小板1/2,突发剧痛,板状硬。
B超确诊。
并发症:DIC(最常见),产后出血,急性肾衰,羊水栓塞。剖宫产。
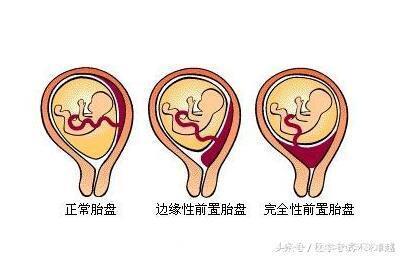
53.前置胎盘:多见于妊娠晚期或临产,妊娠晚期阴道流血最常见原因。
病因:子宫内膜病变或损伤,双胎妊娠,受精卵滋养层发育迟缓,高危人群(与妊高症无关)。临表:无痛性反复阴道流血,间歇期子宫完全松弛,胎先露高浮。
B超确诊。母体常有产后宫缩乏力性出血,植入性胎盘,产褥感染。
期待疗法(2000ml.病因:胎儿CNS和消化道畸形。B超测定羊水最大暗区垂直深度(羊水池)>7cm.
羊水过少:晚期160bpm,严重60mmHg)。尽快终止妊娠。
54.慢性胎儿窘迫:好发于妊娠晚期,胎动减少,NST无反应型,晚期减速、变异减速。
55.胎膜早破:无痛性阴道流液。
56.妊娠合并心脏病以先心病最常见。心脏病产妇胎儿娩出后立即腹部放置沙袋。
57.重症肝炎产妇产后出血因凝血功能障碍。口服新霉素或甲硝唑减少游离氨形成。
58.协调性宫缩乏力:兴奋点起自两侧宫角由上向下,好发于中骨盆与骨盆出口狭窄、胎先露下降受阻。
不协调性宫缩乏力:无规律,节律不协调,极性倒置,兴奋点起自子宫下段由下向上,易致宫内窘迫,好发于头盆不称、胎位异常。予哌替啶使宫缩停止为假临产。肌注哌替啶恢复为协调性,恢复前禁用缩宫素。
59.潜伏期延长:潜伏期>16h.
活跃期延长:活跃期>8h.
活跃期停滞:宫口不再开大>2h.
第二产程延长:初产妇>2h,经产妇>1h.
第二产程停滞:1h胎头下降无进展。
胎盘滞留:第三产程>30min胎盘仍未排出。
滞产:总产程>24h.
急产:总产程500ml.
60.病因:宫缩乏力(最常见,全身、产科、子宫、药物因素):宫底升高、质软、轮廓不清,阴道流血多。首先建立静脉通路,输血输液,补充血容量,促进子宫复旧。
胎盘因素(滞留、粘连、植入、部分残留):数分钟出现阴道流血,色暗红。10分钟内胎盘未娩出、阴道大量流血考虑胎盘残留、胎盘部分剥离。胎盘植入者子宫切除。
软产道损伤:立即阴道流血,色鲜红。止血。
凝血功能障碍:持续阴道流血,血不凝。输鲜血。
61.阴道出血时多时少为子宫收缩乏力,多为滞产。
62.宫颈裂伤:常在3点与9点处。
Ⅰ度:皮肤黏膜。Ⅱ度:会阴体筋膜及肌层。
Ⅲ度:会阴深部。Ⅳ度:完全贯穿。
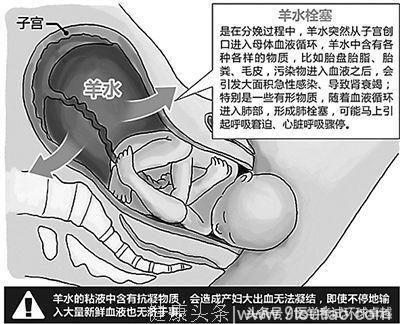
63.羊水栓塞:急性肺栓塞(肺动脉高压,右心衰),过敏性休克,DIC,肾衰竭,猝死。
病因:羊膜腔内压力过高,血窦开放,胎膜破裂(羊水通过子宫黏膜静脉进入母体)。多在分娩过程中。下腔静脉血镜检见到羊水有形成分确诊。抗过敏首选大剂量糖皮质,缓解肺动脉高压首选罂粟碱。
64.子宫破裂发生于分娩期或妊娠晚期。病因:胎先露下降受阻导致梗阻性难产最常见新东方医/学。
65.先兆子宫破裂:病理缩复环,下腹部压痛,胎心异常,血尿。抑制宫缩,肌注哌替啶,剖宫产。
不完全性子宫破裂:浆膜层完整,腹痛不明显。
完全性子宫破裂:肌层完全破裂,下腹撕裂样剧痛,胎先露部升高。
66.产褥病率:分娩24h以后的10日内,口表测量体温4次,间隔4h,有2次体温≥38℃。
67.产褥感染内源性:厌氧菌;外源性:性传播疾病的病原体。
68.急性子宫内膜炎、急性子宫肌炎:臭味,脓性恶露增多。
急性盆腔结缔组织炎:子宫触及压痛实性肿块,冰冻骨盆。
血栓性静脉炎:股白肿。
69.晚期产后出血:分娩24h后产褥期内,产后1~2周最常见。
病因:胎盘胎膜残留最常见。
70.胎盘胎膜残留、蜕膜残留:产后10日。
胎盘附着部位复旧不良:产后2周。剖宫产子宫切口裂开:术后2~3周。
71.外阴上皮内非瘤样病变:鳞状上皮增生(活检确诊),硬化性苔藓(丙酸睾酮局部涂擦)。
72.正常阴道内乳酸杆菌占优势。
73.细菌性阴道病:加德纳尔菌最常见,均质稀薄白色分泌物,PH>4.5,易从阴道壁拭去,线索细胞阳性,胺臭味试验阳性。甲硝唑。
74.外阴阴道假丝酵母菌病(念珠菌病):内源性传染,凝乳状或豆腐渣样分泌物,擦除后露出红色黏膜面,找到芽生孢子或假菌丝确诊。抗真菌药。
75.滴虫阴道炎:阴道毛滴虫,直接间接传播,稀薄泡沫状、脓性黄绿色有臭味分泌物,草莓样宫颈。
首选甲硝唑,性伴侣同时治疗,连查3次月经周期阴性为治愈。
76.萎缩性(老年性)阴道炎:黄水状分泌物,严重时脓血性白带。雌激素。
77.慢性宫颈炎病理:宫颈糜烂(物理治疗),宫颈息肉,宫颈黏膜炎,宫颈肥大,宫颈腺囊肿。黏液脓性分泌物。
78.盆腔炎症:输卵管炎、输卵管卵巢炎最常见,多发于性活跃期有月经妇女。
宫颈举痛(或子宫压痛、附件区压痛),发热,阴道分泌物增多。
79.外阴癌:鳞癌、大阴唇最常见。
80.宫颈癌:最常见妇科恶性肿瘤,好发于移行带区,HPV感染。
鳞状细胞浸润癌外生型最常见。直接蔓延(最常见)+淋巴转移(首先子宫旁淋巴结)。
癌前病变:宫颈上皮内瘤变CIN(Ⅰ:上皮下1/3,Ⅱ:下1/3~2/3,Ⅲ:全层2/3+原位癌)。早期接触性出血。
宫颈刮片细胞学检查筛查,活检确诊。

81.FIGO分期:0期:原位癌。
Ⅰ期(局限于子宫):ⅠA1:镜下间质浸润深度4cm.
Ⅱ期(超越子宫,未达骨盆壁或阴道下1/3):
ⅡA:无宫旁浸润;ⅡB有。
ⅢA:累及阴道下1/3,未到骨盆壁;
ⅢB:扩展到骨盆壁,引起肾盂积水或肾无功能。
ⅣA:侵犯膀胱或直肠黏膜,超出真骨盆;
ⅣB:远处转移。
82.
ⅠA1:全子宫切除术。保留生育功能:宫颈锥形切除。
ⅠA2:改良根治性子宫切除术+盆腔淋巴切除术。
ⅠB~ⅡA:根治性子宫切除术+盆腔淋巴切除术。
ⅠA2~ⅠB1、肿瘤直径1/2肌层。Ⅱ期(侵犯宫颈):ⅡA:黏膜腺体;ⅡB:间质。ⅢA:浆膜层、附件,腹水或腹腔洗液有癌细胞;ⅢB:阴道;ⅢC:盆腔、腹主动脉旁淋巴结。ⅣA:膀胱、直肠黏膜;ⅣB:远处转移。
83.
Ⅰ期:筋膜外全子宫切除+双侧附件切除。
Ⅱ期:改良根治性子宫切除+双侧附件切除+盆腔及腹主动脉旁淋巴结清扫。
Ⅲ期、Ⅳ期:全子宫+双侧附件切除+盆腔及腹主动脉旁淋巴结清扫,肿瘤细胞减灭术。
84.卵巢肿瘤:
死亡率首位,上皮性(最多,对化疗敏感)
浆液性:向输卵管上皮分化;
黏液性:向宫颈柱状上皮分化;
子宫内膜样:向子宫内膜上皮分化)、性索间质、生殖细胞(无性细胞瘤对放疗敏感)、转移性。
直接蔓延+腹腔种植+淋巴转移,横膈好发。
CA125用于病情监测。
85.FIGO分期:
Ⅰ期(局限于卵巢):ⅠA:一侧;ⅠB:双侧;ⅠC:包膜破裂、卵巢表面有肿瘤、腹水或腹腔洗液有恶性细胞。
Ⅱ期(盆腔扩散):ⅡA:子宫、输卵管;ⅡB:其他盆腔脏器;ⅡC:腹水或腹腔洗液有恶性细胞。
ⅢA:显微镜盆腔外腹膜转移;ⅢB:肉眼盆腔外腹膜转移灶最大径线 ≤2cm;ⅢC:>2cm、区域淋巴结转移。
Ⅳ期:远处转移。
86.卵巢良性肿瘤:
早期无症状,晚期腹胀、腹部包块,压迫症状,一侧肿块,囊性、光滑、活动、与子宫无粘连,无腹水,B超液性暗区清晰,CA12535U/ml.
并发症:蒂扭转(体位改变后突发一侧下腹剧痛,伴恶心呕吐休克,压痛肿块,剖腹探查),破裂,感染,恶变。
良性肿瘤:
单侧:患侧卵巢肿瘤剥出或卵巢切除术。
双侧:肿瘤剥出术。绝经后期:子宫及双侧附件切除术。
Ⅰ期、Ⅱ期:全子宫+双侧附件切除+盆腔及腹主动脉旁淋巴结清扫。
晚期:肿瘤细胞减灭术。
87.完全性葡萄胎:
二倍体,均来自父系,胎物均缺,停经后阴道不规则流血,有卵巢黄素化囊肿。
部分性葡萄胎:三倍体,均存在。
葡萄胎:子宫>停经月份,大量hCG,B超落雪征或蜂窝征,阴道排出物见葡萄样水泡组织。及时清宫。
随访2年(hCG、B超、胸片),避孕套避孕1年。
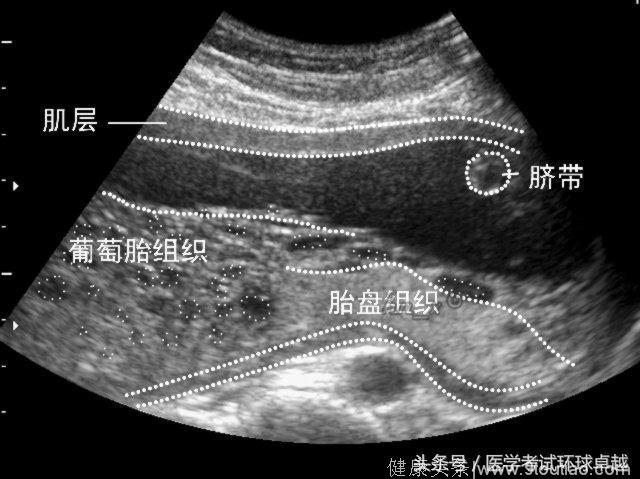
88.侵蚀性葡萄胎:
继发于葡萄胎,半年内,有绒毛、水泡、肿瘤间质血管。
绒毛膜癌:继发于流产、足月产、异位妊娠等,1年以上,三无,血行播散,最常至肺,右肺中下部多见,胸片肺部棉球状或团块状阴影。首选化疗。
89.无排卵性功血:
好发于青春期、绝经过渡期,雌激素单一作用。雌激素突破性出血(阈值时少量长时间间断性出血,高水平时急性突破性大量出血),雌激素撤退性出血。
子宫内膜增生期变化,无分泌期,表现为增生(单纯型、复杂型)、增殖期、萎缩型。
临表:子宫不规则出血,无腹痛,可贫血。已婚首选诊刮。基础体温单相型新东方医/学。激素测定判断有无排卵,妊娠试验排除妊娠及妊娠相关疾病,宫颈细胞学检查排除宫颈癌。
治疗:止血、调整月经周期、促排卵、手术。已婚先诊刮再激素,青春期直接激素。
雌孕激素序贯疗法:青春期、雌激素较低。
雌孕激素联合疗法:雌激素较高、绝经过渡期。后半周期疗法:青春期、增殖期内膜。手术:刮宫术、子宫内膜切除术、子宫切除术。
90.排卵性功血:
好发于生育年龄,基础体温双相型,孕激素治疗。
黄体功能不足:子宫内膜分泌不良,月经周期缩短。
子宫内膜不规则脱落:子宫内膜分泌反应延长,月经周期正常、经期延长,月经5~6日诊刮示分泌期增生期共存。
91.继发性闭经:
停经6个月或2个周期以上。
闭经:阴道性,子宫性(Asherman综合征、盆腔放疗),卵巢性,垂体性(希恩综合征),下丘脑性(最常见)。
孕激素试验:
有出血→Ⅰ度闭经,无出血→雌孕激素序贯试验:有出血→Ⅱ度闭经,无出血→子宫性。
FSH>25~40U/L→卵巢性,FSH正常→垂体兴奋试验(GnRH):LH不增高→垂体性,LH增高→下丘脑性。
92.多囊卵巢综合征:
持续性无排卵、雄激素过多、胰岛素抵抗,生育期月经紊乱最常见原因。双侧卵巢均匀性增大。
临表:月经失调(最主要,月经稀发或闭经),不孕,多毛痤疮。
92.自然绝经:卵巢内卵泡生理性耗竭所致。
93.人工绝经:两侧卵巢经手术切除或放疗所致。
绝经综合征:卵巢功能衰竭(最明显),雌激素、雄激素、抑制素↓,GnRH↑,无孕酮,月经紊乱。FSH>10U/L→卵巢储备功能下降。闭经、FSH>40U/L、E210cm,黄色脂肪样组织,停止手术,小的肌注缩宫素,大的剖腹探查),人工流产综合反应(迷走神经兴奋,静注阿托品),漏吸,空吸,吸宫不全(阴道出血>10天),感染,羊水栓塞。
94.新婚期避孕:
半年内要孩子首选避孕套,半年后要孩子首选复方短效避孕药。
解析:短效避孕药需停药三个月之后才能安全受孕。哺乳期、绝经过渡期首选阴茎套。


小伙伴们加油吧,执业医师考试倒计时
更多执业医师备考资讯:http://www.geedu.com/zhuanti/2017yisbs/index.html
环球卓越与您一起备战考试
