这么做,让你远离宫颈癌
本文首发于微信公众号:郭医生小课堂
宫颈癌,在妇科恶性肿瘤中,是唯一可以通过定期筛查做到早发现、早治疗并且改变预后的疾病。据报道,美国近30年来,通过对宫颈癌的筛查使宫颈癌的发病率下降了50%左右。而且随着对HPV病毒研究以及HPV病毒疫苗的应用,宫颈癌也成为了一种可以预防的恶性肿瘤。

之所以通过筛查可以降低宫颈癌的发病,是因为筛查可以发现宫颈的癌前病变。而由宫颈癌前病变进展到宫颈癌的进程是比较缓慢的,根据普查的研究数据发现,宫颈CIN3和宫颈癌的发病平均年龄差异为10年。那当我们通过筛查发现癌前病变时,可以通过采取相应的处理,使疾病止步于癌前,从而避免了宫颈癌的发生以及对生命的危及。
不过很多女性虽然知道应该定期进行宫颈癌筛查,却不是很清楚应该做哪些检查项目?多久做一次?

宫颈癌筛查项目
关于宫颈癌筛查的项目包括LCT、TCT和HPV等等,平时,我们经常会被问到“医生,这个LCT是什么?HPV又是什么?两个有什么区别啊?TCT和LCT有什么不同啊?”
其实,目前应用于宫颈癌筛查的项目包括宫颈细胞学检查和HPV检查两大类。
宫颈细胞学检查根据检查手段的不同,可以分为巴氏涂片和液基细胞学检查(TCT和LCT)。其中传统的巴氏涂片法由于存在着涂片质量差、阳性率低的局限性,已逐渐被液基细胞学检查所取代。但是同时它还具有价格低廉的优势,所以仍然会被应用于一些大范围人群的筛查中。而液基细胞学检查中的LCT相较于TCT在样本处理、制片、染色和阅片技术上均有所不同,可以将涂片的满意率以及阳性结果的筛查率进一步提高。所以可以简单的理解为LCT是TCT的升级版。
液基细胞学检查还有一个优势,就是可以通过一次取材同时检测HPV,减少了多次取材的麻烦和不适。
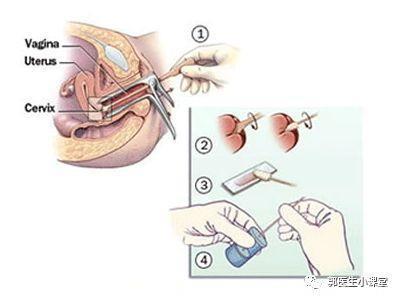
液基细胞学检查
是目前应用最广泛的宫颈病变筛查技术。进行LCT检查时,使用专用的宫颈刷,刷取宫颈表面以及宫颈管内的脱落细胞,然后通过全自动细胞制备技术,将细胞进行制片、染色及观察。通过LCT技术,可以100%发现宫颈癌,并且还可以发现部分宫颈癌前病变,以及霉菌、滴虫、病毒、衣原体等感染。
LCT主要是从细胞学层面来判断细胞是否有异型性,可以发现已经产生变化的异常细胞以及癌变组织。

HPV检查
近年来关于HPV的研究越来越多,研究发现绝大部分的宫颈癌都是由于高危型的HPV病毒感染所导致的。因此,通过研究以及使用HPV疫苗,降低HPV的感染,从而降低宫颈癌的发病率。目前HPV疫苗已经在我国上市,很多人也将其称为宫颈癌疫苗。其实,HPV病毒感染除了与宫颈癌相关,还与其他的一些恶性肿瘤的发病具有明显的相关性。

虽然说HPV感染可能导致宫颈癌的发生,但是HPV在自然界中普遍存在,尤其在性活跃期的女性中HPV的感染率还是比较高的,而且有80%-90%的感染者不需要经过任何治疗可以在两年内自然消退。因此,单纯发现HPV感染并不代表一定会发生宫颈癌,还需要结合细胞学检查结果共同判断。
所以,不推荐30岁以下的女性进行LCT和HPV的联合筛查,尤其是25岁以下的女性,不推荐进行HPV检测。
而30岁以上的女性如果发现HPV感染为持续性感染的可能性比较大,发生宫颈高级别病变的风险也明显增加。所以,建议30岁以上的女性推荐进行细胞学和HPV联合筛查。HPV检查可以作为细胞学检查的补充,对女性的宫颈癌风险起到一个评估的作用,同时可以对细胞学发现异常的患者协助进行分流处理。

如何进行宫颈癌筛查
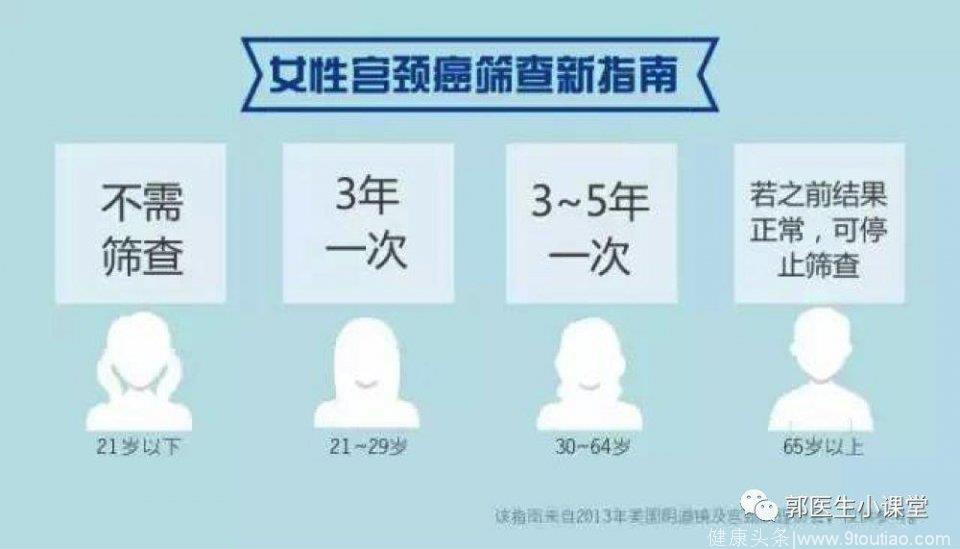
针对21岁以上的有性生活的女性,可以开始宫颈癌筛查。年龄小于21岁不必进行筛查。
21-29岁女性,每3年进行一次宫颈细胞学检查。30岁前不需要进行细胞学与HPV的联合筛查。
30-65岁女性,每5年进行一次细胞学与HPV联合筛查。如单独使用细胞学检查,建议3年一次。
针对之前筛查结果为明确阴性的65岁以上女性,可以停止宫颈癌筛查。
已行全子宫切除的女性,如果既往无宫颈CIN2或更高级别病变病史者,可以停止筛查。
以上筛查频率均基于检查结果为阴性的基础上,如果在筛查中发现异常,必要时还需要提高筛查频率或进一步进行阴道镜检查。
-END-
图片均来自网络