一家4个卵巢癌,这个遗传咨询实在太精彩了!
近日,复旦大学附属中山医院妇产科臧荣余教授在他的特需门诊中遇到了这样一个来做遗传咨询的卵巢癌患者。她的背后是一个被癌症缠身的大家族……
作者丨寿司
来源丨医学界肿瘤频道
前来咨询的这位卵巢癌患者,在家排行第六,49 岁,明确BRCA2 基因突变。我们来看看这个患者的家族遗传图谱:
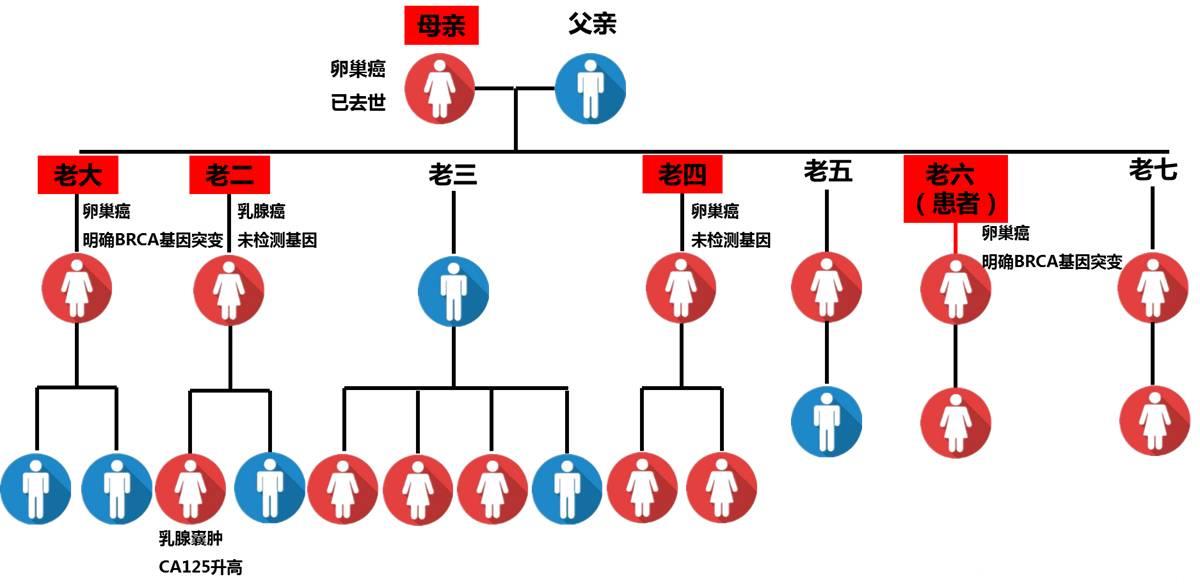
图:家族遗传图谱
如上图所示,患者的母亲是卵巢癌患者,在上世纪 80 年代老人家在发病后不到 1 年就去世了。而患者这一代子女中,除了老三(男)、老五、老七目前健康,其余都是癌症患者--而且都是卵巢癌和乳腺癌。
经过基因检测,老大和老六都携带有和安吉丽娜·朱莉一样的基因突变-- BRCA 突变。初步分析,这个基因很可能就是导致这家人反复被肿瘤找上门的“罪魁祸首”。
认识篇:BRCA 基因突变与卵巢癌的“相恨相杀”
因为遗传自母亲的 BRCA1 基因突变,安吉丽娜·朱莉自 2013 年先后切除了双侧乳腺、卵巢和输卵管。一时间,BRCA 基因名声大噪,基因检测广告层出不穷,甚至有时都被贴上了“过度诊断”的标签。
但是,被大量科学研究所确认的是,BRCA 基因突变的确与卵巢癌的发病有很大关系,二者可谓“冤家路窄,相恨相杀”。
2016 年新英格兰医学杂志(NEJM)的综述表明,BRCA1 女性携带者在 80 岁之前患乳腺癌的累积风险高达 67 %,卵巢癌风险为 45 %;BRCA2 携带者乳腺癌累积风险为 66 %,卵巢癌风险为 12 %。BRCA 突变的卵巢癌患者往往发病年龄较无突变患者更早,而且以浆液性卵巢癌为主。
复旦大学附属中山医院妇产科领导的一项国内多中心大样本临床研究,在国际上首次报道了我国卵巢癌患者中胚系BRCA基因突变率为 16.7 %(致病性突变),其中BRCA1突变率为 13.1 %,BRCA2突变率为 3.9 %,与欧美国家突变率大致相同。与此相比,我国乳腺癌患者的 BRCA 基因突变率较发达国家更低。
专家建议: 原则上对于所有上皮性卵巢癌患者(尤其是有卵巢癌家族史的患者)都应该到正规的大型医院进行遗传咨询和 BRCA 检测。
实战篇:因人制宜,遗传咨询不简单
下面,进入实战环节!让我们以这家人为例,逐个分析不同临床情境下的筛查、预防和治疗方式。
情境一:已经明确BRCA基因突变的卵巢癌患者,如何治疗?
家族情况:患者本人,今年 49 岁,4 月前诊断为“卵巢高级别浆液性癌 IV b 期(左腹股沟淋巴结转移),明确 BRCA2 基因突变,在中山医院行卵巢癌根治术,现术后一线化疗中。
家中大姐,今年 65 岁,患卵巢癌 8 年余,明确 BRCA 基因突变,目前因肿瘤第三次复发,行化疗。
专家说:卵巢癌的治疗原则以手术联合化疗为主。对于 BRCA 突变患者,除传统治疗方案外,可以考虑靶向药物 PARP(多聚腺苷二磷酸核糖聚合酶)抑制剂。
目前FDA 批准的 PARP 抑制剂有 3 个:Olaparib 和 Rucaparib 可用于有 BRCA 突变的复发性卵巢癌的化疗失败后治疗,而前段时间(2017年3月27日)刚上市的 Niraparib 则可用于铂敏感复发卵巢癌患者的维持治疗(无论有无 BRCA 突变)。
在新药相继出炉之外,更让人松口气的是,BRCA 基因突变卵巢癌患者本身往往预后更好。大姐就是一个典型的代表,发现癌症后经治疗已有 8 年余。
最新的meta分析数据表明,存在 BRCA1/2 突变的卵巢癌患者,总生存期(OS)和无进展生存期(PFS)均较无突变患者更长(OS:HR=0.67,PFS:HR=0.62)。其中,BRCA2 突变患者可能预后更好(OS:HR=0.57,PFS:HR=0.48)。
最新的meta分析数据表明,存在 BRCA1/2 突变的卵巢癌患者,总生存期(OS)和无进展生存期(PFS)均较无突变患者更长(OS:HR=0.67,PFS:HR=0.62)。其中,BRCA2 突变患者可能预后更好(OS:HR=0.57,PFS:HR=0.48)。
因此遇到 BRCA 基因突变的卵巢癌患者,小编总结了以下要点:手术+化疗+靶向,是最佳治疗组合,疾病预后好,但时时需警惕;需要强调两点,一手术治疗是基础,二专业医生治疗随访。
情境二:未做基因检测的卵巢癌/乳腺癌患者,怎么办?
家族情况:二姐患有乳腺癌,约 10 年前切除了一侧乳房,近日自述另一侧乳房隐隐胀痛,未行BRCA 基因突变检测。四姐几个月前发现卵巢癌,于当地医院行手术治疗,目前正在化疗。
专家说:家族其他成员检测出 BRCA 基因突变,建议两位应该去正规大型医院专科医师咨询,尽早行 BRCA 基因检测明确是否突变,以指导患者后续的治疗用药,判断预后。
对于已经罹患乳腺癌的二姐,若 BRCA 基因突变明确,由于其对侧乳腺癌风险较一般人升高,建议在专业乳腺癌医生严密随访对侧乳腺。同时,建议她预防性切除卵巢和输卵管,因为 BRCA 基因突变的患者可能会出现从乳腺癌到卵巢癌的相继发病,医学上称为遗传性乳腺癌-卵巢癌综合症(HBOC)。
情境三:家族有 BRCA 突变的中年人该怎么办?
家族情况:老三是这一代中唯一的男性,目前无肿瘤病史,而老五和老七目前也未发病。
专家说:这里,要将老三这个唯一的男性挑出来单讲。虽然临床上男性乳腺癌罹患率较低,也没有卵巢输卵管,但他们也不能放松警惕。
BRCA 基因突变的男性罹患乳腺癌的风险也比正常人高,而且还有前列腺癌、胰腺癌的风险。况且,既使患者终生没有发病,但不代表他的子女可以逃过一劫,因此男性 BRCA 基因检测同样重要!
那么老五和老七这些还没有发病的女性应该怎么做?
首先上文已经提到,应该建议她们去正规大型医院专科医师咨询,尽早筛查 BRCA 基因是否突变。如果基因正常,那么她们罹患疾病的概率则与正常人相同,也不用担心子女是否遗传,更不用预防性切除乳腺和卵巢。
但如果她们不幸也有基因突变,那就需要综合考虑这类患者的年龄与婚姻生育情况。像老五和老七这种已经结婚并完成生育,年龄大于 35 岁的患者,医生应对其进行充分的思想教育与沟通。
一方面加强体检筛查,例如半年一次妇科彩超加 CA125 检测,警惕各项指标的变动,同时可以考虑予以一些预防性措施,如口服化学预防药物、预防性切除卵巢输卵管等(当然,前提必须是病患及其家属充分知情,充分沟通预防性治疗可能产生的风险)。
情境四:家族有 BRCA 突变的年轻女性该怎么办?
家族情况:患者还有众位兄弟姐妹的子女基本都已成人,比较健康,但其中老二的女儿近日被查出有卵巢囊肿,伴 CA125 升高。
专家说:首先说家族中有 BRCA 突变的青年女性,我们要对其进行综合考量,如果还未结婚生育,且年龄不满 35 岁,不建议进行 BRCA 基因突变检测,但在怀孕前建议先进行 CA125 和超声的检查。这样的建议出于以下几点原因:
1. 生育本身对于女性预防卵巢癌和乳腺癌是有益的,通过生育或许可以使发病年龄后移甚至达到防癌的目的。
2. BRCA 基因突变的卵巢癌发病年龄会提前,17 %发生在 40 岁之前,33 %发生在50 岁之前,中位发病年龄在 50 岁左右(一般散发性卵巢癌中位发病年龄 59 岁)。在年龄尚小(甚至未成年)的情况下,进行BRCA基因突变检测意义不大,反而会加重心理负担。
但小编在此要插播一个治疗方面的现象,如果母亲有 BRCA 基因突变并患病,女儿遗传后也患病,那么治疗的结果是顺延的,即母亲治疗效果好,女儿应该也不差,但如果母亲治疗效果不好,那么……
对于那位已患卵巢囊肿伴 CA125 升高、并且已经完成生育的年轻女孩,建议明确是否存在胚系 BRCA 基因突变,若有突变,考虑到卵巢癌风险明显增高,且彩超对早期卵巢癌的诊断率极其有限,在获得充分知情同意后,必要时可进行预防干预,防病于万一。
总结:BRCA 基因突变或突变的家族需要重视遗传的问题,但也不必过于担心,应该寻求专业团队帮助,正确面对。我们相信,科学正规的遗传咨询能够给家族带来生命的希望和曙光!
专家说完了,你听懂了吗?
附:中山医院卵巢癌遗传咨询门诊
中山医院妇科肿瘤科是国内第一家开展卵巢癌遗传咨询的单位,自2015年开始提供特需诊疗服务,以家庭为单位,目前暂定的时间为:每周一上午的特需门诊(臧荣余主任);您可以到妇科肿瘤专病门诊进行初步检查(周一和周三下午);联系人:史庭燕医生 13512158157。
参考文献:
1.Lynn C. Hartmann, et al, The Role of Risk-Reducting Surgery in Hereditary Breast and Ovarian Cancer. NEJM, 2016; 374: 454-68
2.TY Shi, et al. BRCA1 and BRCA2 mutations in ovarian cancer patients from China: ethnic-related mutations in BRCA1 associated with an increased risk of ovarian cancer. Int J Cancer, 2017; 140(9):2051-2059
3.K Xu, et al, Prognostic significance of BRCA mutations in ovarian cancer: an updated systematic review with meta-analysis. Oncotarget, 2017, Vol 8, No1, pp:285-302
(本文为医学界肿瘤频道原创文章,转载需经授权并标明作者和来源。)