老糖尿病请看:高血压”是如何伤人的?
上一讲我饶了一大圈子,就是告诉老年糖尿病人,血糖控制可以适当放松,而对心脑血管疾病的预防要高度重视。而重视预防心脑血管疾病,就不能不重视血压(血脂、肥胖、吸烟等等)的管理。

高血压被称为糖尿病的兄弟病,我一直认为,血压是健康最需要重视的因素之一。不管您是否被确诊有没有高血压,都应该认真看完这篇文章。
先与大家谈谈血压的概念。
(声明:我这是做科普,尽量通俗易懂。我不乱说,您也别较真--哈哈)
血压是血管内血液对单位面积血管壁的侧压力----这就是定义。血管有动静脉之分,血压当然也就有动静脉血压之别。人们常说的血压,一般是指动脉血压,我们就说它。
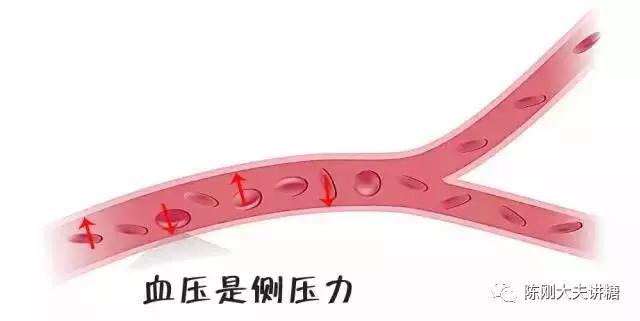
循环系统是一个密闭的“管道”,里面的水分(血液)也是相对固定的,如果真是这样,侧压力就应该是一个相对固定的值,而且位置高的管壁压力就低,位置低的管壁压力就高。
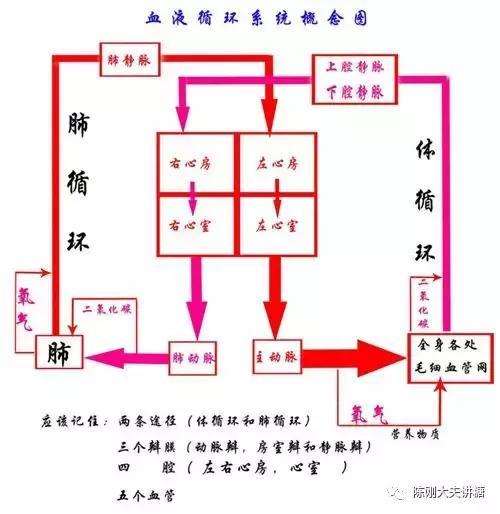
但是,这个系统的特点是“循环”。管道里不只有水,还有运输的船,负责全身器官组织的后勤保障:供应物资和运走垃圾。所以,它就不能是“一潭死水”。而使这个血液流动的动力就是心脏。
心脏很神奇,它拥有一套“自我激动系统”:有“司令部”规律发号施令,“传令官”依次顺序送达,不同部位的肌肉由于得到信号的时间不同,肌肉收缩就变得早晚有序。各房室间的“阀门”(瓣膜)适时的关闭与开放。肌肉收缩使得管壁中的血液得到挤压而产生流动的力量,“阀门”的关闭与开放则调整着液体流动的方向。
心脏收缩产生血液流动的动力,血液就顺着动脉流出,带着“营养物质”被送到全身各地。但心脏还要舒张啊,还要把从“垃圾”从全身各地拉回到适当的地方再排泄掉(如肺呼出二氧化碳,肾脏排出水分和尿素氮等废物,肝脏进行处理与加工,等等)。
那么,在心脏舒张的时候,是什么力量推动血液流动呢?
原来,心脏收缩产生的能量,一部分转化成血液前进的动力,如果知道这种能量,就想象一下水管子喷水时喷头出水的冲力。而另一部分则转化成了血管的“弹性势能”----血管管壁侧压力升高,管壁弹性扩张,能量就储存在这个血管扩张的弹性里。在心脏舒张时,弹性扩张的血管恢复并释放能量,推动血液继续前行。这种血管弹性扩张的状况,在接近心脏的大血管更为明显,并随远离心脏而逐渐减弱。
心脏收缩推动血液前行时造成增高的血管侧压力,就是收缩压;心脏舒张时,获得“弹性势能”的动脉血管回复到自然状态,此时的管壁侧压力就是舒张压。能在体表动脉处摸到的这种涨缩的变化,就是脉搏。
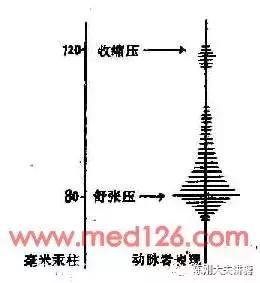
从形成动脉血压的物质构成与产生原理,就可以列出与血压变化有关系的诸多因素:
1、系统的“闭环系统”与收缩压、舒张压均有关系;
2、管道容积的血容量的关系与收缩压、舒张压均有关系;
3、心脏收缩力度与收缩压更相关;
4、血管钙化,弹性下降,则收缩压升高明显;
5、所测量部位近心端的血管狭窄,则后面血液量不足,导致此处的血压下降。
心脏是人体血液循环的中心,距足远而离头近,所以人们常常有头热而足冷之态。但是大脑是人体需要循环血量最多的器官,而且其居高位,为了保证足够的血液上行供应,就必须有一定的压力来维持。正常成人就是要高于90/60mmHg(肱动脉,而且以后均指)。
临床上经常看到有人血压总是在90/60mmHg以下,甚至会到70/40mmHg,但患者并没有头晕目眩等脑缺血缺氧症候,这样的血压倒也用不着大惊小怪,因为您的身体已经自己想办法解决了。
我们更应该关注的是:
1、如果您有高血压并用药,经常出现头晕目眩、眼冒金星,测量血压经常接近或小于90/60mmHg,就要考虑是否调整药物了;
2、如果没有高血压,或者高血压用药情况下血压非常平稳,突然出现了头晕目眩耳鸣、眼冒金星,甚至有胸闷等症候,测量血压接近或小于90/60mmHg,或比平时血压下降20-30mmHg(收缩压),您一定不要掉以轻心,很可能摊上大事了。
我就曾遇到这样的病例:我的邻居是一位20多年糖龄的张婶,晚餐后不久就出现头晕、乏力、出虚汗。自测血糖也不是低血糖,休息一段时间也未减轻。夜里10点多,张叔来喊去去看一下。再测血糖排除低血糖,量血压是94/68mmHg,心率65次/分,她没有高血压也就没有降压药,平时血压都是140/80mmHg左右。我直接就通知我院心内科,并呼叫了120。后来知道,她就是下侧壁急性心肌梗死。到医院还发生了心脏骤停,抢救成功了。后来到北京做了搭桥手术。
我凭借的就是血压和心率!
只要您有观念,有血压表和血糖仪,在家就可以做到。
血压低了,该供血的地方供不上,就缺血了,就会乱象丛生。
糖尿病足伤口难以愈合,最大的障碍不是高血糖,而是肢体远端缺血了!足背动脉很弱,甚至摸不到。为什么缺血呢?伤口部位的近心端血管狭窄,血液过不去了。
到医院做 “ABI” 就能够初步评估下肢血管的供血情况。

血压低了,血就供不上去;高了就供上去了,但那也不能高太多,高太多危害也大!医学上把这个高值的数界定为140/90mmHg。
高血压又会怎样呢?
1、大脑是最需要血液的。在较短的时间内血压升高较多时,脑部症候最早出现,常见的是头痛、头晕、耳鸣、视物模糊,突然蹲下或晃动头部可加重。严重的可以出现喷射状呕吐、抽搐或意识障碍,此时的血压很可能会超过200/130mmHg-----这主要是颅内血量过多所致;
2、当外周血压持续较高,作为泵血的动力机构------“心脏”的负担就会加重。此时可以出现两种结果:
1)、心脏劳累,容易引发心绞痛、心肌梗死;
2)、心脏的肌肉因为持久的“锻炼”而增厚增粗,心脏的腔室也会因此“憋大”,就被诊断为高血压性心脏病了,严重了就会出现泵血功能衰竭,常见的就是“左心衰”。泵不出血,血压就低了,但是最可怕的是憋在心脏的血不能正常抛出,肺静脉的血就回不到心脏;同时因为心脏扩大,心脏与肺之间的“阀门”就关闭不严了,不但肺血不能入心,还有部分心脏血液被强行挤压进压力较小的肺静脉,导致肺淤血。临床上很多夜间咳嗽、呼吸困难甚至躺不下的情况,多是左心泵血功能不行了----这可是一种严重情况,不可小觑。
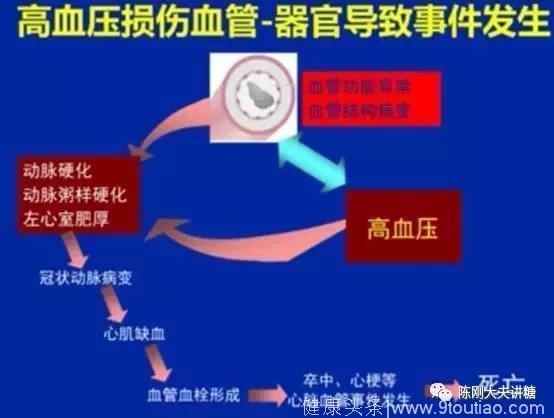
3、高血压加速血管硬化。
动脉硬化,是众多慢性疾病的关键。血管内皮受损可能是动脉粥样硬化斑块形成的始动因素。内皮受损,血液中的脂质和血小板等物质就会聚集、沉积于损伤处。增高的血脂就是斑块的“原材料”,所以,有人说,要想预防动脉硬化,就要积极的控制血脂。但是,较高的、波动的血压对血管内皮的冲击是导致血管内皮受损的最重要因素。吸烟、不良心态等等,也主要通过交感兴奋、血管收缩、血压升高,从而内皮受损致使动脉硬化加速。
肥胖、高血糖和高胰岛素血症等因素的致动脉硬化作用都位列其后。
动脉走入“千家万户”,就像每个家庭的进水管出了问题:洗不了澡、泡不了茶、做不了饭、冲不了马桶......怎能不重视?
讲课的时候,我用更通俗易懂的语言和图像方式,解释了血压波动在血栓、出血等方面的作用或过程。
血管的横断面是一个环装结构,结构上大致分为三层膜:
内膜很薄,由内皮和内皮下层组成。内皮下层主要是一弹性纤维;为内皮由内皮细胞组成,其功能复杂,主要参与凝血和血管舒缩。内膜很光滑,利于血液流动。
中膜主要是弹性膜或平滑肌组成。血管平滑肌也具有分泌肾素和血管紧张素原的能力,与内皮细胞表面的血管紧张素转换酶共同构成肾外的血管肾素和血管紧张素系统。主要参与血管的舒缩调节。
外膜主要是由弹性纤维和胶原纤维组成。
看完这个结构,就知道了血管是有弹性的,内层还参与着凝血。血管的舒缩功能(弹性势能),既维护了血压的正常形成,又有效解决了身体在应激状态 下的自我适应。
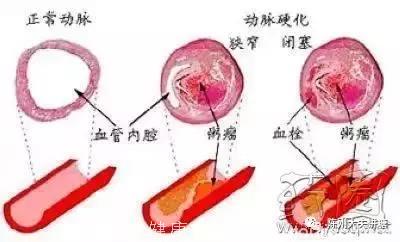
但是,血管的这种舒缩也是有限度的,当超过一定限度的时候,内膜、中膜、外膜----这三层保护设施就都可能遭到破坏,可能会出现“肌肉拉伤”,甚至断裂。
最薄弱的内膜最容易出现损伤,这就是“内皮受损”,然后是中膜的肌肉层,外膜密度较大而不容易损伤,但是在内部压力“较大”的情况下,它也会被动的撑起,像出了个鼓包,就是动脉瘤啦。此处血管的弹性结构几乎都出现了严重损伤而再难以复原,如果压力再大,就是更严重的结果:破裂-----那出血了。
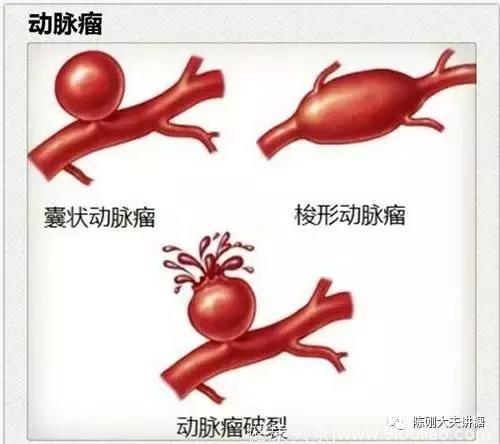
血管功能最关键的保障是:密闭性和管腔通畅。
血管破裂导致的出血,是它的密闭性遭到破坏,这是血管最严重的损伤之一,而另一种就是管腔通畅的异常,最严重就是闭塞。
这又是怎么形成的呢?
上面说了,出血是最严重血管壁的损伤。出血以后,局部血管就会有两种自救过程:一是血管收缩,二是凝血机制启动---止血。血管收缩,是缩小“破口”的自救,我们不能用肉眼看到,但是凝血后在皮肤上出现的“血痂”却是显而易见的。
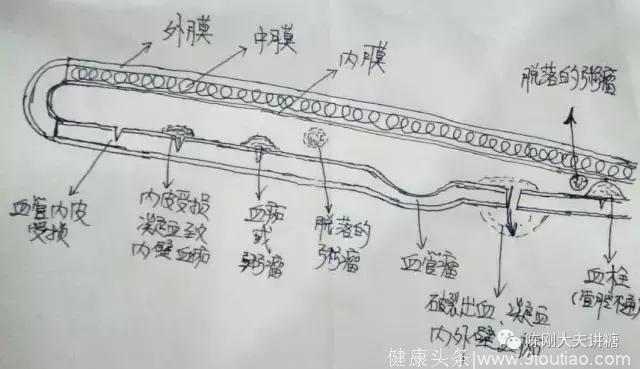
(陈刚大夫自绘血管损伤科普图)
血管、皮肤外的变化,您还能看到一点,而血管内部的变化却频繁、复杂而隐蔽不见。
当血管壁不能承受压力,最先受损的是内皮,然后才是中膜的平滑肌。它们出现损伤后,常会出现三种主要情况:
1、是血管收缩(内蒙、中膜都有这种功能)来缩短“裂伤”;
2、是内皮细胞释放物质激活凝血系统来修补“裂伤”。血液中的血小板就会通过“粘附、聚集、释放”过程,纤维蛋白原被变成纤维蛋白,形成血栓栓子附着在损伤处,那就是血管内壁的“血痂”。但是,内壁是要求光滑的,在破损血管修复到一定程度的时候,凝血机制占下风而纤溶机制就占据上风,纤维蛋白为主的“血痂”就被逐渐溶解。
3、是血液中的脂质(血脂)等成分就会在血管损伤处涌入到血管壁中(血脂越高,进入越多),从而使血管壁的成分发生变化而硬化并增厚(B超是可以发现增厚的内膜、中膜的)。一些成分也会被血小板和纤维蛋白网络包裹,附着在损伤处。内壁血管就不再光滑啦,那个物质就是“粥瘤”。
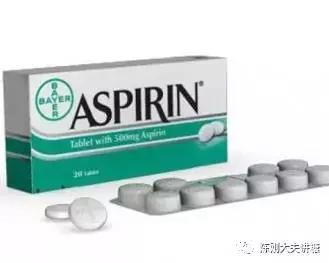
内皮受损后形成的内壁“血痂”也好,“粥瘤”也好,如果此处血管管径已经很细,凸起的这个家伙就完全有可能导致管腔堵塞,这就是“血栓形成”了。临床上使用阿司匹林,就是来抑制这个“血痂”形成的过程,“血痂”如果小一点,管腔完全堵塞的可能性就小一些。所以,阿司匹林已经成为疗效确切的血栓预防用药。
“粥瘤”会在不断的损伤下逐渐积累,以致于相连,厚薄不一地附着在血管内壁上。这层硬化的“粥瘤连续层”没有弹性,很容易在血管舒缩时出现裂痕。如果裂痕伤及里面的血管内皮层,还会继续激活凝血机制,就会在这层“硬化”上面继续出现新的“血痂”或“粥瘤”。
超声会发现新旧不一、形态各异的“粥瘤”,就是各种斑块。
没有弹性的“硬化层”很容易出现裂痕,在房颤时,心脏不规律的舒缩常会导致这些已经出现裂痕、甚至松动的“家伙们”脱落下来。吸烟或巨大的情绪波动以及超负荷的体力劳动,对心脏、血管的刺激比较大,也会增加这种情况的发生。这个家伙就是“栓子”,它随血流动,当流经一处血管直径小于这个“栓子”的时候,就会堵在那里,这就是“栓塞”。临床上最常见的就是肺栓塞。
上图(自绘图)中血管的小裂口,不要认为肯定就是血压高“撑开”的。有一些因素并非完全这样。比如吸烟,它可以通过血管收缩、血压升高而“撑伤”血管内皮,也可以通过使血红蛋白变性,进而加重缺氧。血管管壁因为缺氧而自我收缩,收缩导致内皮细胞的间隙增大,一些大分子的低密度脂蛋白就可以长驱直入,但它们大多不能通过弹力板,而在内膜就被“巨噬细胞”吞噬,并形成泡沫细胞,构成动脉粥样硬化斑块的最主要成分。这也是血管硬化时其外径不增而只是内径缩小的原因。
从这个方面来看,内皮受损,有来自内皮细胞外部的,也有来自内皮细胞内部的因素。
“小裂口”只是为了让大家更直观认识才设定的。

静下心来,再次思考上述问题,以用来预防疾病:
1、增高的血脂就是斑块的“原材料”,所以,要想预防动脉硬化,就要积极的控制血脂;
2、血管内皮受损可能是动脉粥样硬化斑块形成的始动因素;
3、较高的、波动的血压对血管内皮的冲击是导致血管内皮受损的最重要因素,血管内皮损伤也是血压升高的机制之一;
4、吸烟或巨大的情绪波动以及超负荷的体力劳动会引起血管一过性强舒缩,产生血管内皮损伤;
5、肥胖、高胰岛素血症、高血糖等,是动脉硬化的独立危险因素;
6、阿司匹林预防血栓有效,但是有限;
7、调脂达标、血压的降低与稳定是重点。
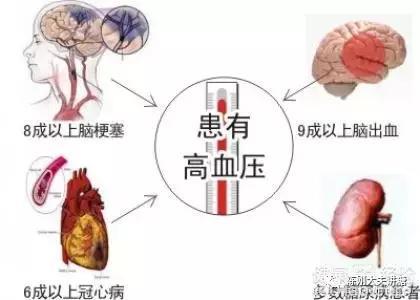
所以,血压问题就包括了两个层面:达标的血压数值,血压的波动。
当知道了血压对血管硬化、血栓和出血的影响,您就应该知道重视它了。准备血压表,就是为了监测,这只是一个“器具”的准备。
如何才能把血压因素对身体的危害降低到最低,这就是后面的事。这至少包括:
血压表测量时注意什么(求精确)?
如何安排监测时间点?有分别有什么意义?
如何记录?
请看第三讲------应该这样关注血压
作者:陈刚大夫,副主任医师,北京瑞京糖尿病医院住院部主任
微信公众号:糖尿病同伴(tnbtb88),群学控糖技能