【专家论坛】2018年高血压肾病领域进展
本文来源:中华医学信息导报 2019年第五期
高血压肾病是一种与慢性高血压相关的肾脏病,是高血压的一种靶器官损害,它的危险因素包括22号染色体上的载脂蛋白1(APOL1)基因遗传变异(黑种人)、血压控制不佳以及潜在慢性肾脏病(CKD)。高血压肾病的诊治关键点主要在于高血压的诊治,而在过去的一年中,学术界对于高血压及高血压肾病有了更深入的认识。
高血压肾病的发病机制
流行病学研究显示,中国CKD的疾病谱近年发生较大的改变。北京大学第一医院收集了2010—2015年878家三级医院6470万余例住院患者的资料,发现CKD患者占4.5%,从2010年的3.7%增加到2015年的4.7%,CKD中高血压肾病从2010年的11.5%增加到2015年的15.9%,糖尿病肾病从2010年的19.5%增加到2015年的24.3%。该结果表明代谢性疾病在中国CKD中起着关键的作用。同样,来自中国(南京)关于肾活检证实的肾脏疾病的疾病谱分析显示高血压肾病比例逐年增加,从1979—2002年的1.86%增加到2003—2014年的4.99%。
关于高血压肾病的分子机制,有研究者应用生物信息学分析技术确定高血压肾病的差别表达基因是DEGs,其中DEGs主要与类固醇激素反应和细胞外基质相关,应用蛋白-蛋白相互作用(PPI)网络分析确定了多个新的枢纽基因,并证实DUSP1、TIMP1、FOS和JUN基因在高血压肾病发病机制中起重要作用。
治疗高血压时机更严格
2017年底至2018年陆续发布的国际高血压指南,包括美国心脏协会(AHA)与美国心脏病学会(ACC)联合制定的高血压指南,以及欧洲高血压学会(ESH)和欧洲心脏病学会(ESC)共同制定的ESH/ESC 2018高血压指南。
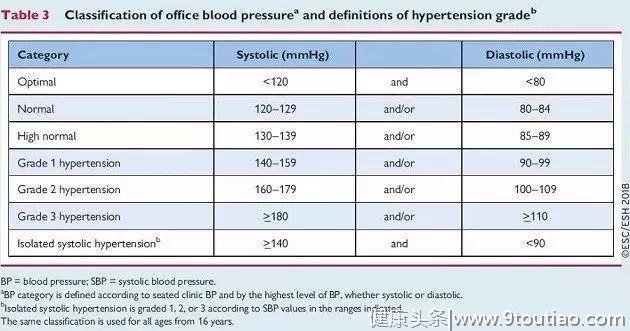
AHA/ACC 2017美国高血压指南修改的高血压诊断标准有非常明显的下调,即将高血压诊断标准下调至130/80 mmHg(1 mmHg=0.133 kPa);而ESH/ESC 2018欧洲高血压指南中高血压诊断标准并未改变,沿用2013年ESH指南的标准,即140/90 mmHg作为诊断界值。
关于治疗时机,AHA/ACC 2017美国高血压指南对于已经有心血管疾病或非常高危者(10年心血管风险为10%以上),一经诊断,即血压≥130/80 mmHg,就应开始进行药物治疗;而对于中低危患者(无心血管疾病或10年心血管风险<10%),若诊断时血压<140/90 mmHg,则无需立即开始药物治疗,主要通过生活方式等非药物方法进行干预;若诊断时血压≥140/90 mmHg,则需要开始药物治疗。ESH/ESC 2018欧洲高血压指南对于极高危(合并心脑血管疾病)的正常高值血压(BP 130~139/85~89 mmHg),考虑开始药物治疗;对于中低危(未合并心脑血管疾病、肾脏病、靶器官损害)的1级高血压(BP 140~159/90~99 mmHg),考虑先3~6个月非药物治疗,如不达标则开始药物治疗;对于2、3级高血压无论是否高危均立即启动药物治疗。
虽然上述两个指南对于高血压的诊断标准有所不同,但对于开始药物治疗时机的“新门槛”都较以前更严格了。
两大指南降压靶目标基本一致
关于降压治疗的靶目标,AHA/ACC 2017美国高血压指南中指出,对于已确诊高血压(以130/80 mmHg标准诊断)的患者,若有心血管病或10年心血管病危险≥10%,降压目标是130/80 mmHg;若10年心血管病危险<10%,将血压降至130/80 mmHg以下也是合理的。ESH/ESC 2018欧洲高血压指南中推荐所有患者的第一个降压目标均为<140/90 mmHg,如能耐受降压治疗,建议大部分患者降至130/80 mmHg,甚至更低;所有高血压患者均可考虑将舒张压降至<80 mmHg。可见两大指南对于降压治疗的靶目标基本一致。
对于老年患者高血压的降压目标,两大指南均有较大变化。AHA/ACC 2017美国高血压指南建议对于能自由活动的>65岁老年患者的降压目标是130 mmHg,但若有多种疾病并存和预期寿命有限的>65岁老年患者,可根据临床情况决定降压治疗和目标值,区别于以前老年患者150/90 mmHg的降压目标。ESH/ESC 2018欧洲高血压指南也指出,对于所有患者(包括老年患者),第一个降压目标为140/90 mmHg,如能耐受,可降低至130/80 mmHg。可见两个指南对于身体状况可以耐受的老年患者降压目标有新的建议,较之前的指南更具个体化。对于老年患者重点考虑的是生物学年龄而非实质年龄,若患者能耐受,则年龄不是强化降压的限制因素。
两大指南降压药物推荐
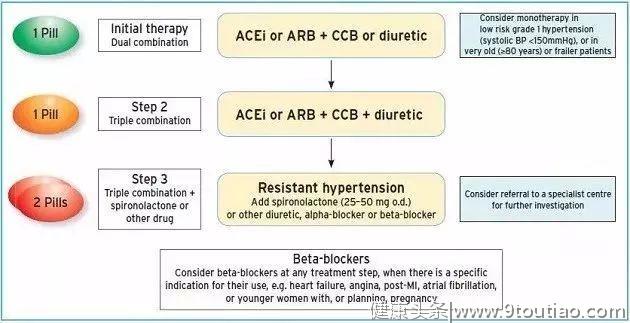
AHA/ACC 2017美国高血压指南明确推荐四大类降压药物作为新版指南的一线降压选择:血管紧张素转换酶抑制剂(ACEI)、血管紧张素受体阻滞剂(ARB)、噻嗪类利尿剂、钙离子拮抗剂。指南指出,β受体阻断剂通常在特殊情况下使用。ESH/ESC 2018欧洲高血压指南则表明,ACEI、ARB、β受体阻断剂、钙通道阻滞药(CCB)、利尿剂(噻嗪类或噻嗪样)仍是高血压治疗基本药物,联合治疗可作为初始治疗方式;新指南推荐联合肾素-血管紧张素-醛固酮系统(RAAS)阻滞剂+CCB或利尿剂,在特定情况下,可联合使用β受体阻断剂,如心绞痛、心梗后、心衰或需要控制心率时。
▲ESC/ESH 2018欧洲高血压指南
关于起始用药的数量,AHA/ACC 2017美国高血压指南表明,许多患者可以从单一药物开始治疗,但是2级高血压(140~159/90~99 mmHg)考虑推荐起始两药联合降压方案。ESH/ESC 2018欧洲高血压指南指出,对大多数患者而言,联合治疗可作为初始治疗方式。虽然两个指南由于高血压诊断标准的不同,对于两药联合降压方案的界值表述有所不同,但两者对于≥140/90 mmHg的血压水平均推荐两药联合作为起始治疗方案,而ESH/ESC 2018欧洲高血压指南更细致地指出,老年人以及低危的1级高血压例外。
至于具体的药物推荐,ESH/ESC 2018欧洲高血压指南较细致,该指南推荐联合RAAS阻滞剂+CCB或利尿剂,推荐使用单片复方制剂作为初始联合治疗(老年人、低危的1级高血压例外)(ⅠB);若双药联合治疗未能有效控制血压,推荐使用RAAS阻滞剂+CCB+利尿剂(噻嗪类或噻嗪样)三药联合治疗,且推荐使用单片复方制剂 (ⅠA);若三药联合治疗未能有效控制血压,可加用螺内酯;若螺内酯不耐受,可使用其他利尿剂,如阿米洛利、β受体阻断剂或α受体阻滞剂(ⅠB)。
个体化管理高血压合并CKD患者
关于高血压合并慢性肾脏病的降压,AHA/ACC 2017美国高血压指南指出:高血压合并CKD的患者,降压的靶目标为130/80 mmHg以下,高血压合并CKD 3期以上者,或合并蛋白尿≥300 mg/d或尿白蛋白/肌酐比值≥300 mg/g的CKD 1期和2期患者,使用ACEI可延缓肾脏病进展,如无法耐受ACEI,则可使用ARB。 ESH/ESC 2018欧洲高血压指南指出:高血压合并CKD的患者,收缩压目标为130~140 mmHg,应根据耐受性和对肾功能的影响及电解质情况进行个体化治疗。在降低蛋白尿方面,RAAS阻滞剂比其他降压药物更有效,推荐以RAAS阻滞剂+CCB或利尿剂进行初始联合治疗,对于肾小球滤过率<30 ml/(min·1.732)的患者,不应再使用噻嗪类利尿药,应改用袢利尿剂。
从以上两个指南可以看出,ESH/ESC 2018欧洲高血压指南相较AHA/ACC 2017美国高血压指南更沉稳灵活,对于高血压合并CKD患者的降压靶目标,若患者能耐受,那么应降到130/80 mmHg以下;如无法耐受,则收缩压的目标至少在130~140 mmHg。ESH/ESC 2018欧洲高血压指南更体现了降压治疗的个体化管理。
2017 ACC/AHA 高血压指南发表之前,大部分的指南中成人高血压的血压靶目标是140/90 mmHg。新的2018 ESC/ESH欧洲高血压、加拿大、韩国、日本和拉丁美洲高血压指南对于普通人群的第一靶目标均维持在<140/90 mmHg,若为高危人群则期望能降至<130/80 mmHg。这与2018美国糖尿病协会指南意见相一致。但是2017 ACC/AHA指南将高血压定义为BP≥130/80 mmHg,且不论患者是否存在合并疾病或年龄,普遍推荐高血压患者的血压靶目标<130/80 mmHg。虽然新指南将更多的人(几乎50%成人)诊断为高血压,但治疗关键仍是生活方式的管理,除非血压不能被控制在这水平以下;因此,更多的人需要降压药物治疗。
▲ESC/ESH 2018欧洲高血压指南
目前,关于高血压的定义和血压靶目标尚有许多争议。严格的收缩压控制靶目标增加多种降压药物的副作用,以及因过度的降低舒张压而导致心血管疾病风险增加,尤其是高危患者如糖尿病、慢性肾脏病、心衰和冠心病和老年患者。