冠心病和糖尿病,一枝藤上两个瓜,合并后症状重、治疗难
冠心病和糖尿病,一枝藤上两个瓜。中国糖尿病患者有1.2亿之多,可谓世界之最。糖尿病除了有高血糖的表现,还会引起一系列并发症。其中最大的并发症就是动脉粥样硬化、大血管病变,以及包括眼底、肾脏在内的小血管病变。
动脉粥样硬化、大血管病变继续发展,就会出现冠心病。在心内科,我们发现冠心病要做支架的患者中,有25%—30%的人合并有糖尿病。因此,国际上认为,糖尿病是冠心病的等危症。糖尿病发病时间足够长,一定会得冠心病。

合并糖尿病者 症状更重
一般,多数冠心病患者有一支大血管合并局限性病变。但冠心病合并糖尿病的人,则可能是三支重要的大血管都有病变,且多数是弥漫性的。甚至有的患者整个冠状动脉里面,没有一根好的血管。可见,冠心病合并糖尿病,病情会更重。
糖尿病除了造成血管病变,还会导致神经病变。这会造成患者对身体症状的感受下降。比如,冠心病的常见症状包括胸痛、胸闷。因神经受损,上述症状就会被掩盖,使得患者对胸痛、胸闷等不敏感。这会导致其就诊时间更延迟,最终造成病变更加弥漫。
由于就诊晚,合并糖尿病的冠心病患者不管用哪种方法治疗,效果都更差。再次发生心梗、死亡,以及血管狭窄后再次搭桥、支架的几率要高很多。
药物、介入、手术 三种治疗方法如何选
冠心病治疗方法包括药物、介入和手术治疗。合并糖尿病者,也是在这3种方法中选择。医学上一直在讨论,哪种方法治疗冠心病,尤其是合并糖尿病等疾病者,会更有效。我认为,不能割裂开看,冠心病合并糖尿病者需要综合治疗,且需要根据治疗技术的更新进行选择。
如果患者因糖尿病,出现血管严重狭窄,影响到血流,极易发生缺血性心脏病,甚至心梗。这时一定要做血流重建,恢复血流。方法两个,一个是搭桥,一个是介入、放支架。最早期的支架是单纯球囊扩张,慢慢过渡到裸金属支架,现在进入了药物支架时代。过去,单纯球囊扩张、裸金属支架和搭桥术相比,肯定是搭桥效果好。
现在有了药物支架,可以防止介入后再狭窄,并减少复发率。药物支架和搭桥相比,各有优势。对非常弥漫的病变,如三个血管都有病变甚至出现主干病变的患者,需要放三个甚至以上的支架。这种情况下,心脏搭桥术无疑比支架术效果好。若仅是一两个血管病变,那做支架介入就比搭桥更安全、稳妥。
支架和搭桥该如何选?国际上有一个SYNTAX评分,这是一种建立在冠状动脉解剖基础上的危险分层工具。这个评分为医生提供了一种精确量化的客观评价指标。医生可以根据冠心病患者的SYNTAX评分高低,选择最适合他的血运重建方式。

评分>33分,认为病变复杂,搭桥治疗的效果肯定优于介入。评分<22分,介入治疗优于搭桥手术。对于22分—33分间的患者,要继续细分。如果发生主干病变、分杈病变或慢性闭塞病变,搭桥手术的效果优于介入。
需要提醒的是,药物不是单独的治疗方案。有很多临床实验证明,不管做介入还是搭桥,一定要配合药物治疗。这包括围手术期的药物控制及术后二级预防。冠心病合并糖尿病患者还要进行综合管理。包括血压、血糖、血脂控制,及抗栓治疗。
原则上,冠心病患者无论是搭桥还是支架术后,双联抗血栓治疗要进行12个月。但如果合并糖尿病等,因糖尿病导致的炎症反应、血糖高,更容易出现血小板聚集、形成血栓,那抗血栓治疗的时间就要更长,剂量也更大。
我们做过一些研究,针对合并糖尿病的冠心病患者在支架介入术后一年,用OCT光干涉性的断层扫描,查看内膜生长情况。我们发现,合并糖尿病者放支架1年后复查,其内膜增生多,贴壁不良的情况更高。内膜增殖多了,容易再狭窄,贴壁不良容易形成血栓。因此,针对合并糖尿病的冠心病患者,必须加强和延长抗血小板治疗。
搭桥介入怎么选搭桥、介入可以“杂交完成”
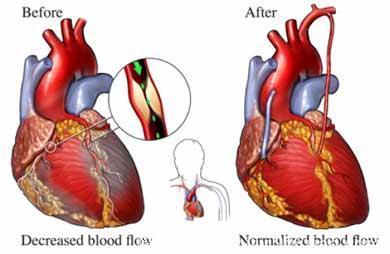
对于合并糖尿病、有多支血管病变的人,必须开胸搭桥。此时,术中心脏停跳搭桥再复跳,损伤会很大。
因此,我们会采用杂交手术,也叫复合手术。即通过外科手术、在心脏不停跳的情况下,利用搭桥技术,解决心脏前降支的问题,而后用介入技术,解决其他病变。这样可以实现完全血流重建,且减少病人的创伤,减少手术并发症的发生几率。
杂交手术有两种方式。一种是在同一时间、同一个手术台上、同时做。还有一种是分期做,如先做搭桥手术,过一段时间再做介入。
两种方法各有利弊。完全同步的杂交手术对技术要求比较高,需要有一个杂交手术室,在具备普通手术室条件的同时,还有放射科DSA影像设备等。手术当中,一般是外科医生先开胸搭桥,再是内科医生做介入。技术配合上也是个问题。
同步杂交手术的好处是,搭桥后可以立刻做造影,看看效果如何。如果搭得不好,可以重新再搭,或做一个修补。确认没问题后,再接着做介入治疗。可杂交手术也有风险。外科开刀容易出血,因此要减少使用可能引起出血的药物,如阿司匹林、波立维等抗血小板药物。但做支架介入恰恰相反,必须要用这些药物,以免造成不必要的血栓。这势必会形成一个矛盾。
如果选择分期的杂交手术,可以先停掉一部分抗血小板药物、完成外科手术;在伤口修复时吃上抗血小板药,再过三天甚至一周,做介入治疗。这样相对安全一些。但无法在开胸手术后,当场检验搭桥的效果。目前国内鲜有医院配备了杂交手术室,上海也没几家。大部分医院都采用分期杂交手术的方法。
合并肾、心、肺疾病,不能直接开胸
有些冠心病合并糖尿病患者的评分在33分以上,应该是做搭桥治疗。但治病不单纯是解决一个血管狭窄,而要医治整个人。有些情况下,评分并不能完全决定治疗方式。
糖尿病患者以老年人居多,可能合并全身其他疾病,除了冠心病,还有脑中风、下肢血管闭塞、慢性阻塞性肺疾病,或因糖尿病影响,导致肾功能不全。而外科治疗对循环要求非常高。外科手术本身就有STS积分,其中就考虑到肾功能、肺功能等。如果最后评分下来,患者做了外科手术,死亡率非常高,那肯定不能手术。
对这些患者来说,有两个选择。一是选择经验丰富、介入例数高的医院和医生,来完成介入治疗。二是针对合并肾功能不全、心功能不全者,先通过药物等内科治疗,控制好血糖,恢复肾功能恢复或心功能,再做手术,以降低风险。
合并糖尿病 介入难度更大
相较于单纯冠心病的患者,合并糖尿病后,介入治疗的难度也会增加。
因为合并糖尿病后,病变往往更复杂。首先从解剖上看,这些患者的血管病变更加弥漫,钙化更多,且更扭曲。如果合并有严重的血管钙化,那就不适合用单纯球囊扩张手术了。一是钙化重,支架很难放进去;二,即使放进去,支架贴壁不良,也会影响远期预后。对于这类病人,我主张先用旋磨术,深入血管内壁,将钙化部分磨得像粉一样,这不会造成远端堵塞。然后,再充分扩张、放入支架。
其次,从病理生理上讲,这些患者发生炎症或血脂异常的几率更高,术后护理的难度不同于普通病人。再次,糖尿病病人的血管脆性特别大,易破。放支架前后可能出现夹层、内膜撕裂,若不注意就可能突然形成血栓,造成术后心梗。
介入治疗常见并发症
糖尿病合并冠心病的患者在介入治疗后,发生并发症的几率相对高一点。包括前面提到的更易撕裂、伤口破溃,导致分支闭塞,围手术期的心梗也会多一点。但相对外科手术,介入的并发症还是少而轻的。
为了预防并发症的出现,就要求医生提高技术,如操作时不要造成医学上的伤害。我们做穿刺,最好一次穿进去。压迫止血时,不要压得时间过长、过重,避免皮肤破溃。
再狭窄,还能介入
有一部分病人即使用了药物支架,还会再狭窄。这个比例一般在5%左右。若合并糖尿病,那几率更高。
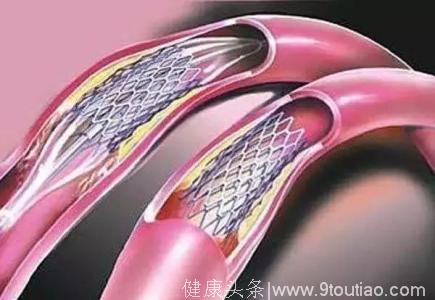
出现这种情况,有几种办法可以选择。首先根据血管情况,如果支架放在血管近端、出现再狭窄,而远端血管很好,那可以选择搭桥手术。但往往合并糖尿病者,没有好的血管,那可以再次介入。这就是第二个治疗选择,此时可以放一个药物支架。有的患者会问:我已经放了支架了,再放,能解决问题吗?遗憾地说,再放支架之后的再狭窄率,比第一次放支架之后的再狭窄率,肯定要高。
那么患者有第三个选择:药物球囊。即先把球囊塞到狭窄位置去扩张血管,然后依靠球囊上的药物释放到血管壁能抑制再次增殖,之后不需要额外再放支架。
以上三个方法各有利弊。若是小血管病变,血管很细,那放药物球囊就好一点;血液量比较大的血管,放支架好一点。
术后抗凝 时间更长
无论是开胸还是介入治疗,术后冠心病患者都需要使用抗凝药物。合并糖尿病者,用药的时间要更长,在监测方面也更严。
随着使用药物的增加和时间的延长,这些患者出血几率也增加。患者本身就要做好自我监测。在日常生活中,刷牙时有牙龈出血,平时无端的鼻子出血,或四肢有青块、淤斑,都可能预示着出血。此时患者应该及时复查,告知医生,以明确是否和用药有关。
控糖是治疗重点
冠心病合并糖尿病者,术后综合管理的重要内容之一,就是控糖。
如果术后血糖过高、控制不理想,第一容易发生内膜增殖,即再狭窄发生率升高。第二,血小板生长因子在高血糖刺激下,会过度活跃,从而刺激健康的小血管等,加速相关病变的出现。
针对这种病人,我们不但要求继续控糖,还要加强血脂控制。即血脂要控制比正常值更低一些。
如果你想了解更多心胸健康方面的资讯,可以添加我们的微信公众号:中国心律失常防护中心。