中国2型糖尿病自我管理处方专家共识发布!
糖尿病的教育管理涉及多学科知识,需要采取综合性措施,因而自我管理处方需要囊括多方面内容,包括综合评估、个性化控制目标、情绪管理、自我监测、饮食管理、运动管理、用药管理、胰岛素注射技术、糖尿病并发症筛查以及卫生资源支持。处方制定以中国糖尿病领域专业指南为依据,结合患者的病程、病情和行为改变特点等,兼具科学性和个性化。
综合评估
在制定个性化自我管理方案之前,需要对患者进行综合、系统的评估:
1.患者基本信息:
如年龄、性别、身高、体重、糖尿病类型、教育、职业、经济状况、病程、病史、用药情况、糖尿病家族史等。
2.糖尿病相关临床指标评估:
如血糖、糖化血红蛋白、血压、血脂等。
3.并发症评估:
急性并发症,如低血糖、酮症酸中毒;慢性并发症,包括视网膜病变、心脑血管病变、糖尿病肾病、糖尿病神经病变、糖尿病足病等评估。
4.饮食习惯:
包括食物摄取量、饮食种类、有无偏食、有无食物过敏及烹调习惯等。
5.运动习惯:
如日常活动量、运动的种类、时间及频率等。
6.生活方式:
睡眠、休闲娱乐、烟酒嗜好等。
7.心理状态:
如糖尿病生命质量(diabetes quality of life)测定量表、焦虑自评量表(self-rating anxiety scale)、抑郁自评量表(self-rating depression scale)等评估。
8.依从性评估:
利用相关评估工具,如Morisky用药依从性量表,服药信念量表(beliefs about medical questionnaire)等,全面了解影响患者用药依从性的因素,如患者对药物作用的认识、对自身病情了解程度、对医嘱的理解程度、用药方案是否简单易行等。
9.注射技术评估(仅限注射治疗者):
使用药物及注射装置的种类、患者注射部位的皮肤状况、注射前的准备工作(剂量调节和检查、胰岛素摇匀方法、部位选择、装针头方式、皮肤消毒等)、注射的操作方式(捏皮方法、进针角度、推注方法、停留时长、拔针方法等)、注射部位的轮换、注射部位皮肤问题的处理、胰岛素的保存方法等。
评估人员在评估过程中需要与患者充分沟通,以免遗漏信息。评估方式和评估内容视患者的年龄、病程、接受情况等而异,避免引起患者的抵触心理,评估的结果需要完整记录并且存档,作为下一次随访及复诊评估的参考。
个性化目标
糖尿病患者常合并代谢综合征的一个或多个组分,如高血压、血脂异常、肥胖症等,因此糖尿病患者不仅要控制血糖,还要降压、调脂、控制体重,改善生活方式,只有全面达标,才能有效控制糖尿病。目标设定注重个体化,根据患者的年龄、病程、预期寿命、并发症或合并症情况等进行综合考虑。
1
控制目标
(1)毛细血管血糖:空腹与非空腹;
(2)糖化血红蛋白;
(3)血压;
(4)血脂:总胆固醇、高密度脂蛋白胆固醇、甘油三酯、低密度脂蛋白胆固醇;
(5)体重:体质指数;
(6)尿白蛋白/尿肌酐比值。
2
行为目标
除了糖尿病综合控制目标之外同时需要设定以行为改变为导向的个性化行为目标。行为目标由患者和自我管理处方制定者共同商定,目标需具体、可测量、可实现,避免一次设定过多目标。例如饮食目标设定:早餐加一盒250 ml的牛奶;运动目标设定:每天晚饭后半小时散步45分钟等。
管理计划
1
情绪管理
糖尿病会为患者带来不同程度的情绪反应,如沮丧、易怒、多虑、孤独感、挫败感、内疚感等。研究显示情绪因素可能是导致并发症增多的因素之一,而通过合理的糖尿病教育及心理干预能更好地改善情绪障碍及糖代谢状态。
心理干预计划:评估负面情绪产生的原因及临床表现,分析情绪因素在糖尿病的发生、发展与转归中的重要作用,提出改善情绪障碍的实用性建议,展开心理问题讨论,配合音乐治疗和放松训练。在患者同意的情况下,可纳入其家属参与讨论。同伴支持对于负面情绪改善的影响也不可忽视,教育者可根据患者的性格特点等组织合适的患者小组开展相关活动。
2
自我监测
对血糖等指标进行规律的自我监测,可以反映治疗效果,指导治疗方案的及时调整,减缓和预防多种并发症发生。帮助患者理解定期监测的重要性以及如何监测。
自我监测处方内容包括:
(1)监测内容:血糖、糖化血红蛋白、血压、血脂、尿微量白蛋白等。
(2)监测频次:根据患者的情况个性化制定。
3
饮食管理
饮食管理旨在根据中国糖尿病患者的饮食特点,纠正患者的不良饮食习惯,帮助患者树立科学的饮食观念,学会并应用健康的饮食方法。
饮食管理处方内容包括:
(1)糖尿病饮食治疗的基本原则:概述总热量控制、合理搭配饮食结构、体重管理、合理分餐、食物多样化、烹调方式、甜味剂等。
(2)个性化食谱:需要考虑患者的饮食习惯制定个性化食谱。
(3)食物量的衡量和估算:利用食物交换份、手掌法则、食物模型等方法和工具,帮助患者理解食物"份"的概念,学会并应用粗略估算食物大小的方法。
(4)饮食技巧:根据患者的饮食行为问题及饮食管理的疑惑,教给患者实用的饮食技巧,如外出就餐技巧、食物选择技巧、认识食物标签、血糖生成指数及血糖负荷指数表、碳水化合物计算等。
4
运动管理
运动锻炼在糖尿病患者的全面管理中占重要地位。规律运动可增加胰岛素敏感性,有助于控制血糖,减少心血管危险因素,减轻体重,提升幸福感。如有运动禁忌证,可能需要转诊至专业运动康复师咨询并获取专业建议。
自我管理运动处方包括:
(1)个性化运动方案:运动方案设定原则为在保证安全的前提下,选择适合患者运动条件的运动形式,并尽量达到降糖或降脂的效果。设定运动目的:如增加机体糖代谢、脂代谢、增强骨骼肌力量、发展平衡能力等;确定运动时机:如餐后1小时;制定运动项目、运动时长、运动强度、运动频率(如5天/周)、运动时有效心率等计划。提供工具帮助患者达到理想的运动效果,如不同运动能量消耗对照表、自觉疲劳程度(ratings of perceived exertion)量表等。
(2)运动注意事项:说明运动前、中、后的注意事项,确保患者运动的安全性;明确应避免参加的运动项目;运动时自我观察的指标(血糖、血压等)以及当指标出现异常时运动终止的标准(如低血糖症状)等。
5
用药管理
主要为糖尿病患者用药依从性管理。用药不依从可降低糖尿病治疗的达标率,对健康造成不良影响,浪费卫生资源,是糖尿病控制中的重要问题。通过用药依从性评估和个性化的指导教育,可以有效地提高糖尿病患者的用药依从性,延缓并发症的发生,提高患者生存质量。
用药管理教育处方:制定合理的用药教育方案,如遵医嘱用药的重要性、药物的作用特点、为什么需要使用此用药方案,提醒用药的办法等。
6
胰岛素及其他注射药物管理
胰岛素是目前糖尿病治疗最有效的药物之一,但据研究显示,我国即使在已经使用胰岛素的患者中,血糖达标率也只有37%,而患者对胰岛素注射技术掌握不到位可能是重要原因之一。近年来,胰高血糖素样肽1类似物也开始广泛应用于临床,其不规范注射同样影响患者血糖达标情况。
注射技术自我管理处方包括:
(1)注射技术教育:根据患者注射技术的问题实施个体化教育,需要考虑患者的经济能力、教育水平、年龄、影响操作的其他因素等。
(2)胰岛素泵使用教育:胰岛素泵治疗是采用人工智能控制的胰岛素输入装置,通过持续皮下输注胰岛素的方式,最大程度模拟胰岛素的生理性分泌模式,从而达到更好控制血糖的一种胰岛素治疗方法。泵治疗适用于1型糖尿病患者、需要短期胰岛素强化治疗的2型糖尿病以及妊娠期糖尿病等。对于胰岛素泵治疗的教育内容包括:选择注射部位、胰岛素泵的安装、胰岛素泵报警的处理、意外血糖异常的原因排查(电池、泵故障、管路松动堵塞、储药器破裂、埋植部位硬结感染等)、胰岛素泵耗材使用及护理规范等。
7
糖尿病并发症的筛查与防治(自我管理处方)
(1)预防和延缓并发症:对于尚未确诊糖尿病并发症的患者,自我管理处方需要包含预防和延缓糖尿病并发症的实用措施,如:糖尿病急慢性并发症的识别、糖尿病并发症筛查表(包括检查的项目、时间、频率、意义等)、并发症的预防措施等;
(2)并发症的自我管理与日常保健:对于已经患有糖尿病并发症的患者,根据患者的并发症类型提供自我管理处方,包括定期复查(包括复查项目、复查频次、在哪里复查、复查前注意事项等)、自我保健(如糖尿病足的日常护理、皮肤护理、牙齿护理等)、注意事项(如糖尿病肾病患者需要注意蛋白质的摄取、糖尿病视网膜病变的患者需要注意运动的强度等)。
卫生资源支持
卫生资源支持包括:
1. 自我教育管理网站、应用程序(application,APP)及其他新媒体形式的学习资源推荐,如E糖书,掌控糖尿病等。
2. 教育课堂,如课堂讲座或小组座谈。
3. 急救联系方式等。
自我管理处方的实施流程
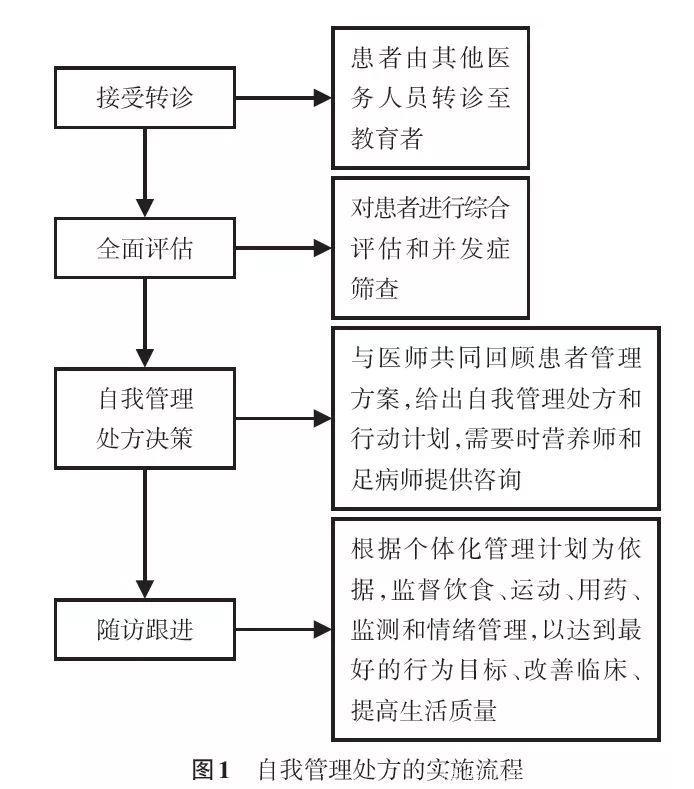
以上内容摘自:中华医学会糖尿病学分会,糖尿病教育与管理学组.中国2型糖尿病自我管理处方专家共识(2017年版)[J].中华糖尿病杂志,2017,9(12):740-750.
【声明:本文经《中华医学杂志》社有限责任公司授权医脉通,仅限于非商业应用】