介入心脏病学的昨天、今天和明天|JACC综述

我总是溜向冰球将达到的点,而不是追逐它曾在的地方。
——Wayne Gretzky
医脉通编译整理,未经授权请勿转载。结构性心脏病(SHD)介入治疗技术的变革对介入心脏病学产生了巨大影响,并将在未来10年内开创新未来。对介入心脏病学新技术的回顾及评价有利于为今后的发展提供潜在方向和经验。近日,JACC发表的综述就介入心脏病学的昨天、今天和明天进行了阐述。
介入心脏病学的“昨天”
自20世纪40年代介入心脏病学问世以来,经历了3次重要的新兴技术浪潮,每次浪潮都会对整个领域产生预期和意想不到的影响: 1.超声心动图 最初,心导管介入术被用于大血管和心腔压力的测量,之后被用于先天性心脏病的诊断。随后,超声心动技术应运而生,以无创方式提供相同信息,从而使导管实验室的实践发生了显著变化。随着超声心动图技术的普及,经室间隔导管介入术的数目等有所下降。 2.经皮冠状动脉腔内成形术(PTCA) 1977年,PTCA的引入从根本上改变了导管实验室的临床实践,即从仅进行诊断转变为可进行治疗。随着PTCA的广泛应用和经皮冠状动脉介入治疗(PCI)技术的成熟,又出现了新的问题:
①所有的PCI设备都需要进行手术备份吗?
②所有病例都需要心脏小组进行复查吗?
③所有机构都能使用血流动力学支持设备吗?
④所有导管实验室都需要有24/7/365的直接PCI团队吗?
此外,在先进技术的培训要求、行业认证和医学认证方面也取得了一定的进展。
3.球囊瓣膜成形术 随着经皮二尖瓣球囊成形术和球囊主动脉瓣膜成形术(BAV)的发展,第三大浪潮对介入心脏病学技术产生了广泛的潜在影响。经皮二尖瓣球囊成形术的早期结果较好,这使得其成为许多患者的首选治疗策略,但风湿性疾病在美国并不常见。 在考虑到老年患者中钙化性主动脉狭窄的高发病率和手术瓣膜置换的巨大风险后,BAV的出现使得临床医生热情高涨。然而,随访数据显示,6-9个月内患者的再狭窄率较高,手术疗效下降,从而限制了该技术的应用。 上述三个例子强调了新技术引入对介入心脏病学的潜在影响。根据患者池的大小及所涉及技术,这些潜在影响从微小到深刻不等。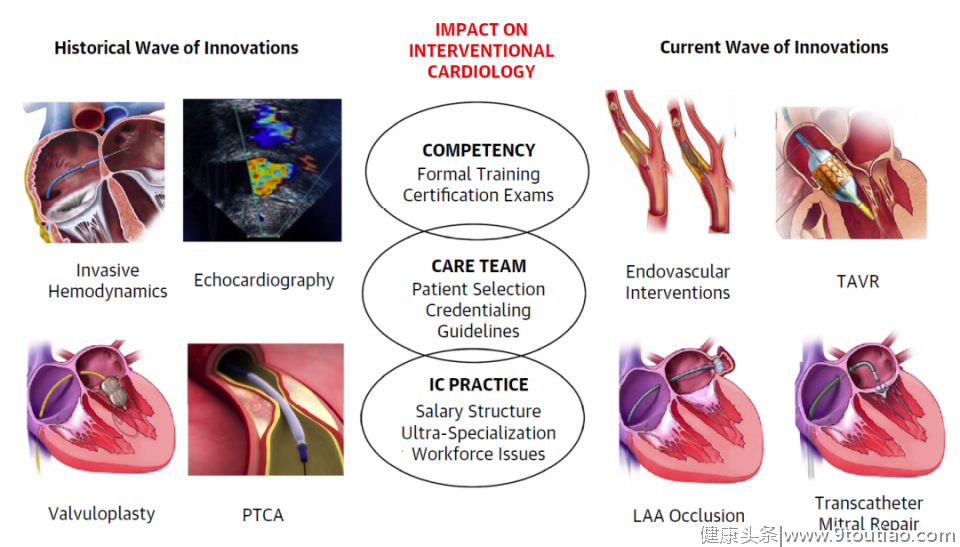 图1 技术浪潮对心脏介入技术的影响
图1 技术浪潮对心脏介入技术的影响 介入心脏病学的“今天”
1.经导管主动脉瓣置换术(TAVR) 为满足大量的临床需求,TAVR呈指数式增长。在TAVR早期,专业协会/学会便制定了相关指南,并要求对国际注册机构授权,以促进该技术的合理分布。此外,随机试验也成功地证明了TAVR的非劣效性,并显示在某些方面TAVR或优于手术置换。无论手术风险如何,TAVR均得到了迅速发展。 随着革新浪潮的持续发展,该技术或在未来10年内继续对心血管护理产生巨大影响,且其适应证、管理及监管的问题将是探究的重中之重。 2.经导管二尖瓣和三尖瓣介入治疗 由于房室瓣膜各组成部分(瓣叶、瓣环、乳头肌等)的复杂相互作用,经导管二尖瓣和三尖瓣介入治疗的研发较TAVR考虑的因素或有所不同。目前,美国批准了MitraClip的应用,其还越来越多地用于三尖瓣反流的“超适应证”应用。MitraClip早期应用的经验是在小型试验中获得的,试验中的操作人员均经过了仔细挑选。最初的操作时间通常较长,学习曲线也较长。 MitraClip最初被应用于退行性二尖瓣反流,且经验丰富的外科医生证明其具有良好的修复效果。相比之下,功能性二尖瓣反流的患者数目更多,但手术治疗的疗效有效,且没有经导管替代方案。随着COAPT里程碑式试验的发布,该领域的轨迹也发生了改变。该试验强效地证实了二尖瓣MitraClip联合药物治疗较单纯药物治疗的疗效,从而促使了2019年底MitraClip被批准用于功能性二尖瓣反流。尽管未来该领域将有更强劲的发展,且指南将给予经导管二尖瓣修复Ⅱa类推荐,但仍需要解决发展相伴的许多问题,包括患者、操作者、多学科协作及培训等多方面的问题。 由于没有经过批准的技术,对疾病本身所知甚少,以及患者在治疗过程中后期可能会面临转诊等问题,三尖瓣反流的问题或更为复杂。除此之外,还应解决现有成像方式在指导三尖瓣介入治疗方面的局限性,以确保该领域的稳步增长。 3.脑卒中预防的介入治疗 历史上,经导管介入治疗在卒中预防方面的作用一直受到局限。然而,近几年该领域内出现了两大重要进展。首先,FDA批准了左心耳封堵装置用于选定的非瓣膜性房颤患者的卒中预防。其次,几项关键性试验证实,对于隐源性卒中和卵圆孔未闭(PFO)患者而言,PFO封堵术优于药物治疗,为PFO封堵术的治疗铺平了道路。 尽管取得了一定的进展,但介入性治疗在预防脑卒中领域仍处于起步阶段。目前的临床需求及亟待解决的问题尚需进行大量的研究证实,包括血栓、抗凝剂使用、扩大适应证等。 4.非冠状动脉血管介入治疗 1964年,Dotter博士首次实施了经皮腔内血管成形术(PTA),自此以后血管内介入治疗已发展为涵盖多个血管床的多种手术。 最初颈动脉和肾动脉PTA/支架置入的有效性数据有限,导致了其数量的大幅度下降。尽管如此,其它血管内介入治疗随之出现,包括下肢外周动脉疾病PTA/支架置入、动脉瘤支架置入等。在过去20年中,血管内介入治疗成为心脏病专家越来感兴趣的话题。
过去10年中,经导管机械血栓切除术成为了急性卒中治疗新的研究领域。2015年5项具有里程碑式意义的试验结果的发布确立了机械血栓切除术在现代卒中治疗中的意义,并促使手术量大幅增加。鉴于大量的需求缺口以及大量的直接PCI基础设施,越来越多的专家呼吁将心脏病医生纳入到卒中预防的团队中来。考虑到多学科协作及复杂培训后,该领域的发展或更具实际意义。
介入心脏病学的“明天”
新技术的出现和应用极大地改善了患者的护理和结局,同时也需要考虑预期及意料之外的结局: 1.由于药物治疗的疗效更好,ISCHEMIA试验的结果,以及考虑将冠状动脉搭桥术作为左主干或多支血管病变患者的首选治疗方案,导致了PCI数量的下降。复杂PCI的数目将适度增加,其将在某些中心由专门的术者进行。 2. SHD相关的介入治疗将成为日常临床实践的主导,或占三级导管实验室数目的50%。 3. 在许多心脏介入治疗中,TAVR的价值凸显。 4. 二尖瓣和三尖瓣疾病的介入治疗将继续局限在专业的中心,直到发现降低该技术复杂性的策略为止。 5. 传统的瓣膜手术将下降,外科和经导管介入治疗的界线将变模糊。 6. 外周动脉疾病的血管内介入治疗数目将趋于稳定,但在卒中和肺栓塞介入治疗方面或仍有大量的增长机会。 除预计的变革外,介入心脏病学技术或被进行细分,介入心脏病学相关培训或更具专业性和标准化。 结合过去和最近的经验教训,以下几点值得进行考虑: 1.专业协会/学会需要考察重新制定研修项目基金,包括一级培训(PCI)、二级培训(复杂PCI、血管内介入治疗)的单独认证和要求。 2. 需要评估制定培训的可行性,以适应部分一级操作者。 3. 鉴于导管介入治疗与外科手术之间不可避免地融合,因此有必要在专业协会层面上建立一个合作框架。 4.对市场需求的分析对确定未来10-20年所需的介入心脏病学相关操作者的数目至关重要。 5. 仍需评估复杂二级介入治疗中的新培训计划。例如,从目前“学习操作程序”向 “学习技能”的转变仍需进一步进行完善和验证。 正如古希腊哲学家赫拉克利特所说,“世界上唯一不变的就是变化。”过去50年间,经导管技术的发展极大地改变了介入心脏病学。新的挑战会伴随着变革浪潮而到来,机遇也会随之出现。总结过去的经验教训将有利于我们找到前行的风向标。
医脉通编译自:David R. Holmes , Mohamad Alkhouli. Past, Present, and Future of Interventional Cardiology. JACC. 2020; 75(21): 2738-2743.