清晨血压 VS. 夜间血压谁更重要?5大实锤来了!
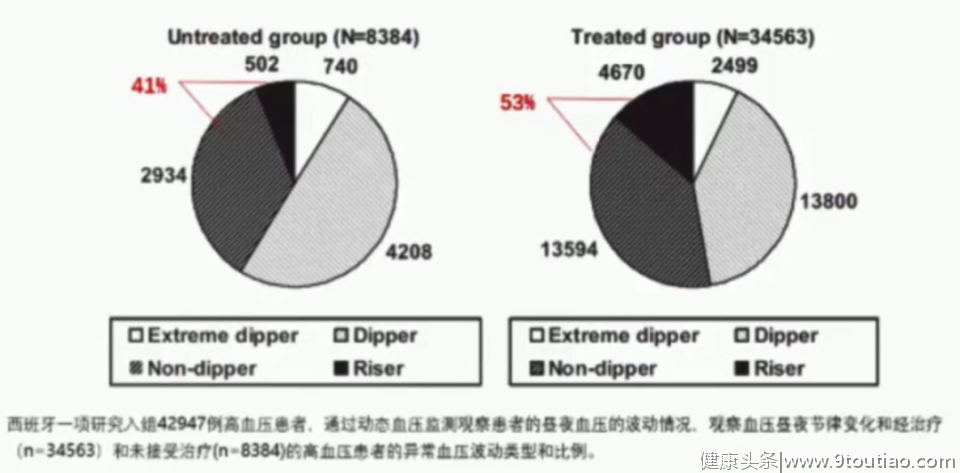
图1:西班牙研究结果
而在另一项来自中国景宁县的研究中共纳入677例山区居民(其中包含146例高血压患者)对他们进行夜间血压监测,结果发现:该人群中夜间血压升高比例高达49.5%,其中有10.9%的人为单纯夜间高血压、有38.4%的人群存在日间+夜间高血压。因此,在2020国际高血压学会(ISH)高血压管理指南中特意强调——与欧洲人群相比,亚洲人群清晨高血压和夜间高血压更为常见,应多关注!那么在什么样的高血压患者中应该筛查夜间高血压呢?
肥胖;
睡眠呼吸障碍;
老年人;
盐敏感性高血压;
糖尿病;
慢性肾病;
清晨高血压。
1.夜间高血压的检出:应注意动态血压、家庭自测血压的使用;
夜间血压究竟好不好,还得靠实锤来定!
▎ 实锤 1
在2019年10月Hygia Chronotherapy研究中提出了这样一个问题:与晨起给药相比,睡前给药能否更好地降低高血压患者的心血管疾病(CVD)风险。这项研究共纳入19084例高血压患者,将其随机分为晨起服药组(所有药物均在晨起服用)或睡前服药组(睡前至少服用1种降压药)。患者每年至少随访1次、监测48 h动态血压,总计随访6.3年。研究显示,睡前服用降压药物血压控制更佳,发生整体CVD事件风险显著降低(P<0.001),其中CVD死亡、心梗、血运重建、心衰及卒中发生率均显著下降。
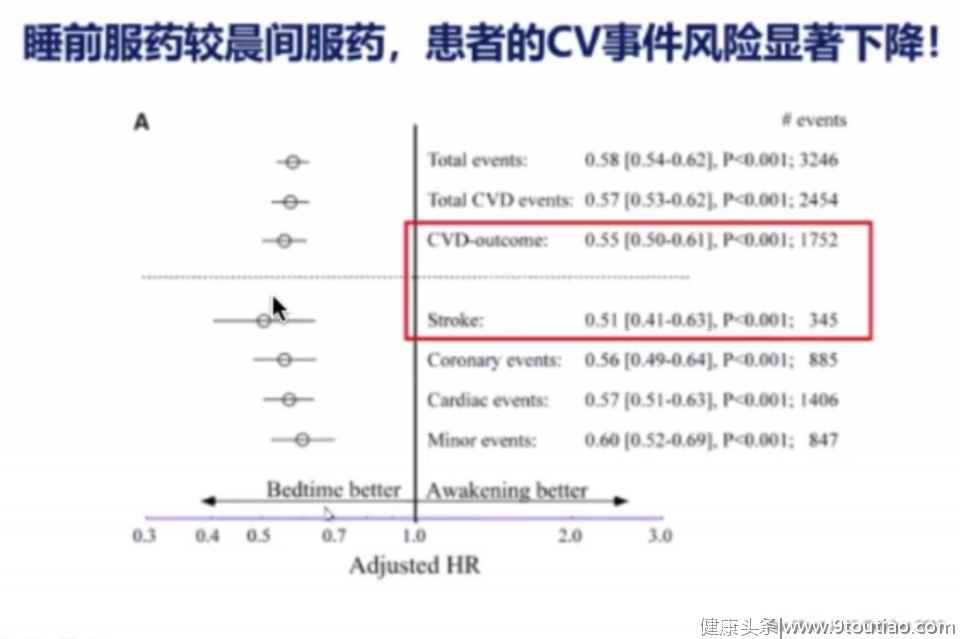
精确or一刀切
陈鲁原教授指出,虽然研究显示夜间给药对CVD预后更好,但是否适合所有高血压患者呢?
虽然非杓型及反杓型的患者较为常见,但依旧不能忽视那10%的深杓型患者。对于深杓型患者,夜间给药可能进一步加重其夜间低血压发生的可能。
其次,不同的患者有不同的血压节律,应提倡以血压节律为基础确定用药时间,从而进行个体化精准治疗。
- Too good to be true
是否适用于其他种族
虽然包括MAPEC试验在内的数项研究确实证明了夜间服药的优势,但也有其他研究如在非裔美国人中进行的AASK研究中就得出结论:
相比于晨起服药,夜间服药的方式并没有显著降低患者血压。
因此,陈鲁原教授表示,在真正得出夜间服药优势结论之前,需要在其他人种中也得出相似结论。
▎ 实锤 2
大多数研究评估夜间睡前给药时包括了钙离子拮抗剂(CCB)或血管紧张素受体抑制剂(ARB)在内的至少1种降压药;
研究样本量从30-19084名不等;
与造成服用降压药相比,夜间给药可降低:
24小时收缩压、24小时舒张压;
显著增加血压控制率,增幅达15%( RR=1.15,95%CI 1.04-1.28,P=0.01);
显著降低心血管事件, 降幅达52%(RR=0.48,95%CI 0.03-0.68,P=<0.00001)。
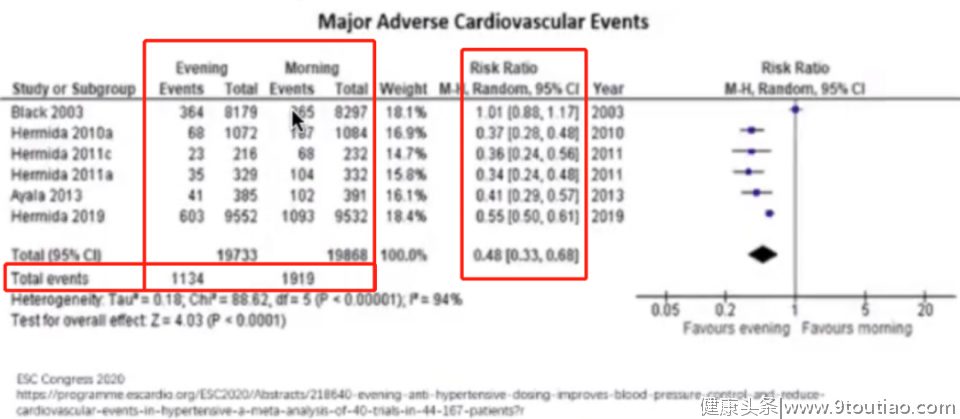
图3:荟萃分析研究结果
看完了2个实锤,是时候回答下面这个问题了——
清晨血压与夜间血压,究竟谁更重要?

▎ 实锤 1陈鲁原教授指出,2005年的爱尔兰都柏林高血压门诊患者随访研究结果表明:无论是收缩压还是舒张压,夜间血压升高是心血管死亡最显著的预测指标,预测强弱为夜间血压>24小时平均血压>日间血压>诊室血压。
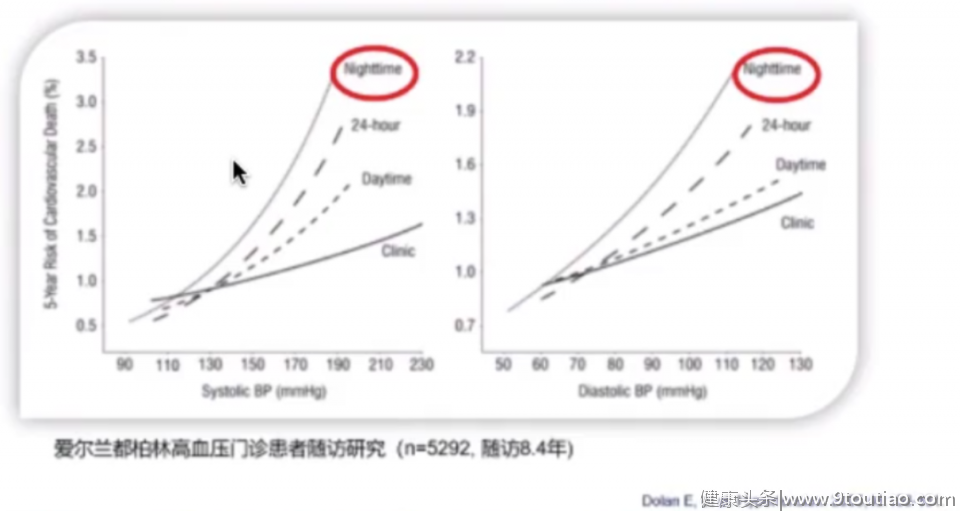
图4:爱尔兰都柏林高血压门诊患者随访研究结果
▎ 实锤 2
清晨作为发生心脑血管事件的“高峰”,在一天24小时的时间内有超过1/3的心梗/卒中事件发生在6:00AM-10:00AM间。而日本Ohasama研究通过比较日间、清晨与夜间血压后发现,总心脑血管死亡风险、出血性卒中死亡风险、缺血性心脏病死亡风险及脑梗死亡风险均与清晨高血压显著相关。
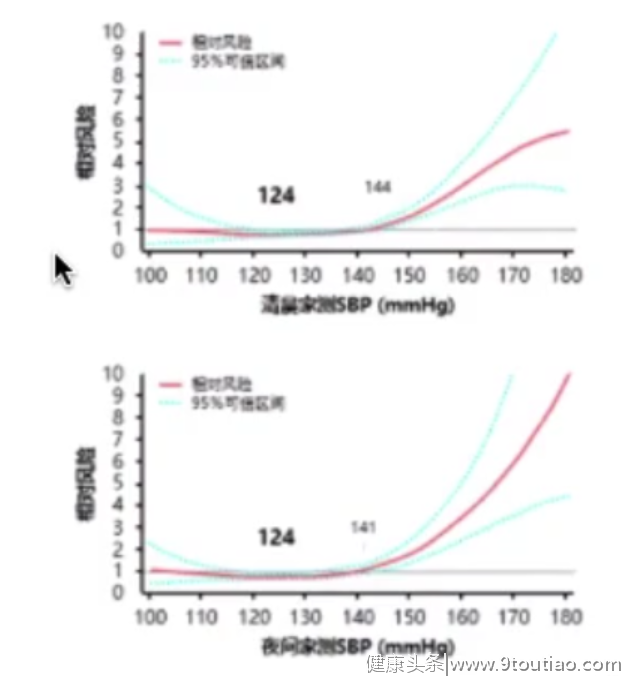
一项通过比较患者清晨和夜间家测收缩压与心血管风险的研究得出以下结论:当清晨或夜间家测收缩压为124 mmHg时,患者的心血管风险最小。
最后,陈鲁原教授对讲课内容作出一下总结:
夜间高血压是高血压管理的新靶点,应重视夜间高血压的管理;
糖尿病、CK患者、睡眠呼吸暂停、失眠者、东亚人等是夜间高血压的易患人群,应更多关注;
清晨和夜间高血压在中国人群,尤其是在治疗的患者中普遍存在;
清晨和夜间血压都是心血管疾病重要和独立的危险因素,都很重要!
本文首发:医学界心血管频道
讲课老师:陈鲁原教授