主任查房:血糖控制“优秀”,糖尿病周围神经病变为何还找上门?(二)
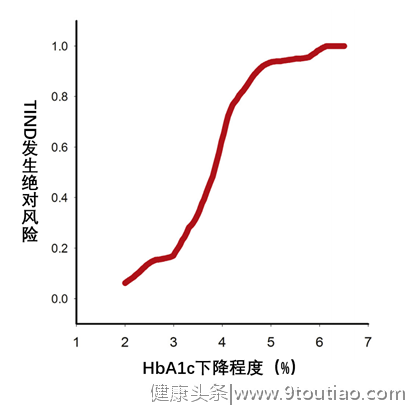
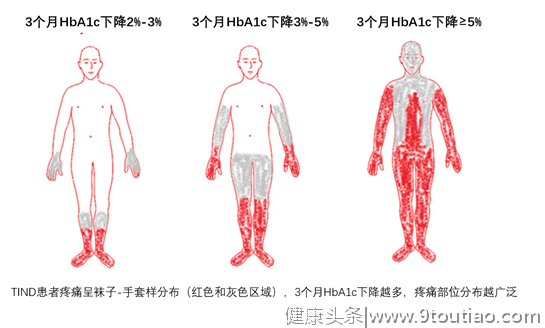
*本文所涉及专业部分,仅供医学专业人士阅读参考糖尿病相关的神经病变可不能只知道糖尿病周围神经病变哟~Q1糖尿病周围神经病变(DPN)多出现在病程10年以上、血糖控制不佳的糖尿病患者,该患者糖尿病病史3个月,在血糖达标后,反而出现DPN,有这种可能吗?A1:这种可能性极小。从这个角度看,患者需慎重诊断为DPN。严格地说,患者患病可能的原因是糖尿病治疗导致的神经病变(Treatment-induced neuropathy of diabetes,TIND)。TIND与DPN是由不同的病因和发病机制导致的,二者不能划等号。Q2那么,什么是TIND?A2:1933年,Caravati报道了一例女性糖尿病患者在起始胰岛素治疗4周后,迅速出现了下肢严重的麻木疼痛,使用止痛剂无法缓解,当血糖控制平稳后,停止胰岛素治疗,上述症状缓解,当再次使用胰岛素治疗,上述症状再次出现。当时认为这是胰岛素的过敏反应所致,故称之“胰岛素神经炎(insulin neuritis)”。随后人们发现,无论是在1型糖尿病还是2型糖尿病患者中,无论是使用胰岛素还是口服降糖药,甚至只是严格的饮食控制,对于既往血糖控制极差的患者,在血糖得到迅速控制的数天至数周内,就可能出现类似DPN的表现,如肢体远端的疼痛,因此该病称之为TIND更为确切。Q3TIND发生的机制何在?有没有相关的流行病学研究?A3:过去80多年,只有少量的TIND的病例报道。但实际上,TIND远比预想的更常见。一项研究对954例糖尿病患者进行了DPN的评估,结果发现104例患者可诊断为TIND,患病率约为10.9%。糖尿病患者从慢性持续高血糖降至“相对较低”的血糖后,依赖能量的神经轴突转运无法顺利进行,这是TIND发生的可能机制。轴突转运是指神经活性物质在胞体和轴突末端之间运输。由于轴突不能合成蛋白,轴突内结构蛋白和功能蛋白的更新有赖于胞体合成和轴突转运,轴突转运对维持神经元的正常结构和功能有重要意义。此外,炎症因子前体的释放、神经内膜缺血等也参与了TIND的发生。Q4A4:TIND的发生与糖化血红蛋白(HbA1c)的变化程度、高血糖的时间有关。高血糖持续时间越长、短期内HbA1c的变化越大,TIND的发生风险越高。一项回顾性分析显示,降糖治疗3个月,如HbA1c下降2%,TIND的绝对罹患风险接近10%;HbA1c下降4%,TIND的绝对罹患风险达50%;若HbA1c下降5%,TIND的绝对罹患风险超过90%(图1)。
1.Gibbons CH.Treatment-Induced Neuropathy of Diabetes[J].Curr Diab Rep,2017,17(12):127.2.Gibbons CH,Freeman R.Treatment-induced neuropathy of diabetes:an acute,iatrogenic complication of diabetes[j].Brain,2015,138(Pt 1):43-52.3.张云云.轴突转运和糖尿病神经病变[J].国外医学.神经病学神经外科学分册,2002,29(5):448-451.4.Jensen TS,Finnerup NB.Allodynia and hyperalgesia in neuropathic pain:clinical manifestations and mechanisms[J].Lancet Neurol,2014,13(9):924-35.5.American Diabetes Association.9.Pharmacologic Approaches to Glycemic Treatment:Standards of Medical Care in Diabetes-2021[J].Diabetes Care,2021,44(Suppl 1):S111-S124.6.王宇卉,邵福源.提高对维生素B12缺乏性神经病变的认识[J].临床神经病学杂志,2007,20(004):241-244.7.贾伟平等.中国2型糖尿病防治指南(2017版)[J].中华糖尿病杂志.2018;10(1):4-67.
总结
TIND在临床中同样常见,但不能等同于DPN。对怀疑TIND的患者应进行周围神经系统、微血管并发症的全面评估,治疗仍以对症为主。预防TIND需要注意避免过激的降糖治疗,心急吃不了热豆腐哟!
参考资料:1.Gibbons CH.Treatment-Induced Neuropathy of Diabetes[J].Curr Diab Rep,2017,17(12):127.2.Gibbons CH,Freeman R.Treatment-induced neuropathy of diabetes:an acute,iatrogenic complication of diabetes[j].Brain,2015,138(Pt 1):43-52.3.张云云.轴突转运和糖尿病神经病变[J].国外医学.神经病学神经外科学分册,2002,29(5):448-451.4.Jensen TS,Finnerup NB.Allodynia and hyperalgesia in neuropathic pain:clinical manifestations and mechanisms[J].Lancet Neurol,2014,13(9):924-35.5.American Diabetes Association.9.Pharmacologic Approaches to Glycemic Treatment:Standards of Medical Care in Diabetes-2021[J].Diabetes Care,2021,44(Suppl 1):S111-S124.6.王宇卉,邵福源.提高对维生素B12缺乏性神经病变的认识[J].临床神经病学杂志,2007,20(004):241-244.7.贾伟平等.中国2型糖尿病防治指南(2017版)[J].中华糖尿病杂志.2018;10(1):4-67.
版权声明
本文原创,转载需联系授权
-End-