公开课 | 徐斌教授:结合真实案例,解析合并糖尿病慢乙肝患者的抗病毒治疗优选
病毒性肝炎是我国重大的公共卫生问题,近年来随着抗病毒治疗效果的改善,慢乙肝患者的生存不断延长,呈现老龄化趋势,临床也开始将慢乙肝患者合并的糖尿病、高血脂、高血压、骨质疏松、肾损伤等慢性疾病或风险列入诊疗考量,尽量在有效抗病毒的同时减少药物安全性风险。国内外多项权威指南,近年来都对慢乙肝患者中相应的“特殊人群”列出专门的治疗推荐,推荐的优选药物主要包括丙酚替诺福韦(TAF)、恩替卡韦(ETV)等。
本期“肝愈之道”专家公开课,《国际肝病》特别邀请到首都医科大学附属北京佑安医院徐斌教授,介绍一项真实世界中《34例乙肝合并糖尿病应用TAF治疗》的病例分析,并结合文献解读,探讨合并糖尿病慢乙肝患者的抗病毒治疗选择及心得。
糖尿病对慢性肝病的影响
随着抗病毒治疗效果的改善,慢乙肝患者老龄化趋势逐渐明显,合并慢性疾病也更加常见。2018年一项纳入美国2000-2015年间不同时段共2734例成人慢乙肝患者(89.6%为亚裔)的分析显示,从 2000-2005年到 2011-2015年,慢乙肝患者的平均年龄从43.3岁增加至49.1岁,患者慢性肾病的患病率上升4.5倍,糖尿病上升近5倍,高血压上升近3倍,骨量减少和骨质疏松也明显增加,见图1[1]。
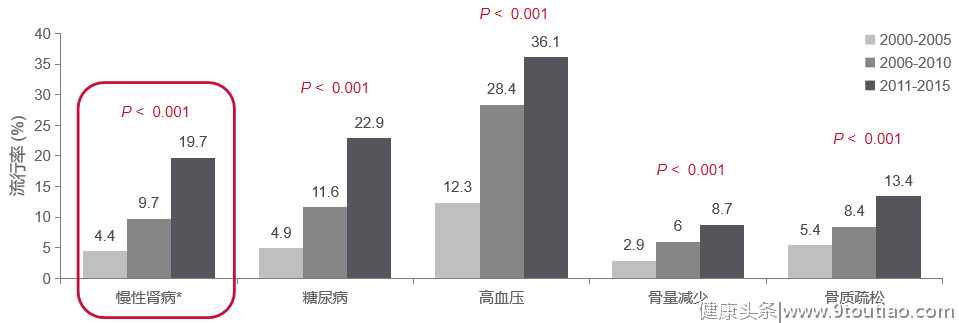
图1.老龄化趋势下,慢乙肝患者糖尿病、肾损伤的患病率上升
已有多项研究显示,糖尿病会影响慢乙肝患者的预后。2019年一项纳入五项队列研究和两项病例对照研究,总计21842名慢乙肝患者的Meta分析显示,合并糖尿病与慢乙肝患者肝细胞癌发生风险相对上升77%(HR=1.77;95%CI,1.28-2.47),总体死亡风险相对上升93%有关(RR=1.93;95%CI,1.64-2.27)[2]。
中国慢性病前瞻性研究(China Kadoorie Biobank, CKB)中503393例基线无肝癌、肝硬化及肝炎受试者的数据也显示,患有糖尿病与肝癌(HR=1.49)、肝硬化(HR=1.81)、非酒精性脂肪性肝病(NAFLD,HR=1.76)、酒精性肝病(HR=2.24)发生风险上升有关,其中确诊糖尿病不足2年患者风险相对最高,提示糖尿病对慢性肝病结局有显著影响[3]。
合并糖尿病导致慢乙肝患者肾损伤高危
随着年龄上升、合并慢病增多,慢乙肝患者发生肾功能损害的风险也不断增加。2017年一项纳入1985例慢乙肝患者的中国真实世界横断面队列研究显示,慢乙肝患者肾功能损害发生率随年龄上升而增加,且在合并高血压或糖尿病的患者中,发生率达到24.6%,显著高于无高血压或糖尿病患者(5.0%),见图2[4]。
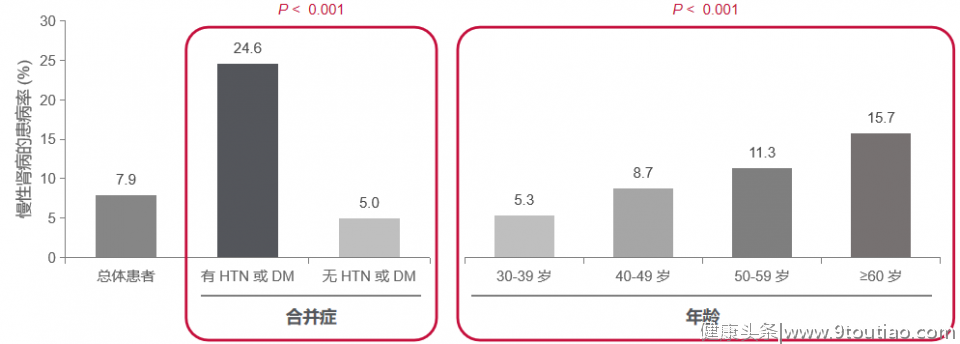
图2.随着年龄上升和合并慢性疾病增多,慢乙肝患者肾功能损害的发生风险上升
韩国、印度等多项国外队列研究同样显示,慢乙肝或HIV感染者接受富马酸替诺福韦酯(TDF)治疗时,基线合并糖尿病或年龄较大,与肾功能损害发生率有关,提示属于抗病毒治疗中的“高危人群”[5-6]。以上研究结果均充分表明,对合并糖尿病的慢乙肝患者进行抗病毒治疗,需充分考虑糖尿病对疾病进展和肾脏安全性的影响,优选疗效好且副作用较小的药物。
合并糖尿病慢乙肝患者应用TAF治疗的效果
徐斌教授介绍了所在医院应用TAF治疗34例合并糖尿病慢乙肝患者的分析,患者中31例(91.1%)为男性,中位年龄49.44岁,9例患者为肝硬化,确诊糖尿病的中位时间为2.5年,糖化血红蛋白(HbA1c)定量:6.89±1.08%,55.88%患者HbA1c达标(<7%)。
34例患者中6例为初治,28例为经治,应用药物主要为TDF(13例)、ETV(7例)或联合用药。初治患者中2例,经治患者中14例基线存在肾损伤,不同治疗史患者肾损伤病因分析见图3。6例初治患者开始治疗后均使用TAF,28例经治患者中24例使用TAF单药,4例使用TAF+ETV联合治疗,目前研究随访期已超过6个月。
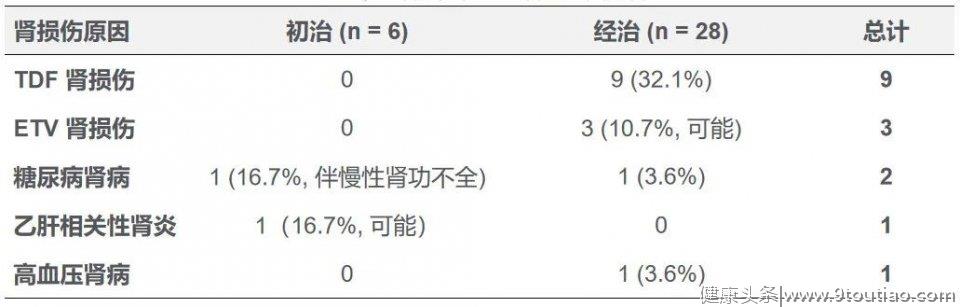
图3.患者肾损伤的病因分析
初治患者治疗3个月后HBV DNA水平从106Log10IU/mL降至102Log10IU/mL,以HBV DNA <10 IU/mL作为检测下限,6个月时有4例患者HBV DNA降至检测不到的水平,2例基线存在肾损伤患者的尿β2微球蛋白显著下降,估算肾小球滤过率(eGFR)无显著变化,见图4。

图4.初治患者尿β2微球蛋白及eGFR变化
经治患者中6例主动要求抗病毒药物更换为TAF,以HBV DNA <10 IU/mL作为检测下限,患者换用后随访3个月、6个月时HBV DNA均检测不到,患者肝功能基本正常,病情维持稳定。14例基线存在肾损伤的经治患者中,4例HBV DNA阳性患者更换为TAF治疗6个月后,HBV DNA均降至检测不到的水平,患者无肾功能恶化表现,且eGFR有改善趋势,见图5(P=0.805)。

图5.经治合并肾损伤患者换用TAF后eGFR变化
8例经治患者因HBV DNA检测再次阳性,更换为TAF治疗,患者基线ALT为38.96±20.34 U/L,AST为41.93±33.70 U/L,HBV DNA载量为1~3 log10 IU/mL,换用TAF后随访3 个月时,7例患者HBV DNA降至检测不到的水平,仅1例患者HBV DNA阳性,载量为1 log10 IU/mL,趋势维持至随访6个月时。患者肝功能基本正常,eGFR无明显变化。
基线时有3例患者应用他汀类降脂药物,6个月随访期内未调整剂量及增加降脂药物,治疗期间患者甘油三酯(TG)、总胆固醇(CHO)、高密度脂蛋白胆固醇(HDL-C)、低密度脂蛋白胆固醇(LDL-C)均有轻度升高,但差异均无统计学意义,变化非常有限,见图6。
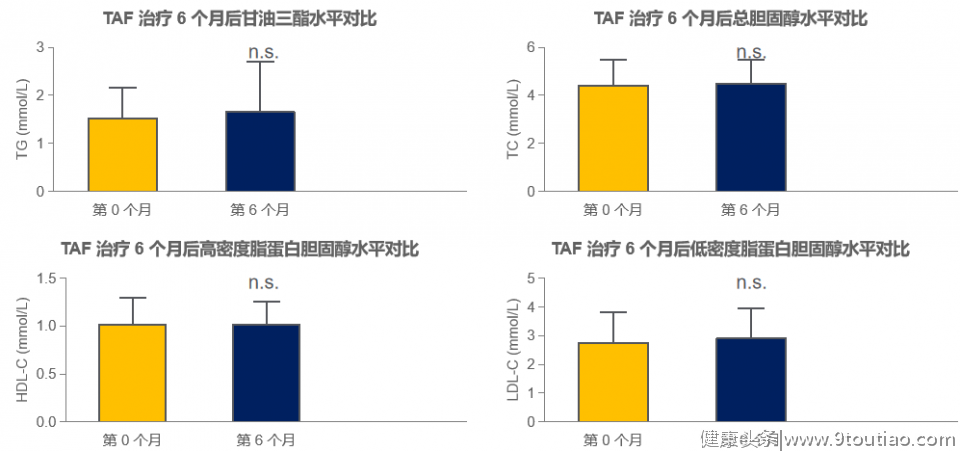
图6.患者血脂指标变化
徐斌教授指出,患者血脂变化与停用TDF换用TAF有关,趋势与近期报告的TAF临床II期4035研究第48周数据相符[7],但4035研究中换用TAF后,TC:HDL-C比值下降,提示心血管疾病风险相对降低。本次研究中TAF治疗6个月时,患者HDL-C值显著下降(P=0.0283),可计算出TC:HDL-C比值呈现与4035研究中相似的下降趋势。
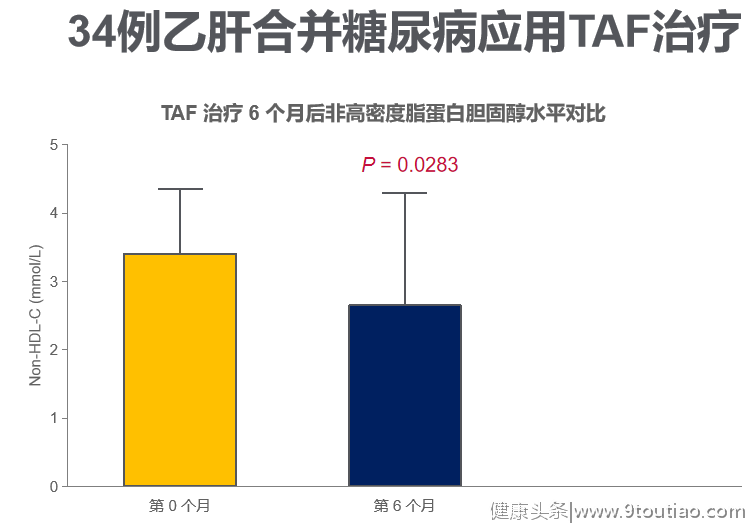
图7.TAF治疗6个月后非高密度脂蛋白胆固醇水平对比
多项国外真实世界研究显示,HIV感染者从TDF换用TAF治疗后会出现血脂上升,但TC:HDL-C比值无明显上升,且换回TDF治疗后血脂变化可逆[8-10],因此有医生认为血脂改变不应影响TAF的应用。按照2019欧洲心脏病学会/欧洲动脉硬化学会(ESC/EAS)血脂异常管理指南,本次分析中的34例患者为心血管中危或以上人群,LDL-C目标值应至少为2.6mmol/L,患者实际LDL-C与目标值仍稍有距离,后续对心血管风险的影响仍有待大样本、长时间随访证实。
小结
随着慢乙肝患者呈现老龄化趋势,在选用抗病毒药物时需考虑合并基础疾病的情况,结合患者实际选择疗效最佳且副作用更小的药物。对合并糖尿病,属肾功能损伤高危人群的慢乙肝患者,应优选TAF作为起始抗病毒治疗,在实现良好疗效的同时减少风险,并注意对肾功能损伤病因的临床鉴别,如换药后仍无改善或进展,可能提示合并高血压等其他肾损伤病因,需尽早开展相关干预。
参考文献:(可上下滑动查看)
1.Liu A, Le A, Zhang J, et al. Increasing co-morbidities in chronic hepatitis B patients: experience in primary care and referral practices during 2000–2015[J]. Clinical and Translational Gastroenterology, 2018, 9(3): 141.
2.Tan Y, Wei S, Zhang W, et al. Type 2 diabetes mellitus increases the risk of hepatocellular carcinoma in subjects with chronic hepatitis B virus infection: a meta-analysis and systematic review[J]. Cancer Management and Research, 2019, 11: 705.
3.Pang Y, Kartsonaki C, Turnbull I, et al. Diabetes, plasma glucose, and incidence of fatty liver, cirrhosis, and liver cancer: a prospective study of 0.5 million people[J]. Hepatology, 2018, 68(4): 1308-1318.
4.Ning L, Lin W, Hu X, et al. Prevalence of chronic kidney disease in patients with chronic hepatitis B: A cross‐sectional survey[J]. Journal of Viral Hepatitis, 2017, 24(11): 1043-1051.
5.Jung W J, Jang J Y, Park W Y, et al. Effect of tenofovir on renal function in patients with chronic hepatitis B[J]. Medicine, 2018, 97(7).
6.Kumarasamy N, Sundaram S, Poongulali S, et al. Prevalence and factors associated with renal dysfunction in patients on tenofovir disoproxil fumarate-based antiretroviral regimens for HIV infection in Southern India[J]. Journal of Virus Eradication, 2018, 4(1): 37.
7.Janssen H, Lampertico P, Chen C-Y, et al. Safety and efficacy of switching to tenofovir alafenamide (TAF) in virally suppressed chronic hepatitis B (CHB) patients with renal impairment: week 48 results from a phase 2 open label study [J]. Journal of Hepatology, 2020, 73(S1): S868-869.
8.Kauppinen K J, Kivel? P, Sutinen J. Switching from Tenofovir Disoproxil Fumarate to Tenofovir Alafenamide Significantly Worsens the Lipid Profile in a Real-World Setting[J]. AIDS Patient Care and STDs, 2019, 33(12): 500-506.
9.Taramasso L, Di Biagio A, Riccardi N, et al. Lipid profile changings after switching from rilpivirine/tenofovir disoproxil fumarate/emtricitabine to rilpivirine/tenofovir alafenamide/emtricitabine: Different effects in patients with or without baseline hypercholesterolemia[J]. PloS One, 2019, 14(10): e0223181.
10.Milinkovic A, Berger F, Arenas-Pinto A, et al. Lipid changes due to tenofovir alafenamide are reversible by switching back to tenofovir disoproxil fumarate[J]. AIDS (London, England), 2019.

专家简介
徐斌 主任
首都医科大学附属北京佑安医院肝病二科主任
主任医师,医学博士,副教授
中华医学会北京市感染病分会青年委员副主任委员
财政部投资评审中心科技专家库专家
《临床肝胆病杂志》和《医学研究杂志》审稿专家
擅长免疫相关性肝病、肝病合并代谢性疾病、各型病毒性肝炎肝炎和肝硬化、肝癌及并发症的诊治,发表论文38篇,参编书籍6部。
荣获北京市三八红旗奖章和第七届北京优秀医师奖
可进行TAF医保政策查询
