急性上呼吸道感染,如何正确选择抗菌药?看完终于搞明白了!

邀请函
今天《呼吸药总结》的内容和以往呼吸类药物的总结不太一样哦,以往我们对药物总结以图表、思维导图的形式整理给大家,但是也有读者反馈说,虽然整理的内容不错,而一到临床上就又反应不过来了。基于此,《呼吸药总结》在原有药物总结的基础上,增加药物思维的训练,帮助大家更好的在临床工作~
此外,我们也建立了呼吸药总结讨论群,大家可以互相探讨哦~(关注最新《呼吸药总结》内容,获得最新进群二维码)
今天带来的开篇内容是——急性上呼吸道感染的抗菌药物治疗原则让我们一同寻找最终答案吧~抗菌药物的耐药可谓是“当今全球面临的最紧迫的公共卫生问题之一”。因此遏制细菌耐药,离不开所有人的支持。尽可能的保证抗菌药物的有效性,促使我们需要更加精准的使用抗菌药物。
男性 28 岁,因发热咽痛 2 天就诊,原有多次化脓性扁桃体炎史。查体:体温 39.2 ℃,咽充血,扁桃体II度肿大伴白色渗出,心肺听诊正常。查血常规示:白细胞(WBC)、中性粒细胞(N)、C反应单白(CRP)升高,单核细胞绝对值正常,药物过敏史:无。以下哪种抗菌药物最为推荐?
A. 左氧氟沙星 0.1 g po tidB. 莫西沙星 0.4 g po qdC. 阿莫西林 500 mg po q12hD. 依托红霉素500 mg po tid附表1:急性上呼吸道感染情况
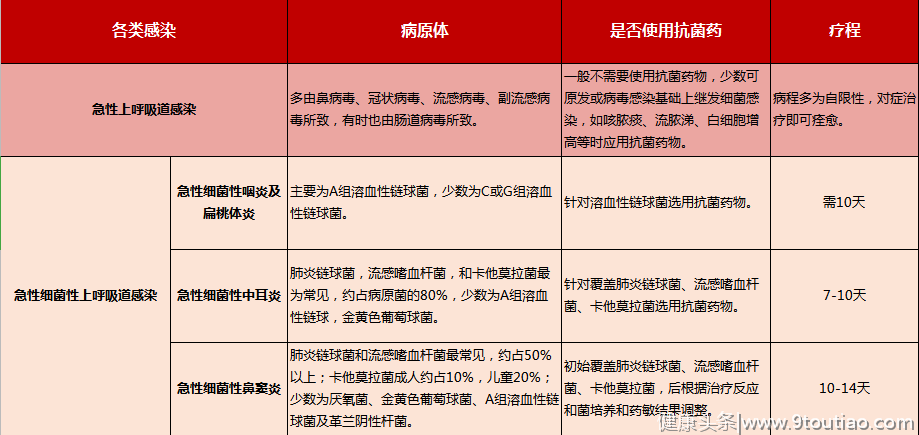
急性细菌性咽炎及扁桃体炎
针对溶血性链球菌首选药物青霉素。可用青霉素G,也可肌内注射液普鲁卡因青霉素或口服青霉素V,或口服阿莫西林。青霉素过敏可口服对溶血性链球菌敏感的氟喹诺酮类。其他可选药有口服第一代或第二代头孢菌素。
这里大家要明确一点,首选青霉素!不是青霉素类。阿洛西林、美洛西林、哌拉西林,替卡西林等,这些抗假单胞菌的青霉素类药物,针对一些G+菌的抗菌活性并不优于青霉素,因此不作为单纯的革兰阳性菌感染治疗药物。
很多人担心年过九十高龄的青霉素耐药率问题如何呢?
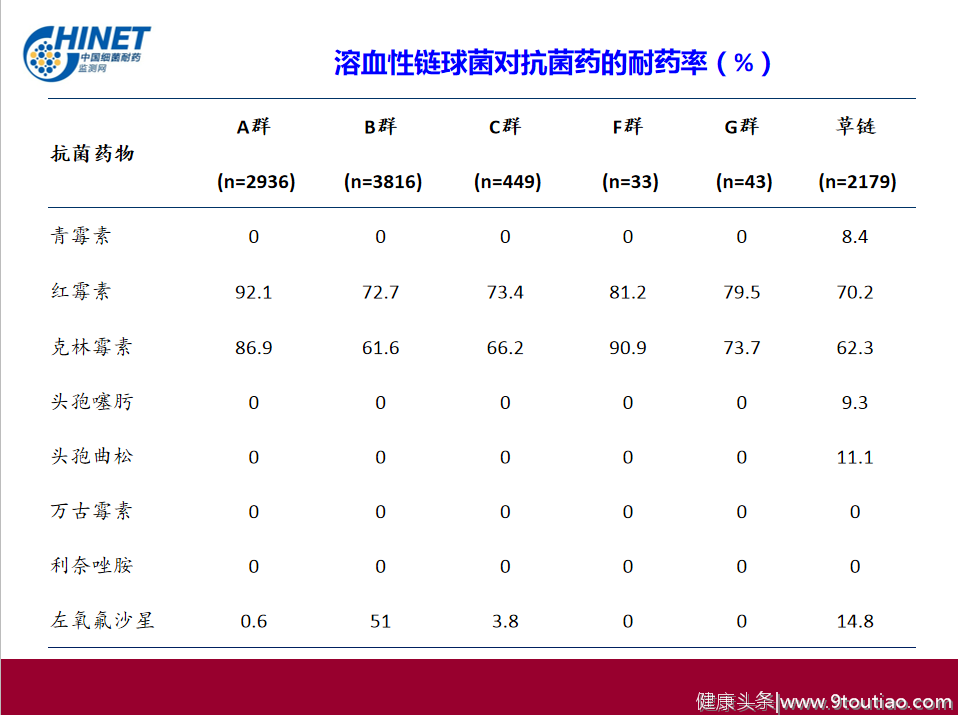
图1 2019年CHINET数据-溶血性链球菌对抗菌药物耐药率(%)
根据2019CHINET数据来看,青霉素对溶血性链球菌目前还是很优秀的。
反观克林霉素、红霉素,曾经比较常用的药物在耐药率上出现了大问题。因此在选择红霉素等大环内酯类的药物应用应参照当地药敏情况。
表2:可选的青霉素类药物使用方法

苄星青霉素可用于依从性差,难以完成全疗程的患者。
由于溶血性链球菌感染后可发生非化脓性并发症(急性风湿热和肾小球肾炎),因此抗菌治疗以清除病灶中细菌为目的,疗程需10天。
抗菌药物使用不能过于激进但也不能过于保守,明确溶血性链球菌感染一定要足疗程,临床中经常会出现因怕抗菌药物使用强度(DDD)超标而不敢足疗程使用,合理用药不是让数据好看,而是让抗菌药物真正的合理使用,有时该用不用也是滥用。
急性细菌性中耳炎/鼻窦炎
由于常见病原菌类似,因此病原治疗相同。均以覆盖肺炎链球菌、流感嗜血杆菌、卡他莫拉菌抗菌治疗。
通常口服阿莫西林即可,值得注意的是产酶问题,流感嗜血杆菌10%~40%的菌株产β-内酰胺酶,卡他莫拉菌约90%菌株产β-内酰胺酶,如果当地产酶菌株多见,可口服阿莫西林/克拉维酸。
在急性中耳炎/鼻窦炎的治疗中,由于皮试的原因,其实阿莫西林应用的也并不多,常开具的药物一般是头孢克洛、头孢丙烯、头孢呋辛等二代头孢菌素类药物,不知各位是否觉得这些药不太给力呢?
接下来重点讲一下肺炎链球菌,首先肺炎链球菌≠溶血性链球菌,肺炎链球菌也是常说的肺炎球菌,目前分青霉素敏感的肺炎链球菌(PSSP)、青霉素不敏感和耐药的肺炎链球菌(PISP&PRSP)。
肺炎链球菌含6种青霉素结合蛋白PBPs(1a,1b,2a,2b,2x和3)。
当PBP2x、PBP2b和PBP1a的变化可造成肺炎链球菌青霉素耐药,而头孢菌素耐药仅仅需要PBP2x和PBP1a发生改变。
我国肺炎链球菌对口服青霉素耐药率达24.5%~36.5%,对二代头孢菌素耐药率为39.9%~50.7%,即便不考虑耐药问题,这些口服头孢菌素自身对青霉素敏感的肺炎链球菌效果也要稍差一些,所以口服时的效果一般。
那么青霉素耐药的肺炎链球菌检出率高吗?根据2018年全国细菌耐药监测(CARSS)数据来看,按非脑膜炎(静脉)折点统计,PRSP全国检出率平均为1.8%,全国地区间差距较大。
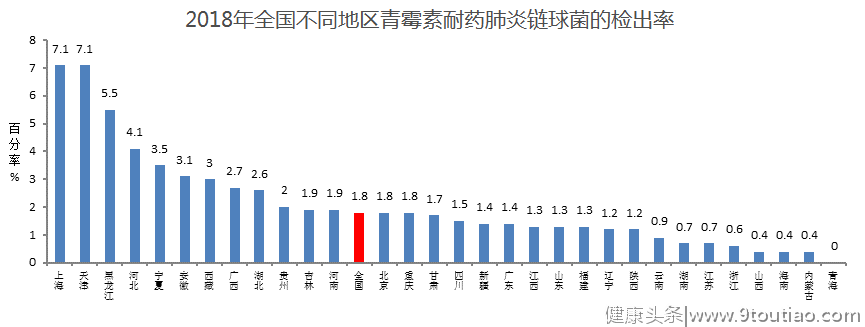 图2 2018年CARSS数据-全国不同地区青霉素耐药肺炎链球菌检出率 青霉素敏感肺炎链球菌:可选用青霉素、阿莫西林、氨苄西林。用药3天无效时则应考虑耐青霉素肺炎链球菌感染的可能,此时可选用大剂量的阿莫西林/克拉维酸口服或者头孢曲松静脉滴注。青霉素不敏感肺炎链球菌:可选用头孢曲松/噻肟,呼吸氟喹诺酮类。 青霉素过敏选择什么药物呢?建议选用左氧氟沙星,按原研药标准的用法用量使用0.5g po qd,如说明书不支持,又怕承担超说明书用药风险,则避免使用。为什么没有基层常用的红霉素、阿奇霉素、克林霉素呢? 主要还是源于耐药的问题,在图1中,我们可以看到红霉素和克林霉素对A组溶血性链球菌的耐药率分别是92.1%和86.9%,因此以A组溶血性链球菌常见的细菌性扁桃体炎/咽炎是不推荐使用的。其次是细菌性鼻窦炎/中耳炎中,克林霉素本身对嗜血杆菌和莫拉菌属抗菌活性不佳。红霉素等大环内酯类药物对肺炎链球和流感嗜血杆菌疗效有限,且不优于青霉素。同时这三种药物对肺炎链球菌耐药问题都很严重,根据2003-2005年全国多中心成人CAP调查结果显示:我国肺炎链球菌对大环内酯类药物的耐药率为63.2%~75.4%。城市三级医院多中心成人社区获得性呼吸道感染病原菌耐药性监测(CARTIPS)结果表明,肺炎链球菌对阿奇霉素的耐药率高达88.1%~91.3%(最低抑菌浓度MIC90为32~256 mg/L),对克拉霉素耐药率达88.2%。这三个药并不是绝对不能用,只是使用时应参照当地药敏情况来选用。
图2 2018年CARSS数据-全国不同地区青霉素耐药肺炎链球菌检出率 青霉素敏感肺炎链球菌:可选用青霉素、阿莫西林、氨苄西林。用药3天无效时则应考虑耐青霉素肺炎链球菌感染的可能,此时可选用大剂量的阿莫西林/克拉维酸口服或者头孢曲松静脉滴注。青霉素不敏感肺炎链球菌:可选用头孢曲松/噻肟,呼吸氟喹诺酮类。 青霉素过敏选择什么药物呢?建议选用左氧氟沙星,按原研药标准的用法用量使用0.5g po qd,如说明书不支持,又怕承担超说明书用药风险,则避免使用。为什么没有基层常用的红霉素、阿奇霉素、克林霉素呢? 主要还是源于耐药的问题,在图1中,我们可以看到红霉素和克林霉素对A组溶血性链球菌的耐药率分别是92.1%和86.9%,因此以A组溶血性链球菌常见的细菌性扁桃体炎/咽炎是不推荐使用的。其次是细菌性鼻窦炎/中耳炎中,克林霉素本身对嗜血杆菌和莫拉菌属抗菌活性不佳。红霉素等大环内酯类药物对肺炎链球和流感嗜血杆菌疗效有限,且不优于青霉素。同时这三种药物对肺炎链球菌耐药问题都很严重,根据2003-2005年全国多中心成人CAP调查结果显示:我国肺炎链球菌对大环内酯类药物的耐药率为63.2%~75.4%。城市三级医院多中心成人社区获得性呼吸道感染病原菌耐药性监测(CARTIPS)结果表明,肺炎链球菌对阿奇霉素的耐药率高达88.1%~91.3%(最低抑菌浓度MIC90为32~256 mg/L),对克拉霉素耐药率达88.2%。这三个药并不是绝对不能用,只是使用时应参照当地药敏情况来选用。  图3 2019年CHINET数据-非脑膜炎肺炎链球菌对抗菌药物敏感性(%)根据图1和图3,如果青霉素不过敏,对于细菌性咽炎/扁桃体炎,真的是强烈安利口服青霉素或阿莫西林;细菌性鼻窦炎/中耳炎,考虑到流感嗜血杆菌和卡他莫拉菌产酶问题,可选阿莫西林克拉维酸钾。青霉素(不是所有青霉素类药物)对溶血性链球菌和肺炎链球菌非常优秀,俗话说得好:“好吃不贵,经济实惠”。
图3 2019年CHINET数据-非脑膜炎肺炎链球菌对抗菌药物敏感性(%)根据图1和图3,如果青霉素不过敏,对于细菌性咽炎/扁桃体炎,真的是强烈安利口服青霉素或阿莫西林;细菌性鼻窦炎/中耳炎,考虑到流感嗜血杆菌和卡他莫拉菌产酶问题,可选阿莫西林克拉维酸钾。青霉素(不是所有青霉素类药物)对溶血性链球菌和肺炎链球菌非常优秀,俗话说得好:“好吃不贵,经济实惠”。知识点
口服阿莫西林/克拉维酸配比很多,有2:1、4:1和7:1等等,实际相对标准的是7:1的配比,即875 mg的阿莫西林与125 mg的克拉维酸,对于常见的细菌性上呼吸道感染,阿莫西林875 mg,po,q12h亦可。反观2:1的复方制剂,阿莫西林250 mg与克拉维酸125 mg,若要保障阿莫西林的用量则需额外加服普通阿莫西林,或直接增加复合制剂用量,与此同时克拉维酸的用量也会增加,但是在每日2次的治疗方案中,克拉维酸的用量越小,腹泻的发生就越少。而且对阿莫西林/克拉维酸发生的速发型过敏反应的患者,1/3是对克拉维酸过敏。 理论上青霉素是首选,但实际使用起来相对比较麻烦,首先口服青霉素类也必须皮试阴性后方可使用。药师也要为临床医生的难处多加考虑,开一盒口服药,还必须让患者去挨一针,皮试阴性还好,皮试阳性挺容易引起纠纷的。其次是青霉素使用频次的问题,如果是一些连饭都不能按时吃的患者又如何能保证他们服药频次呢?不能保证最小抑菌浓度维持的时间只会加速耐药。所以有时候药师在点评处方时也要对医生多一些理解。但这不是在提倡非首选青霉素,有条件的情况下一定要优先选用既安全又经济的青霉素。最后分享一个抗菌药物滥用的案例。我姐因上呼吸道感染去诊所就诊,化验结果出来后,医生还明确和我姐交待了是病毒感染,但仍然开具了3天的头孢哌酮舒巴坦+克林霉素静脉滴注,同时口服罗红霉素,并解释称这次感冒都“输”这些,效果好。
实际上对于非细菌性引起的上呼吸道感染,原则上对症治疗即可,一般选用鼻血管收缩剂(伪麻黄碱)、具有镇静作用的抗组胺类药(苯海拉明、曲普利啶、氯苯那敏等)、抗胆碱药(异丙托溴铵鼻喷剂)、解热镇痛药(对乙酰氨基酚等)。对非细菌性上呼吸道感染抗菌药是无效的,但这却是滥用的主要原因之一。
讲了这么多只是想呼吁大家不要滥用抗菌药物,明确细菌感染指征再使用抗菌药物,不要生病就用抗菌药物,有条件就输液,感觉“严重”就超广谱全覆盖。
所以开篇那个案例大家有心目中的最佳答案了吗?欢迎留言讨论,也可进群讨论。
参考资料:
[1] 抗菌药物临床应用指导原则:2015年版/《抗菌药物临床应用指导原则》修订工作组主编.—北京:人民卫生出版社,2015
[2] 国家药典委员会,中华人民共和国药典临床用药须知化学药和生物制品卷(2015年版):中国医药科技出版社2017.9
[3] 陈新谦新编药物学/陈新谦,金有豫,汤光主编.—18版.—北京:人民卫生出版社,2018
[4] 热病——桑福德抗微生物治疗指南:新译第48版/(美)戴维·吉尔伯特(David N.Gilbert)等主编;范洪伟主译.—北京:中国协和医科大学出版社,2019.5
[5] 国家抗微生物治疗指南/国家卫生计生委医政医管局,国家卫生计生委合理用药专家委员会组织编写.—2版.—北京:人民卫生出版社,2017
[6]《ABX指南——感染性疾病的诊断与治疗》,《Johns Hopkins POC-IT ABX Guide》中文版,作者:巴特利特 (Bartlett J.G.)、奥威特 (Auwaerte P.G.),主译:马小军、徐英春等,科技文献出版社[7]中华医学会呼吸病分会. 中国成人社区获得性肺炎诊断和治疗指南(2016年版).中华结核和呼吸杂志,2016;39(4):253-279.
[8]全国细菌耐药监测网(CARSS)2018年全国细菌耐药问题监测报告(简要版)2019.11.19
[9]CHINET中国细菌耐药监测结果(三级医院2019年)2020.2.22
版权申明
本文原创 转载请联系授权