更怕得癌症?研究发现高收入人群存在严重过度医疗
收入状况是影响健康的重要因素之一。研究表明高收入与更好的身心状况、更长的预期寿命和更低的死亡率相关[1,2]。通常来说,高收入者由于有着更好的支付能力、更高的健康需求,有可能接受了更多的医学检查或医疗服务。然而更多的医疗检查真的能够促进健康么?
6月8日,新英格兰医学杂志发表了一篇由Wech博士和Fisher博士所撰写的专家述评——“Income and Cancer Overdiagnosis — When Too Much Care Is Harmful”[3]。作者发现高收入人群存在着较为严重的癌症过度诊断,而这可能与过度的医学检查相关。
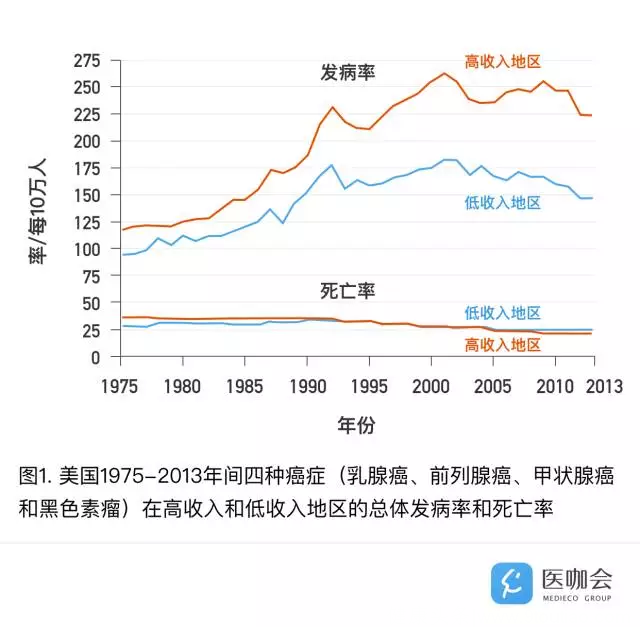
作者利用SEER(Surveillance, Epidemiology, and End Results program)数据库,按照地区的收入水平(高收入:家庭收入>$75,000 vs. 低收入:家庭收入<$40,000)分组,绘制了美国在1975-2013年4种常见癌症—女性乳腺癌、前列腺癌、甲状腺癌和黑色素瘤,在白人中的总体发病率和死亡率趋势[4]。
分析结果表明,高收入地区的癌症总体发病率及发病率的增长幅度要显著高于低收入地区,然而癌症的总体死亡率却在两类地区几乎一致并呈现缓慢的下降趋势(见图1)。
分癌种来看,这四种癌症在高收入地区的发病率及发病率增长幅度也均高于低收入地区,尤其是对于女性乳腺癌、前列腺癌和黑色素瘤(见图2)。
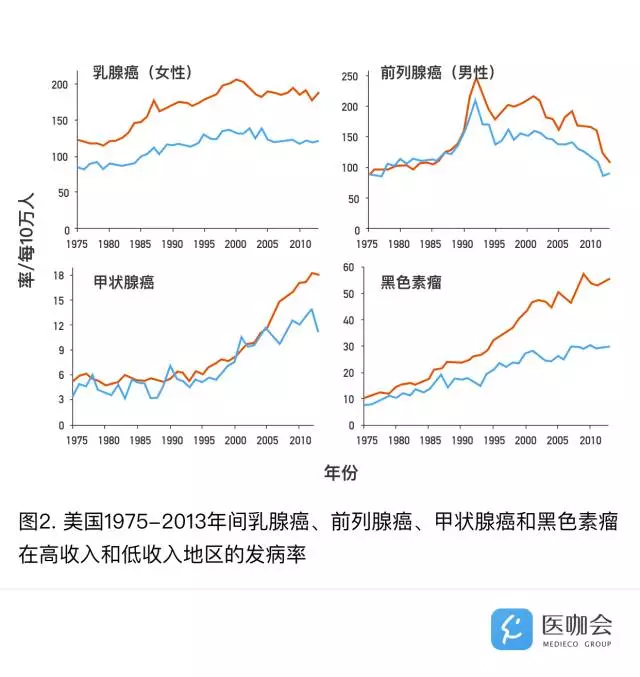
尽管高收入地区和低收入地区的发病率差异很大,但死亡率却十分接近,这表明两类地区的潜在疾病负担大概是一致的,从而提示高收入地区的较高癌症发病率是由于癌症的过度诊断。作者推断产生癌症过度诊断的最可能原因为:高收入人群接受了过多的、非必要的医学检查。
为什么过多的医学检查会导致发病率的上升呢?这就得引入文章中的 “观测强度”这一概念。“观测强度”是指以下多种因素的联合效应:1)开展筛查和诊断试验的频率;2)检查手段检出微小异常病变的能力;3)将临床检查结果定义为异常发现的阈值。
癌症的发生发展通常存在不同的分期。在人群中,有一定比例的患者处于进展缓慢的亚临床期。这部分病变(比如前列腺良性结节)的恶变潜能低,且通常不会显现出临床症状,因而这部分微小病变的检出与否主要取决于诊断检查的准确性、检查的频率以及医生对于异常发现的定义,即受到“观测强度”的影响。
文章纳入分析的4类癌症——乳腺癌、前列腺癌、甲状腺癌和黑色素瘤,均对“观测强度”较为敏感。因此,当人群暴露于更强的“观测强度”时,癌症的实际检出数(apparent detected number)和报告发病率(reported incidence )均会上升。
对于高收入人群来说,由于有着更好的医疗支付能力、更高的健康预期和需求,有可能在医生的推荐下进行了较多的癌症相关检查、使用更精准的检查手段以及接受了更频繁的随诊,从而暴露于较强的“观测强度”下,因而导致从人群的角度来看,在高收入人群中,有更多的癌症患者被检出。
从流行病学角度来看此分析,在真实世界中,癌症的报告发病率和人群中的实际发病率总是存在差距的,这可能是由于抽样误差导致的选择偏倚(selection bias),也有可能是由于资料收集过程中产生的信息偏倚(information bias)。
在此文的分析中,由不同“观测强度”引发的报告发病率与真实发病率的差距可以理解为一种信息偏倚。高收入人群由于潜在的暴露于较强的“观测强度”,因而信息偏倚较低,报告发病率与人群中的实际发病率之间的差距较小。
综上,作者认为:接受过度的医学检查不能促进健康;与之相反的是,摒弃不必要的医学检查则是通向健康的可行途径。
参考文献
1. Lancet 1984;1:1003-6.
2. JAMA 2016;315:1750-66.
3. N Engl J Med. 2017;376:2208-9.
4. J Natl Cancer Inst 2010;102:605-13.