多图解析,ESD治疗的食管转移性粘液腺癌1例

罕见病例一例,ESD治疗的食管转移性粘液腺癌,治疗随访两年过程。
作者|浙江省肿瘤医院
来源|消化道早癌诊治中心ZJCC
(原标题:罕见病例一例,ESD技术治疗的食管转移性粘液腺癌)
病例资料
■ 患者于2012.12.19在我院行贲门癌根治手术。
■ 术后病理:
1、贲门全周浸润型(瘤体8×3.5×1.5 cm)粘液腺癌,部分中-低分化腺癌,浸润至浆膜外纤维、脂肪及淋巴组织,累犯食管,侵及神经,可见脉管瘤栓,浸润或转移至(贲门左)2/4只、(贲门右)2/2只、(胃小弯)5/7只、(幽门上)0/1只、(幽门下) 0/4只、(胃大弯)0/4只、(脾动脉及脾门)1/1只淋巴结及部分淋巴结周纤维、脂肪组织内。
2、大网膜纤维、脂肪组织。
■ 术后行化疗。
■2015年10月患者开始出现进食梗阻及吞咽疼痛,遂来我院就诊。
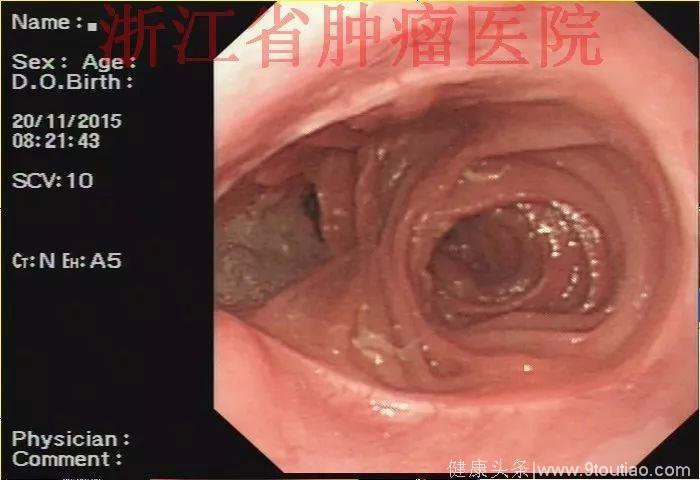
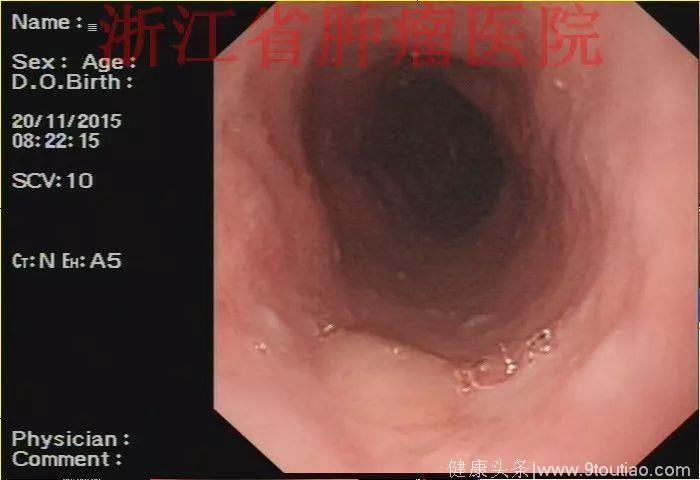

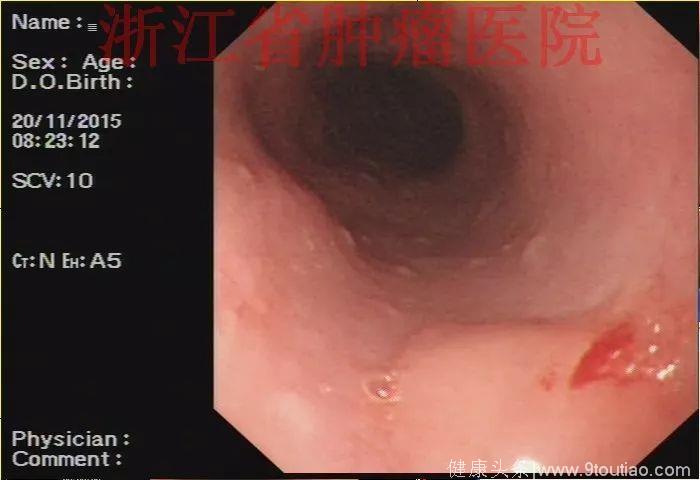
(点击查看大图)
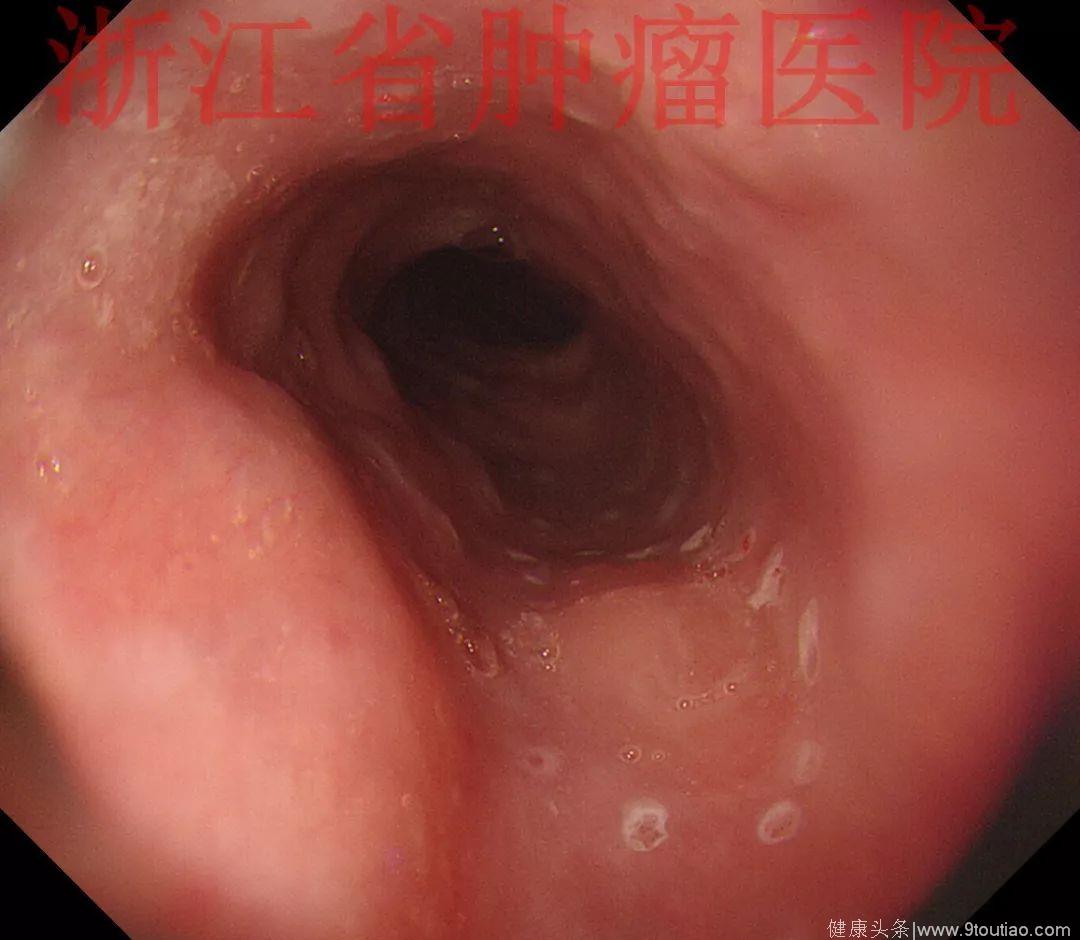
2015-11-20查胃镜示胃癌术后(全胃切除),残食管距门齿25 cm见弧形黏膜隆起,表面稍充血,大小约1.2 cm,触之质韧,活检。吻合口距门齿37cm,通畅,四缘黏膜光滑。
活检病理示:(食管)粘液腺癌。
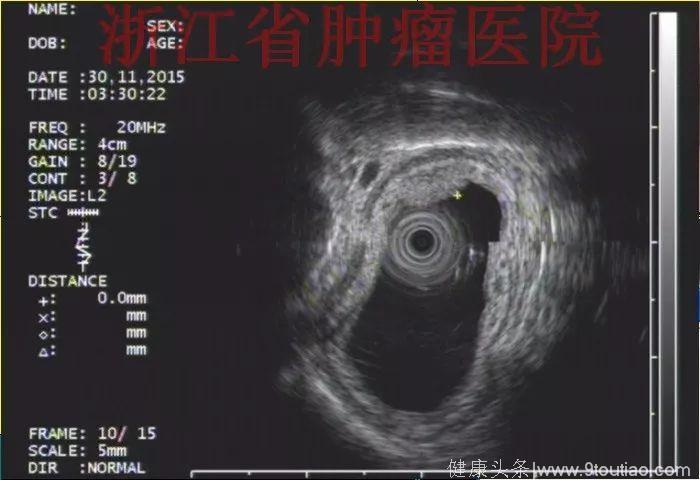

(点击查看大图)
2015-11-30超声内镜示:超声微探头20MHZ置于食管病灶处扫描,显示该处食管壁黏膜层及黏膜下层分界欠清,融合略增厚呈低回声改变,肌层及外膜结构清晰。
行放大内镜精查:
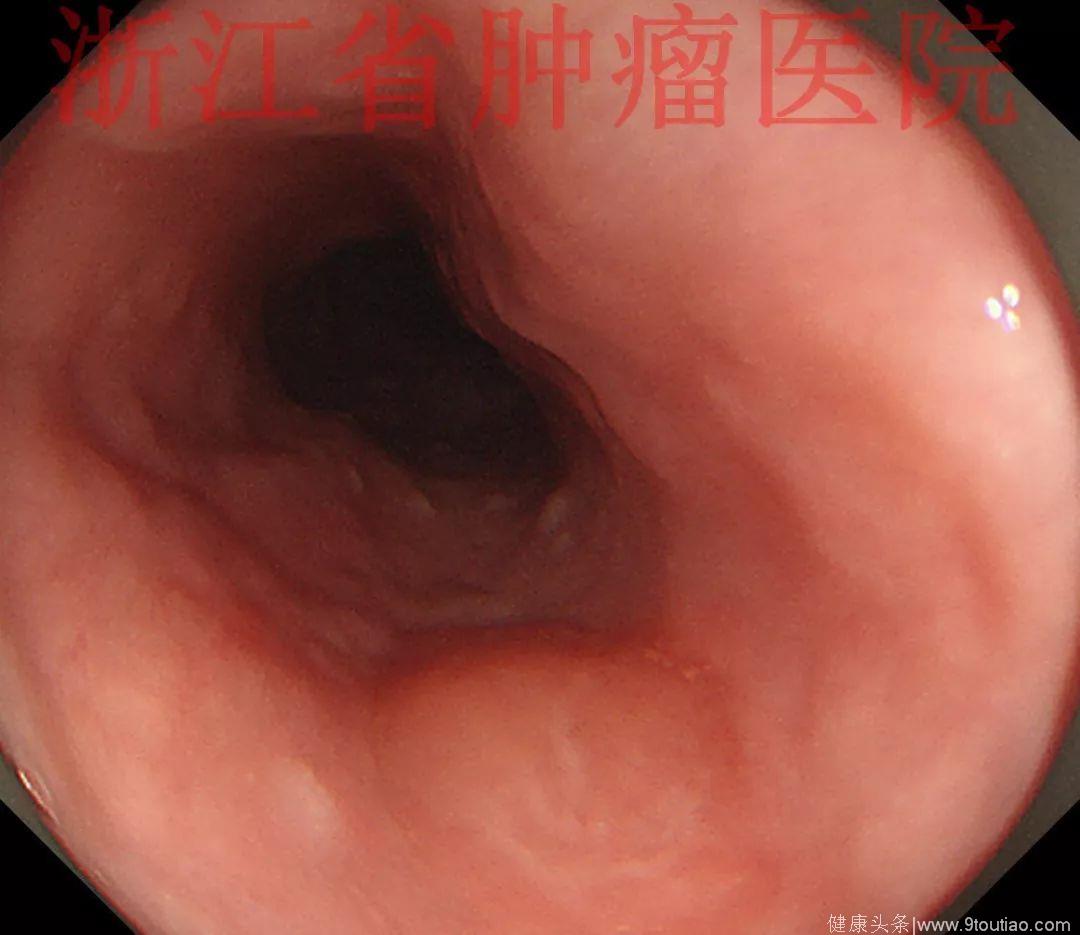
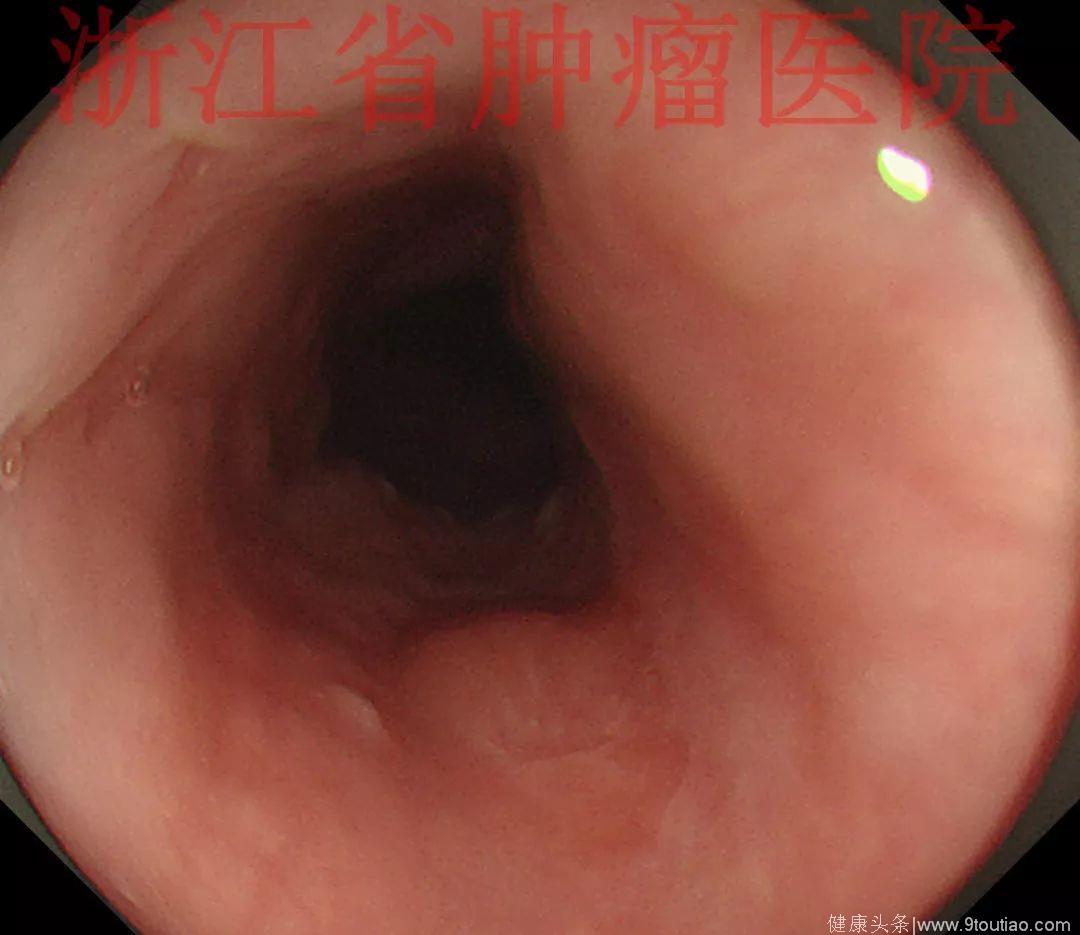
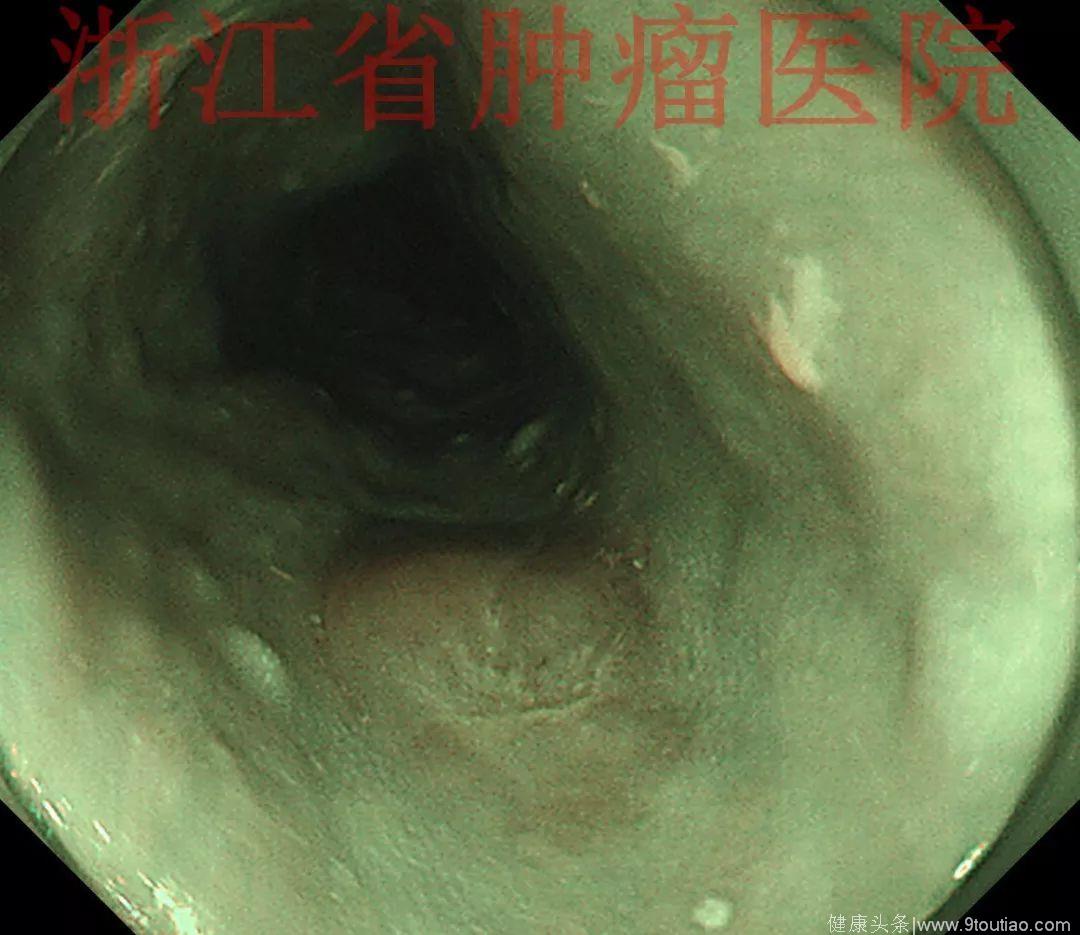
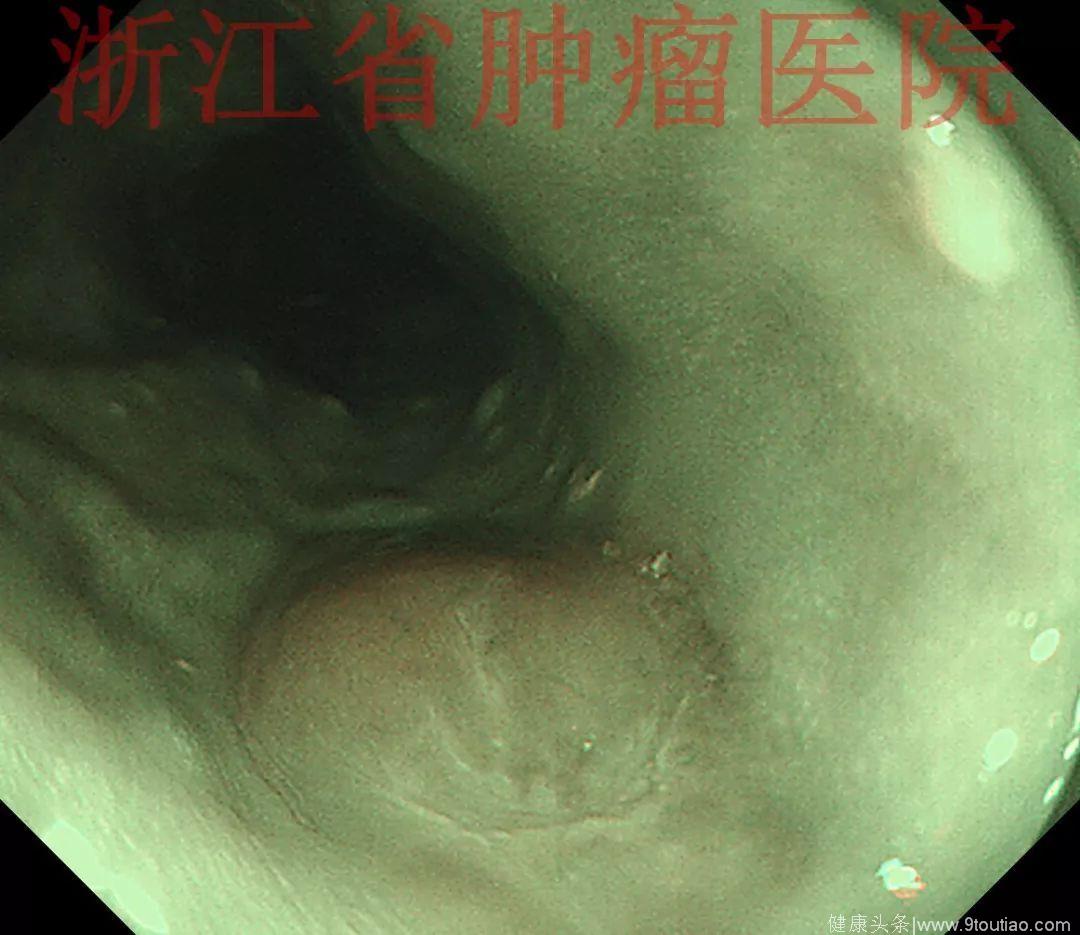
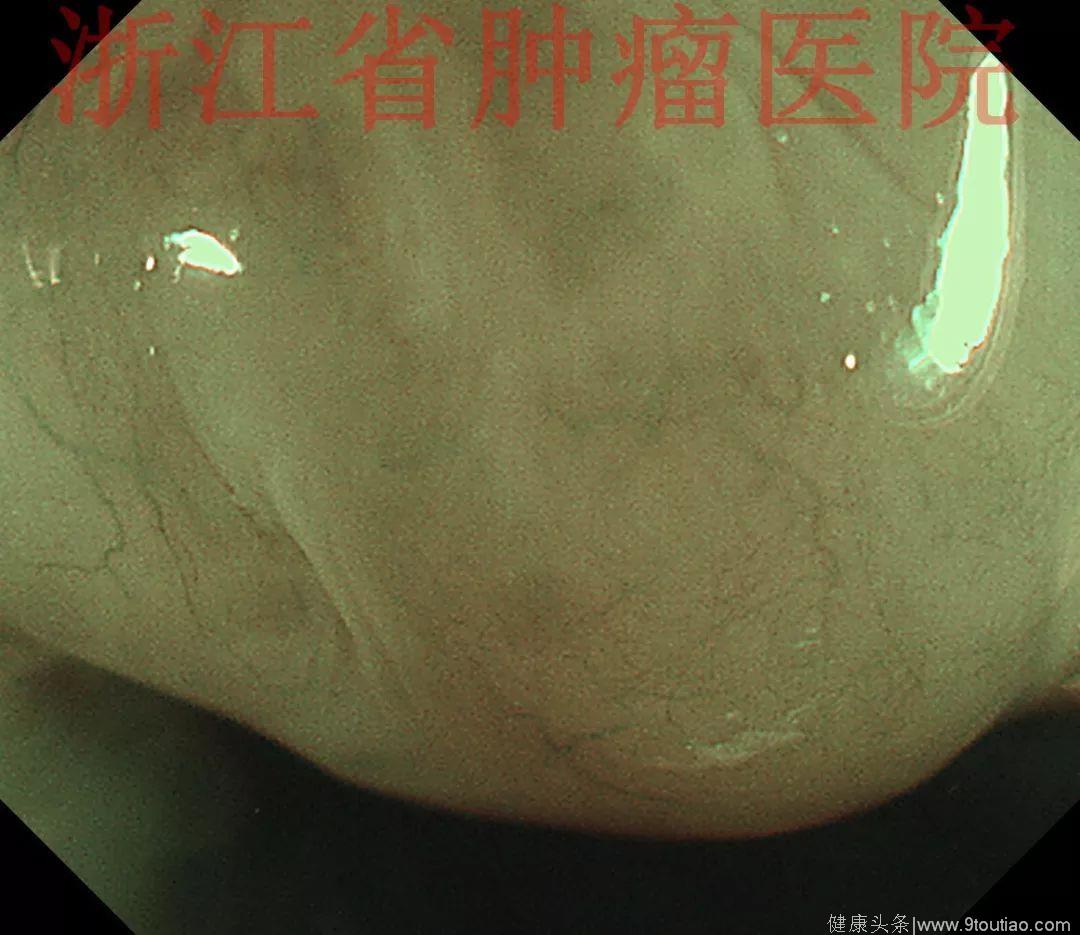
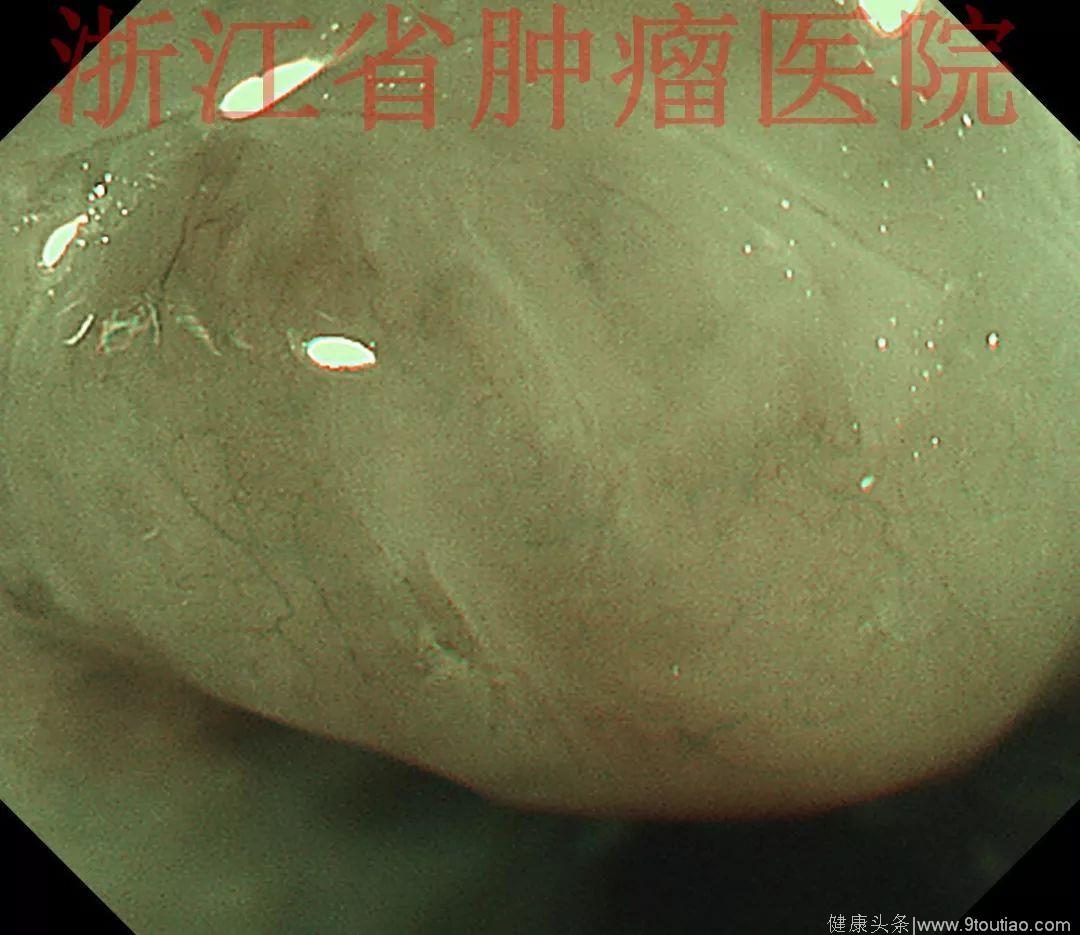
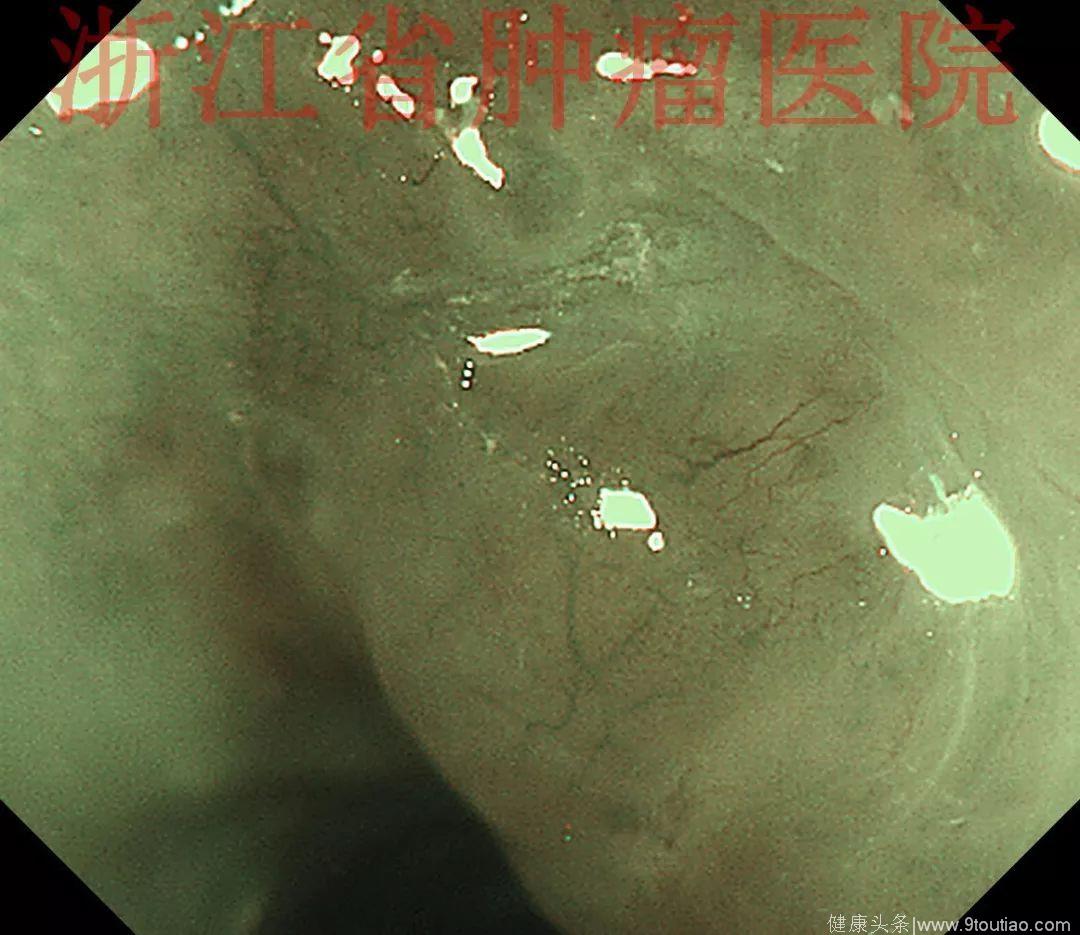
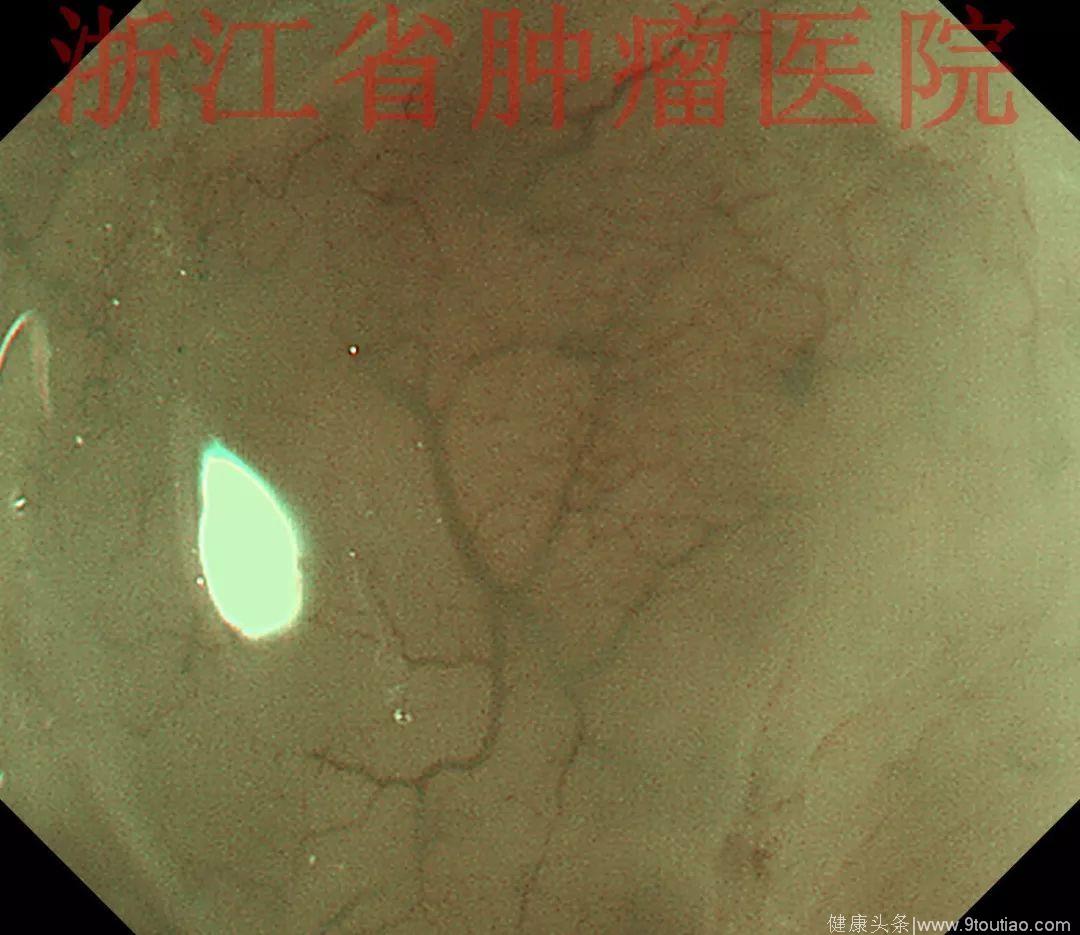
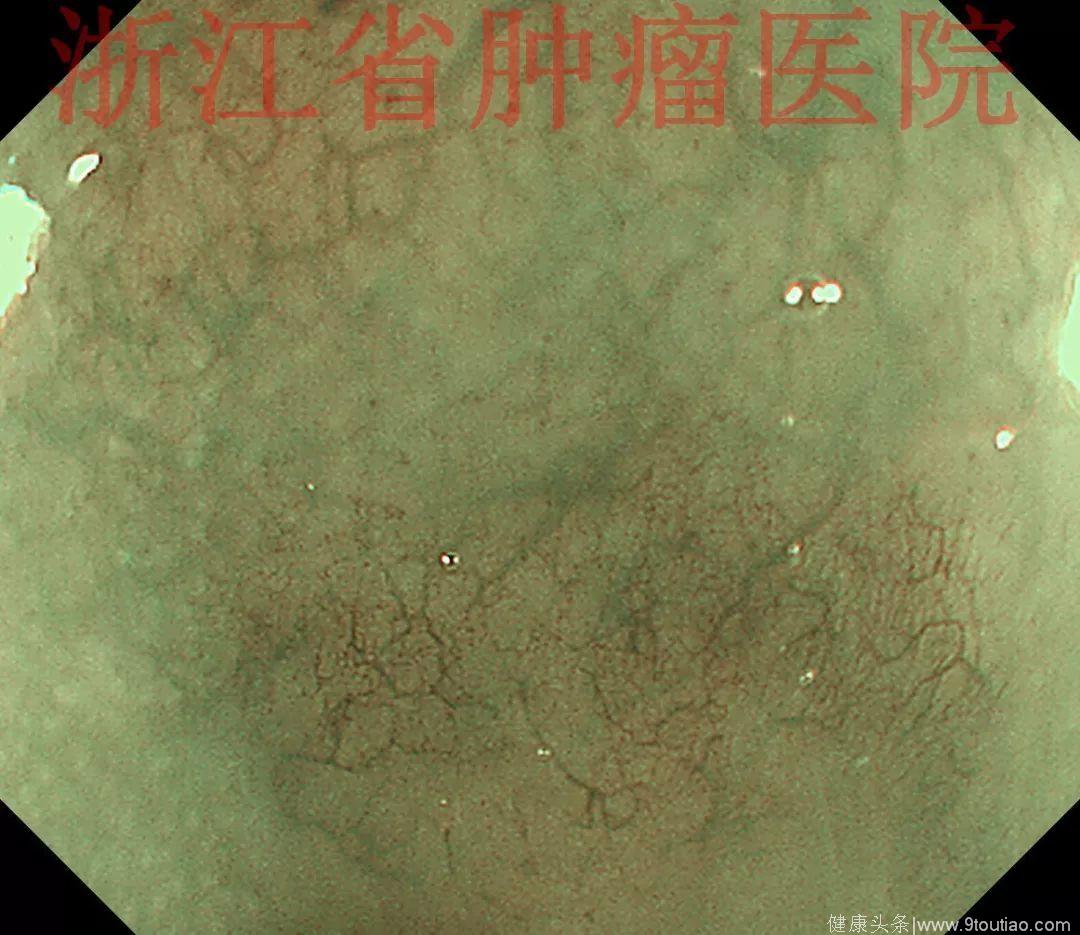
(点击查看大图)
2015-11-30腹部CT示:胃癌术后复查:
1.胃区域呈术后改变,局部未见明显实质性占位灶;
2.肝脏未见明显占位灶,后腹膜小淋巴结;
3.盆腔CT未见明显实质性占位灶。
2015.12.1 肿瘤指标全套:细胞角蛋白19(CYF211) 4.66 ng/ml↑,其余均正常。
经MDT讨论:患者贲门癌术后,食管转移,外科无法参与,放疗对于粘液腺癌不敏感,化疗对于仅此一处转移灶也缺乏相应经验,可先尝试内镜治疗,待治疗后病理再制定下一步意见。
行ESD治疗。行食管病变粘膜下注射,发现粘膜下层与肌层没有黏连,完整切除病变,经过顺利。
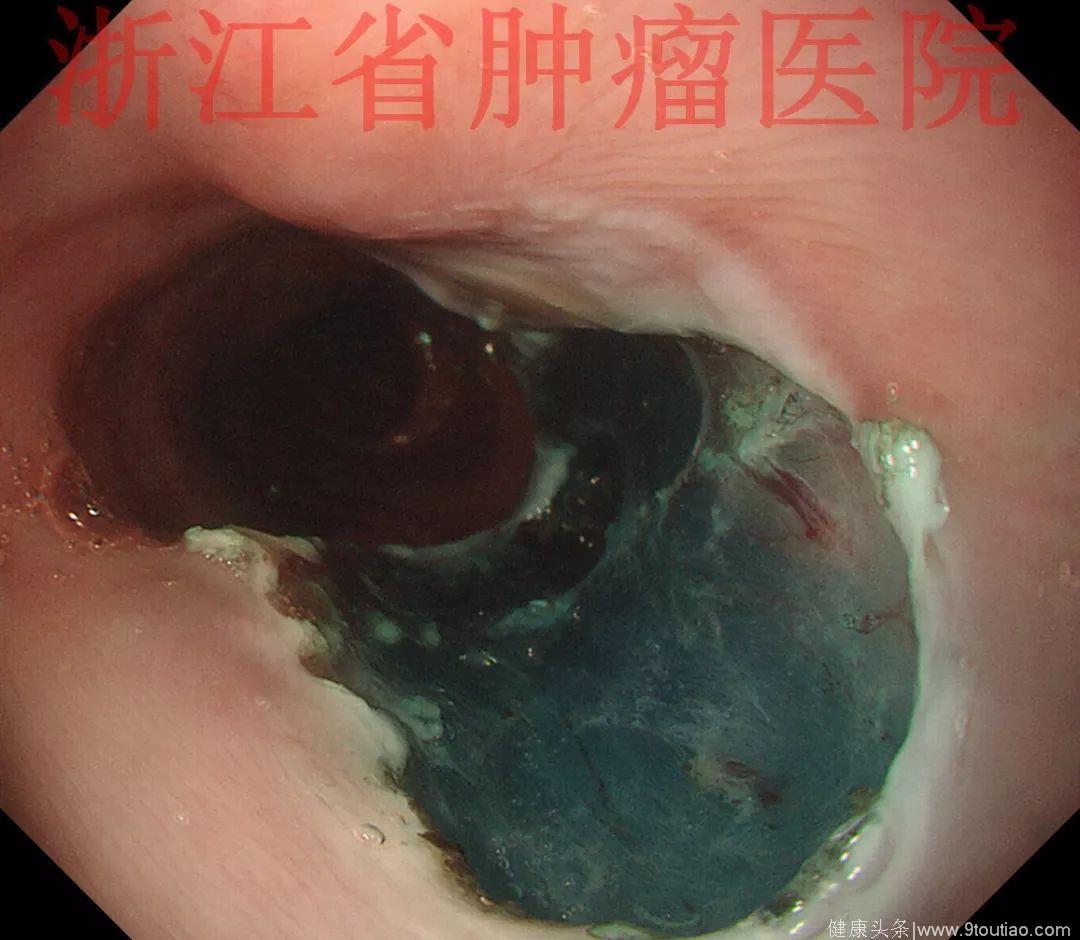
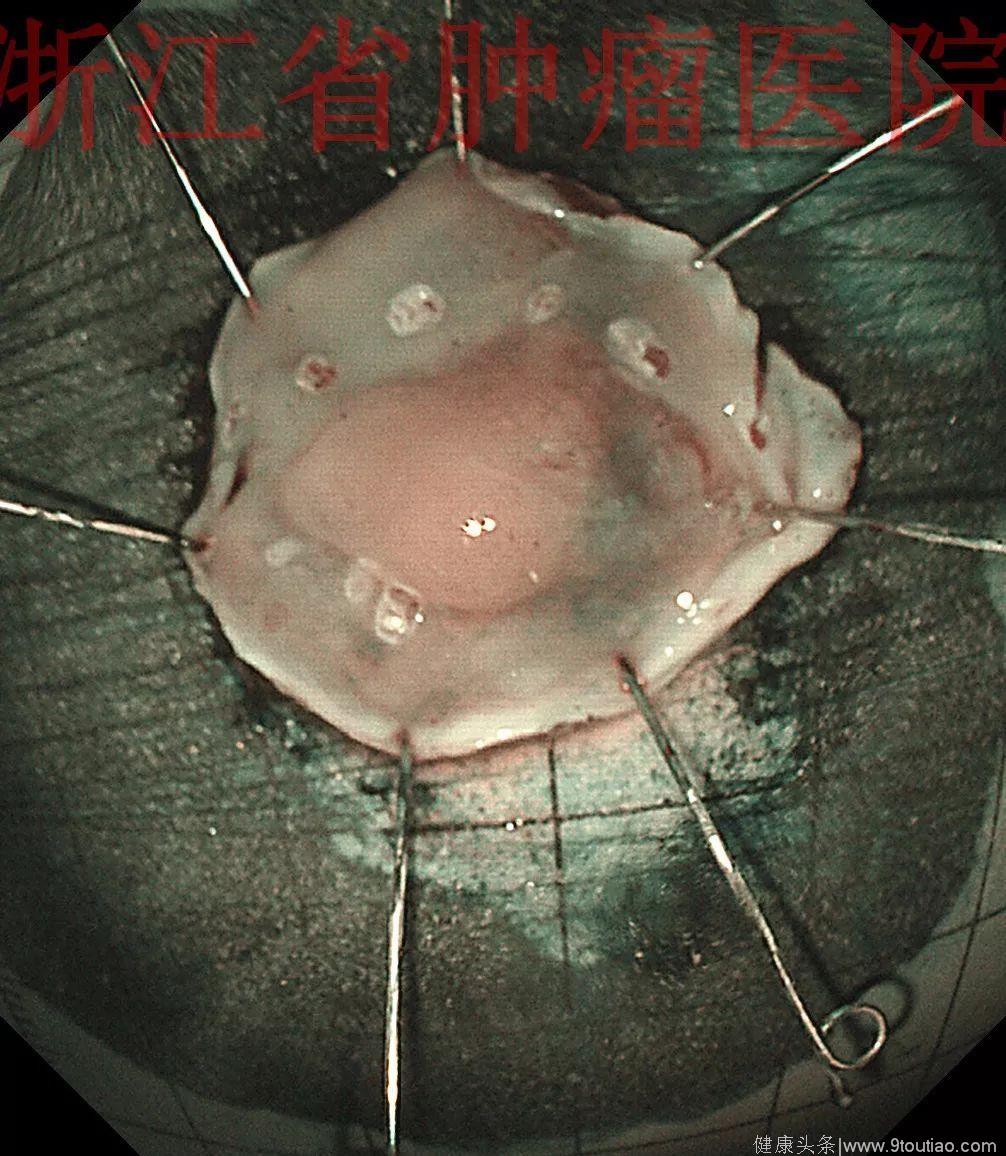
(点击查看大图)
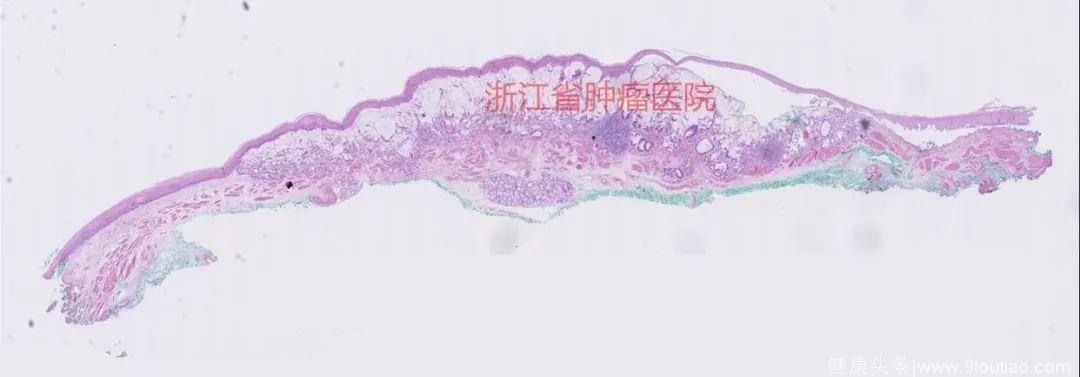
10倍放大
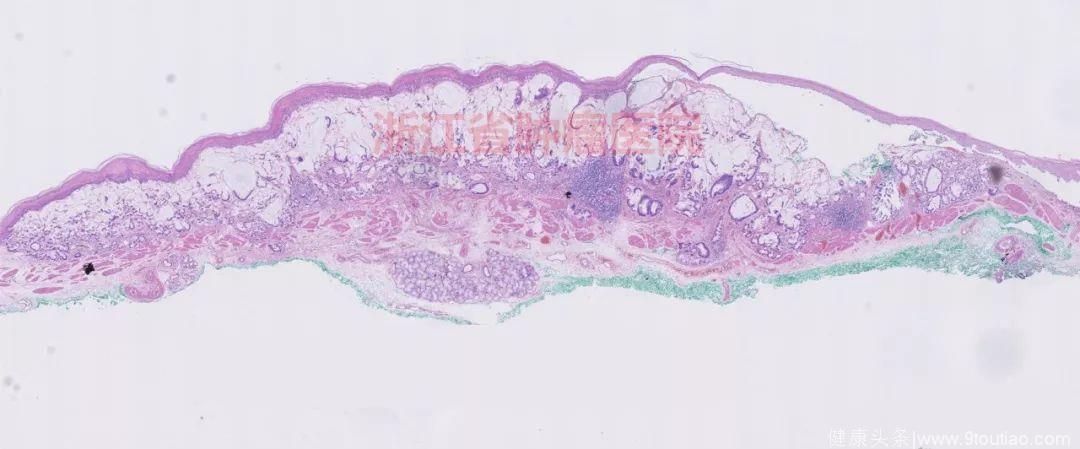
20倍放大
40倍放大

100倍放大

200倍放大
(点击查看大图)
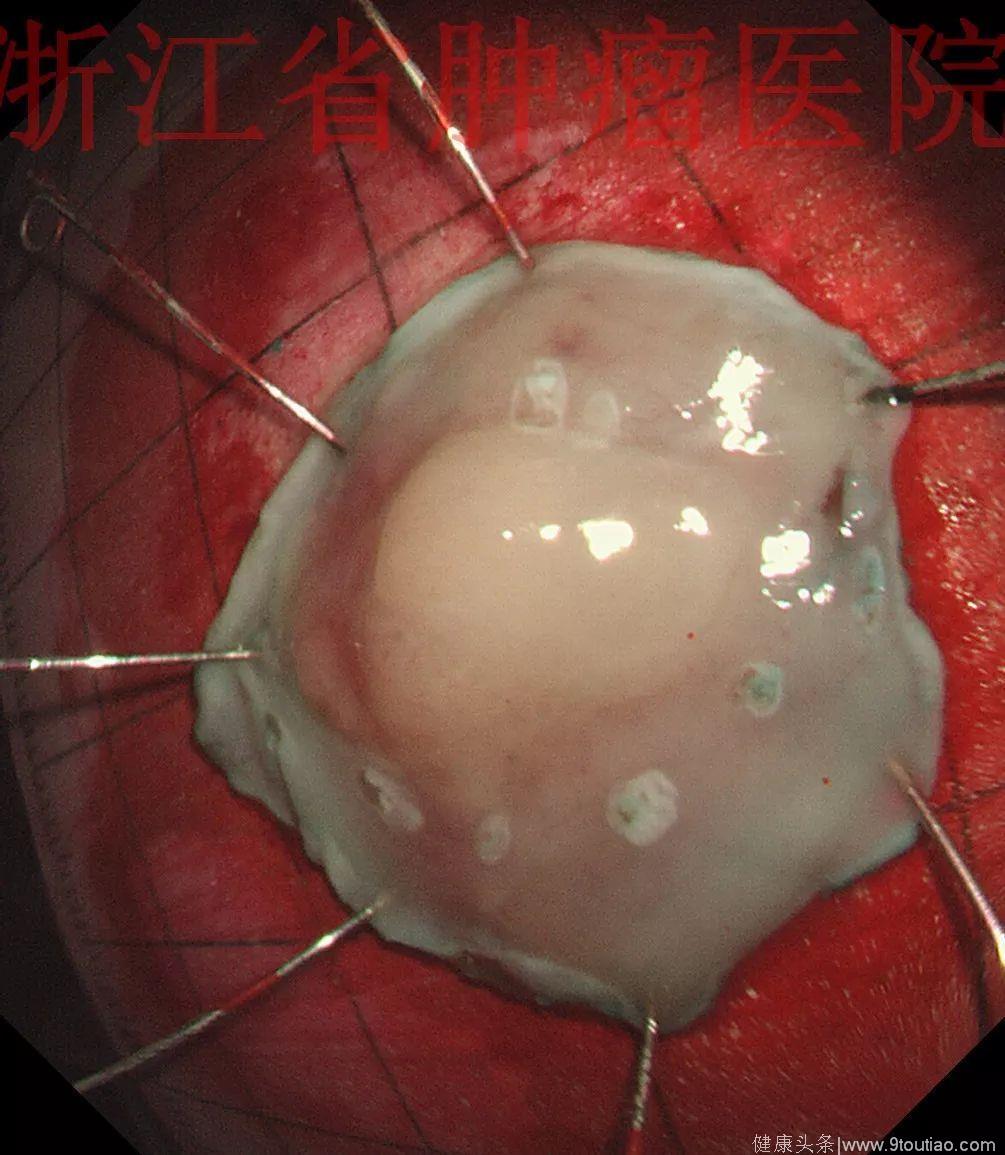
ESD病理:食管ESD标本:(食管)低分化(黏液)腺癌(瘤体大小1.4×0.8×0.2 cm),浸润至粘膜下层约250 um。
备注:周切缘及基底切缘均阴性。
食管病变完整切除,建议其定期复查。
2016年12月年复查,进食梗噎感,有吞咽疼痛较2015年好转;
胃镜检查:食管未见明显隆起新生物。
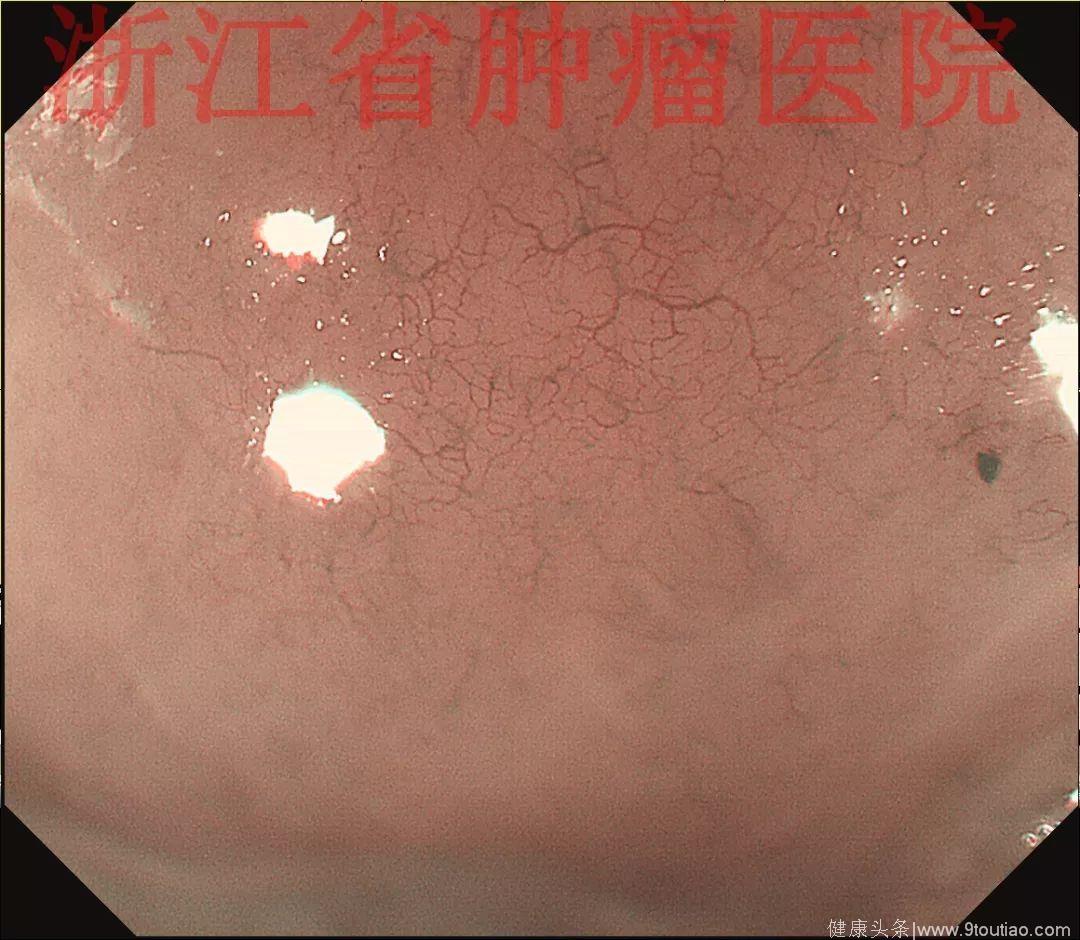
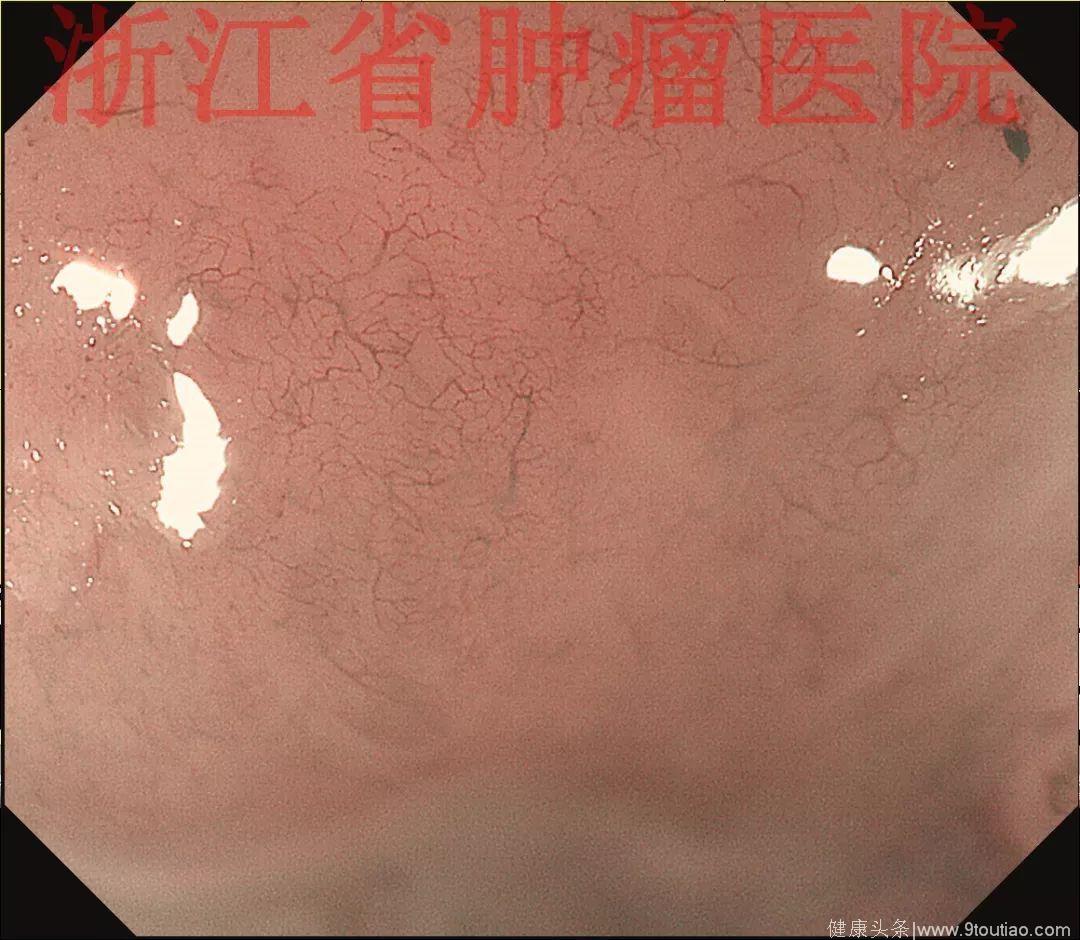
2017年12月复查胃镜:食管距门齿23~27 cm见五个跳跃状黏膜增生隆起,大小约0.3~0.5 cm;
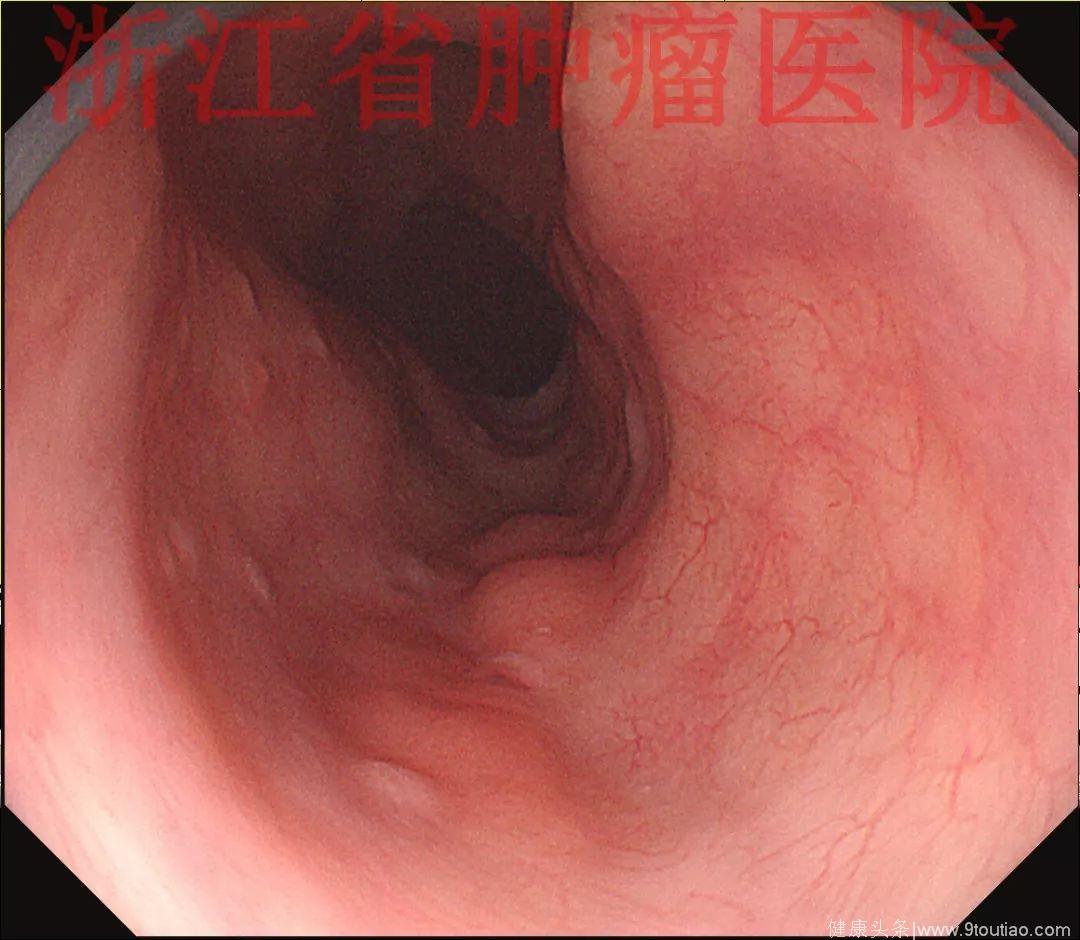

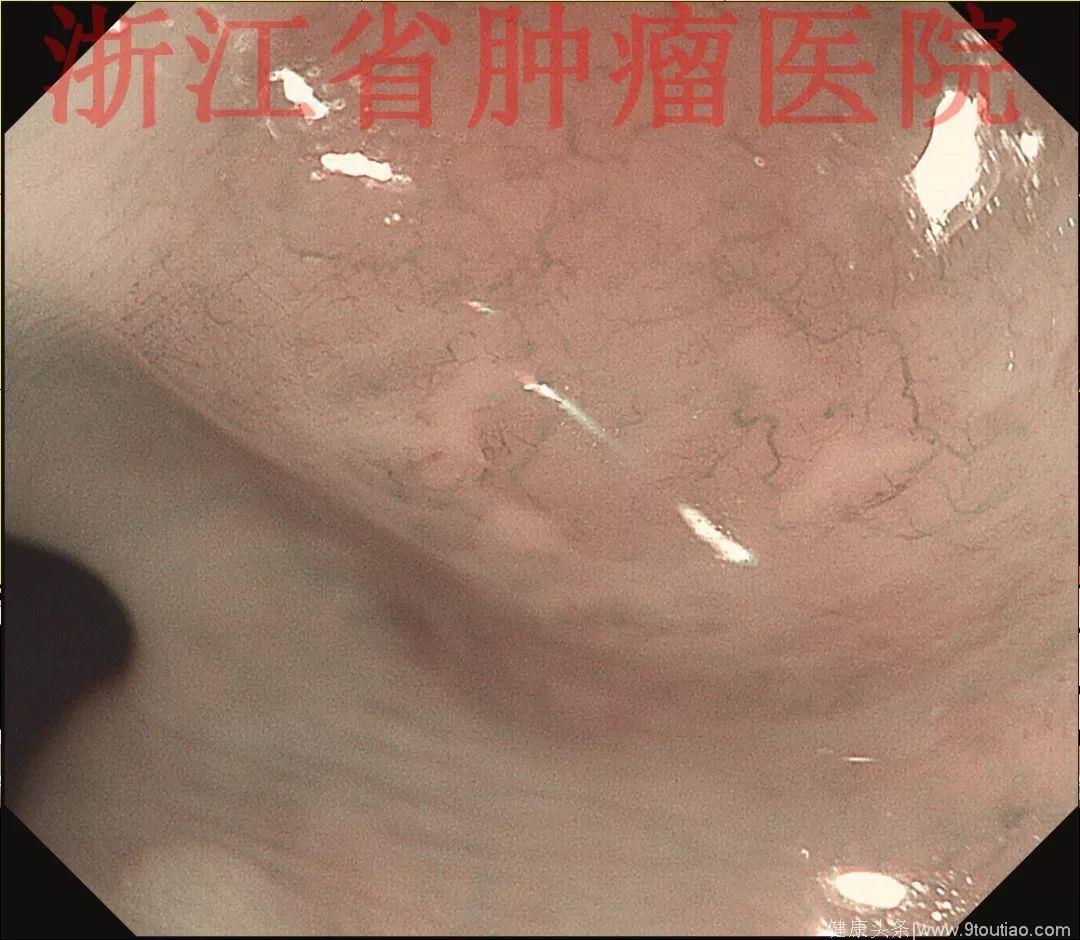
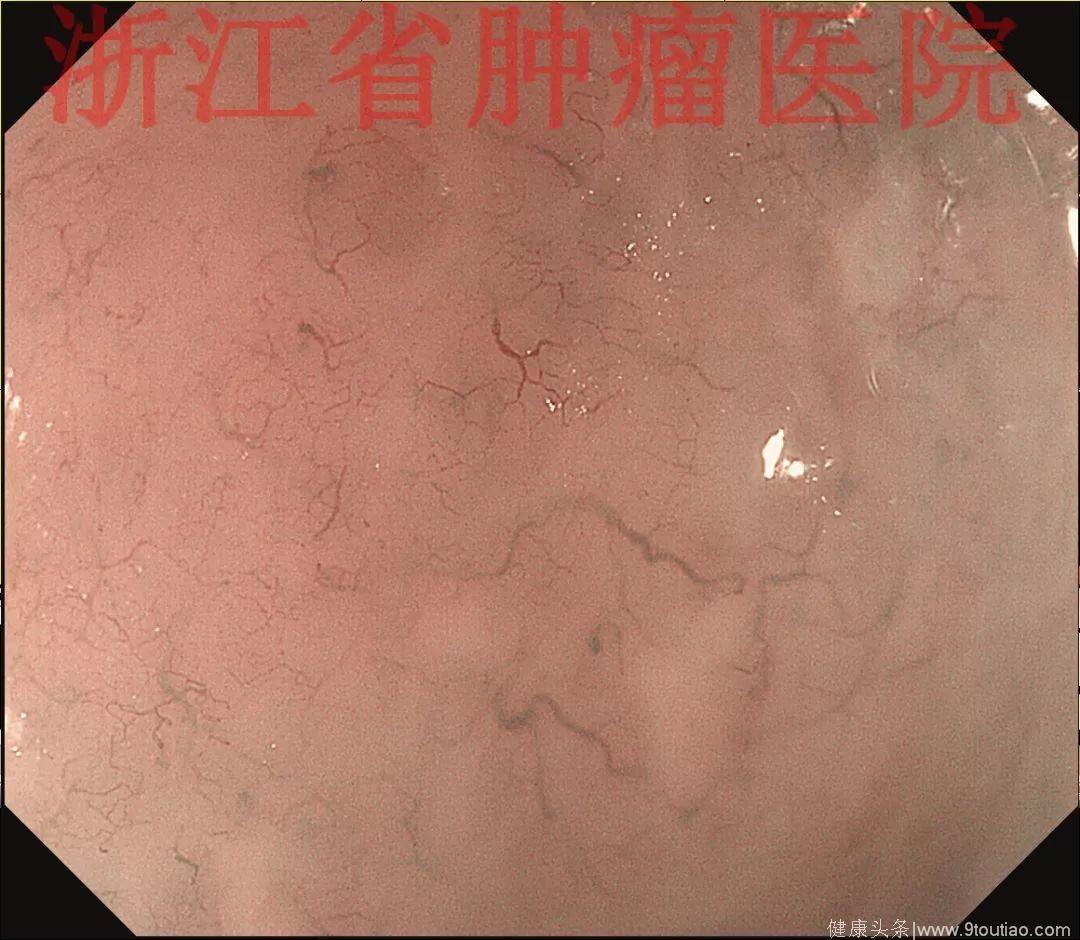
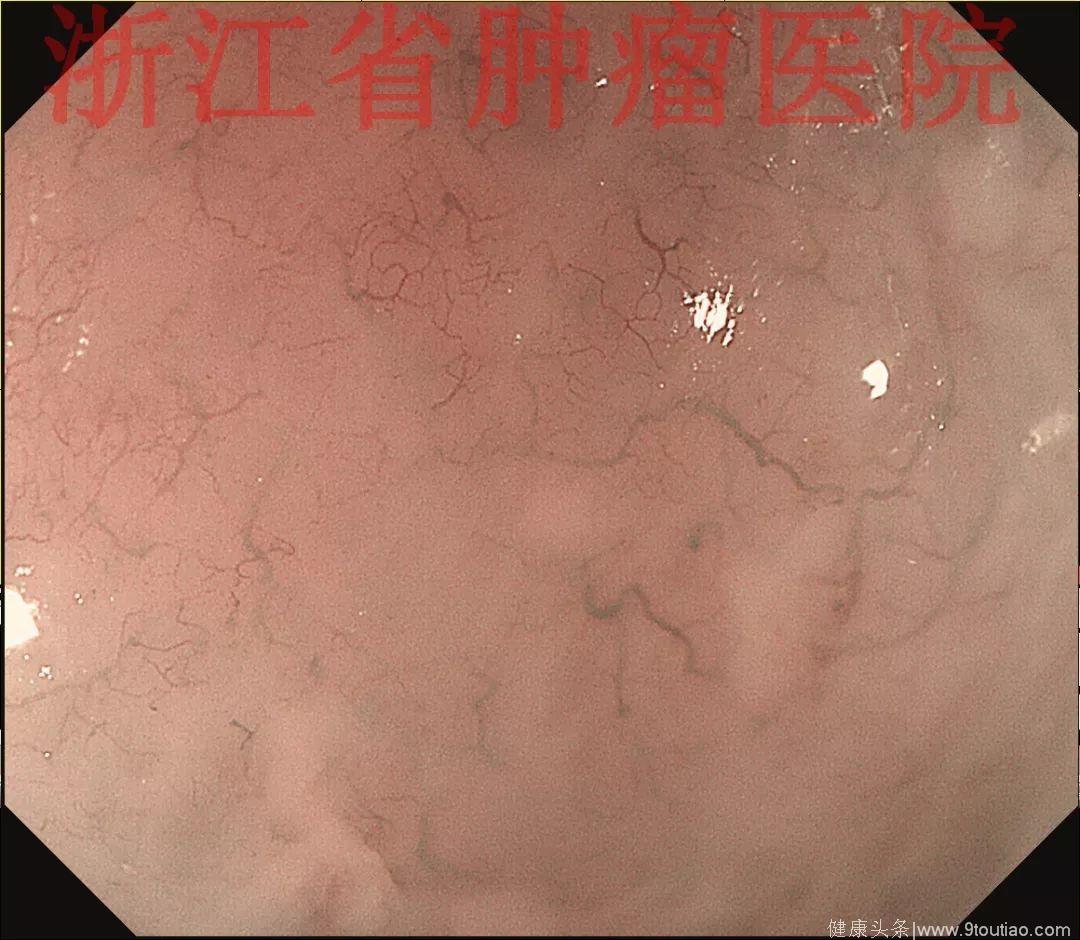

(点击查看大图)
NBI+ME观察表面见有丰富的微血管增生,NBI+ME观察表面黏膜尚光滑完整,可见丰富的黏膜下微血管增生。
2017.12.1胸腹部CT:右上肺小片状影,建议复查随访。胃癌术后改变,上腹部未见明显占位灶。
2017.12.12 PET-CT:
1、贲门癌术后,食管中上段局部管壁略增厚伴FDG代谢增高,食管癌ESD治疗后改变考虑,请结合镜检;
2、右肺上叶磨玻璃影,未见明显FDG代谢增高,倾向良性,建议随访;
3、纵隔、右肺门多发淋巴结显示,FDG代谢轻度增高,炎性增生性淋巴结考虑。右髂血管旁细小淋巴结伴FDG代谢增高,倾向炎性淋巴结,建议随访;
4、腹腔多处肠管FDG代谢增高,肠道炎症考虑,请必要时结合肠镜;
5、腹膜后腹主动脉旁多发小淋巴结显示,未见明显FDG代谢增高,淋巴结反应性增生考虑;
6、脊柱退行性变。
继续ESD治疗


(点击查看大图)
治疗ESD标本见长约4 cm的标本上见有5个跳跃状的小结节隆起,表面的粘膜尚光滑完整。
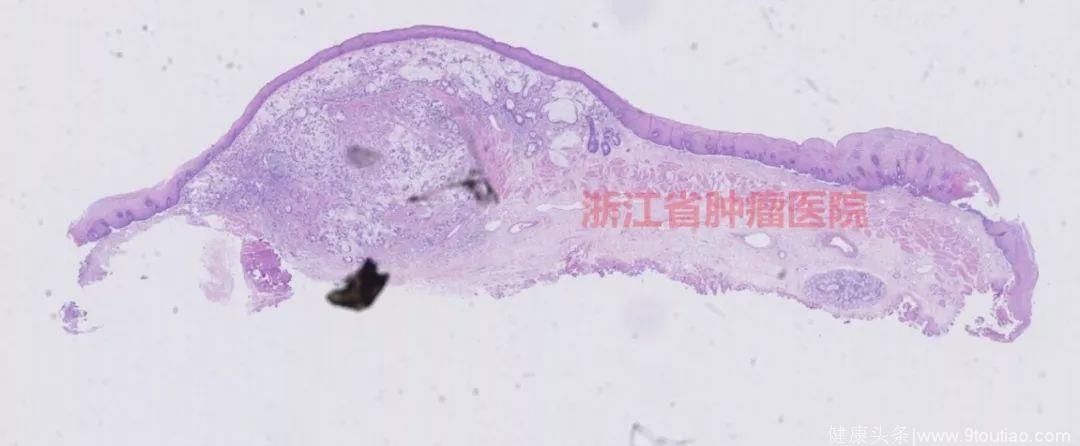
20倍放大

病变表面鳞状上皮结构基本正常,未见明显的异型增生,但是粘膜固有层以下至粘膜下层之间结构紊乱,见有异型腺体,伴有大量的粘液组织。
40倍放大
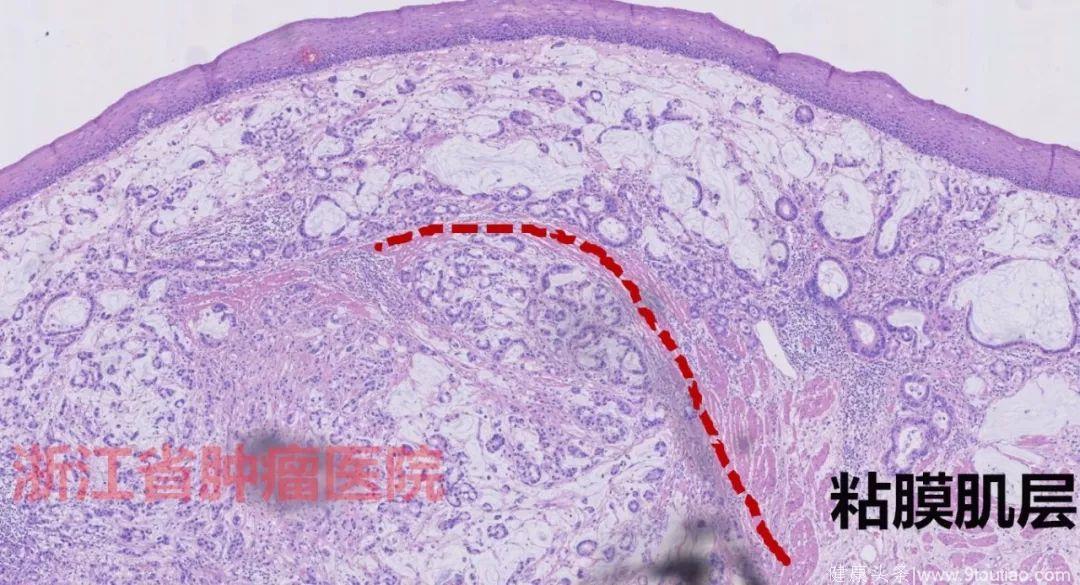
见粘膜肌层结构破坏,局部消失,病变连贯粘膜层与粘膜下层。
100倍放大
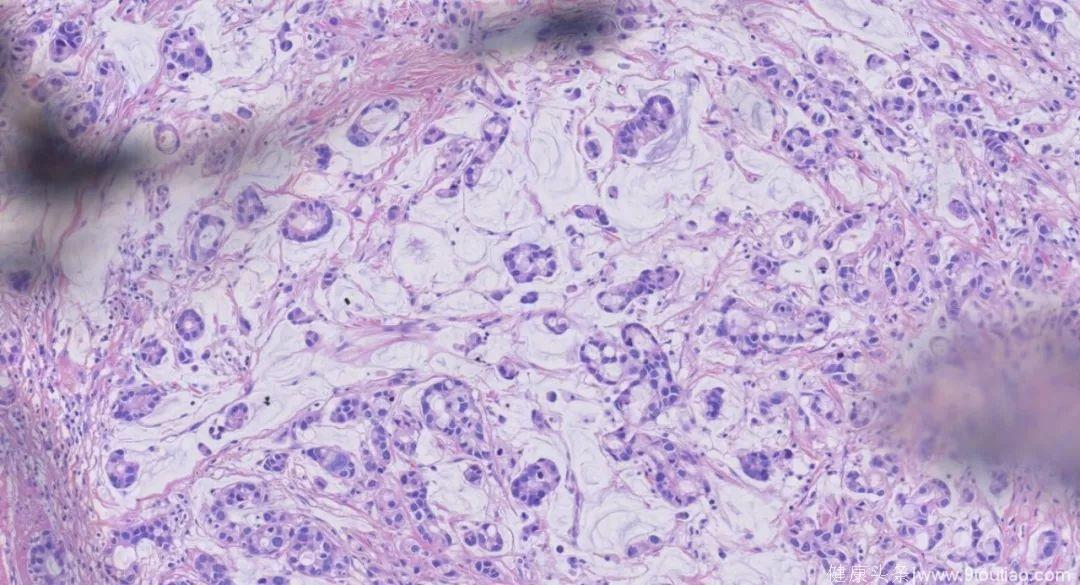
200倍放大
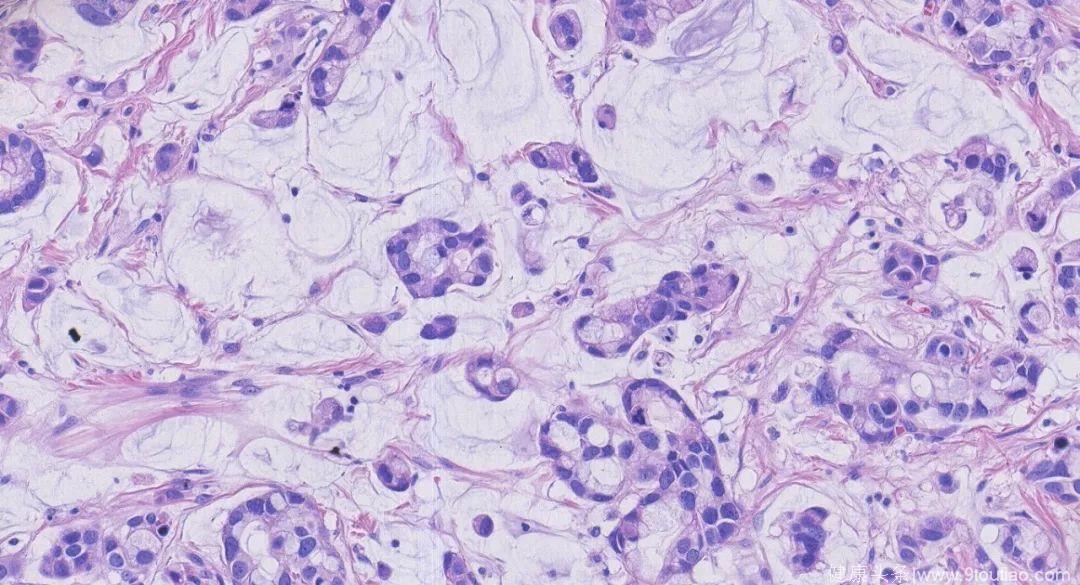
ESD术后病理:(食管)中-低分化粘液腺癌,位于粘膜固有层至粘膜下层(肿瘤最深处距粘膜肌约560 um)。
备注:基底切缘及周切缘阴性。
术后继续讨论:贲门癌术后化疗后,食管再次发现转移性病变,病变较局限,行内镜ESD完整切除病变,尚未发现其他转移性病变。目前继续要求患者定期复查。
期待大家更好的见解和分析,谢谢。