【并发症】糖尿病肾病严重要人命,糖友该如何科学预防

糖尿病肾病是糖尿病病人最重要的合并症之一。我国的发病率亦呈上升趋势,目前已成为终末期肾脏病的第二位原因,仅次于各种肾小球肾炎。由于其存在复杂的代谢紊乱,一旦发展到终末期肾脏病,往往比其他肾脏疾病的治疗更加棘手,因此及时防治对于延缓糖尿病肾病的意义重大。
糖尿病肾病是糖尿病全身微血管病性合并症之一,因此发生糖尿病肾病时也往往同时合并其他器官或系统的微血管病如糖尿病视网膜病变和外周神经病变。1型糖尿病病人发生糖尿病肾病多在起病10~15年左右,而2型糖尿病病人发生糖尿病肾病的时间则短,与年龄大、同时合并较多其他基础疾病有关。

根据糖尿病肾病的病程和病理生理演变过程,Mogensen曾建议把糖尿病肾病分为以下五期:
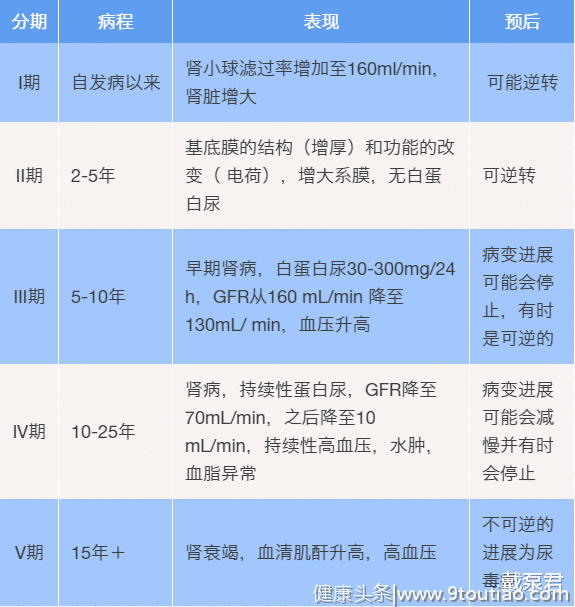
一般而言,糖尿病肾病早期的症状并不明显,只有当糖尿病肾病发展到一定程度,才会出现有蛋白尿的现象。对于糖尿病肾病的判断,如果糖友知道自己长期血糖控制不佳或是病程较长时,出现以下表现就要留心有糖尿病肾病的可能:
1、尿量增多,易疲倦。
2、蛋白尿、泡沫尿。这是糖尿病肾病早期比较容易观察到的一个症状,主要表现为运动后尿白蛋白增多,而通过休息,排尿情况又会恢复症状。
3、水肿。肾功能异常时,就无法及时清除体内多余的水分,就会出现足部、眼部水肿,随着肾功能的进一步降低,会发展为持续性水肿乃至全身性水肿。
4、尿量改变。当肾脏滤过功能下降,部分患者会出现尿量减少的情况。
糖尿病肾病病因和发病机制不清。目前认为系多因素参与,在一定的遗传背景以及部分危险因素的共同作用下致病。
遗传因素
肾脏血流动力学异常
高血糖造成的代谢异常
高血压
血管活性物质代谢异常
控制血糖
控制血压
控制血脂
控制蛋白质摄入
补充促红细胞生成素
定期检查
男性发生糖尿病肾病的比例较女性为高;来自美国的研究发现在相同的生活环境下,非洲及墨西哥裔较白人易发生糖尿病肾病;同一种族中,某些家族易患糖尿病肾病,凡此种种均提示遗传因素存在。1型糖尿病中40%~50%发生微量白蛋白尿,2型糖尿病在观察期间也仅有20%~30%发生糖尿病肾病,均提示遗传因素可能起重要作用。
糖尿病肾病早期就可观察到肾脏血流动力学异常,表现为肾小球高灌注和高滤过,肾血流量和肾小球滤过率(GFR)升高,且增加蛋白摄入后升高的程度更显著。
血糖过高主要通过肾脏血流动力学改变以及代谢异常引致肾脏损害,其中代谢异常导致肾脏损害的机制主要包括:①肾组织局部糖代谢紊乱,可通过非酶糖基化形成糖基化终末代谢产物(AGES);②多元醇通路的激活;③二酰基甘油-蛋白激酶c途径的激活;④已糖胺通路代谢异常。上述代谢异常除参与早期高滤过,更为重要的是促进肾小球基底膜(GBM)增厚和细胞外基质蓄积。
几乎任何糖尿病肾病均伴有高血压,在1型糖尿病肾病高血压与微量白蛋白尿平行发生,而在2型中则常在糖尿病肾病发生前出现。血压控制情况与糖尿病肾病发展密切相关。
糖尿病肾病的发生发展过程中可有多种血管活性物质的代谢异常。其中包括RAS,内皮素、前列腺素族和生长因子等代谢异常。
如何预防美国糖尿病控制与并发症试验(DCCT)和英国前瞻性糖尿病研究(UKPDS)显示:无论是 2 型糖尿病还是 1 型糖尿病病人,良好的血糖控制可以减少糖尿病微血管并发症的发生与发展,使 1 型糖尿病肾病的发生率减少一半,使 2 型糖尿病肾病的发生率降低 1/3,显著减少微量白蛋白尿。
理想的血糖控制目标值是:
空腹血糖低于 6.1 mmol/L,餐后 2 小时血糖低于 8.0 mmol/L,糖化血红蛋白低于 6.5%。
有效地控制血压可以减慢肾小球滤过率下降,减少尿蛋白。故糖尿病肾病出现高血压,应积极控制血压。
血压控制的靶目标:
不伴蛋白尿者BP<130/85mmHg;伴蛋白尿者BP<125/75mmHg。
高血脂可加重肾损害。降脂药首选他汀类对肾脏有保护作用。
降脂目标值:
总胆固醇<4.5mmol/L、
甘油三酯<1.5mmol/L、
低密度脂蛋白胆固醇<2.5mmol/L、
高密度脂蛋白胆固醇>1.1mmol/L。
蛋白质摄入过量会使血液中蛋白质的代谢产物(如肌酐、尿素氮等)增高,增加病人肾脏的负担,故糖尿病肾病患者应当低蛋白饮食,且以优质动物蛋白(如蛋类、乳类、瘦肉、鱼肉等)为主(占 2/3),以保证必需氨基酸的供给。
肾脏不仅是一个排泄器官,同时还是一个重要的内分泌器官,可以分泌包括促红细胞生成素在内的多种激素。当糖尿病肾病患者进展到肾功能不全阶段时,可有不同程度的贫血,此时可给患者皮下注射促红细胞生成素,同时补充铁剂和叶酸。
要想预防或早期治疗糖尿病肾脏病变,一定要定期检查,发现异常及时就医。糖尿病患者一旦确诊,每年都要进行筛查,检查项目如下:
(1) 病程大于5年的1型糖尿病以及所有初诊的2型糖尿病患者要每年一次筛查尿白蛋白/肌酐比值(UCAR)。
(2) 所有成年糖尿病患者不管UCAR如何,每年需要至少检查一次血清肌酐,并用血肌酐估算GFR(肾小球滤过率)。
(3) 如发现UCAR异常,需要在3-6个月内再重复检查2次,如果3次中UCAR有2次升高,排除其他干扰因素,便可做出诊断。