治愈糖尿病的新希望:人工胰腺离我们还有多远?
众所周知,目前我们尚缺乏根治糖尿病的有效手段,很多患者在病情进展到一定程度后,需通过医疗措施完全或部分替代胰腺的血糖调节功能。可实现血糖精准控制的人工胰腺,无疑为这些患者带来了新希望。从最初的理论探讨、设备研发到近期的临床试验,人工胰腺离我们的临床实践越来越近。5月11日,在2019北大糖尿病论坛“2型糖尿病的精准治疗展望(二)”专场上,北京理工大学自动化学院史大威教授回顾了人工胰腺的发展历程,介绍了其工作的基本原理,并概述了近年来其临床研究的主要成果,让参会者对于人工胰腺有了更全面的认识和理解。
人工胰腺发展历程与基本原理
人类对通过实时胰岛素注射实现人体血糖控制的梦想由来已久,精准医学技术与反馈控制理论则为改善糖尿病患者的血糖控制水平提供了新的有效手段。回顾人工胰腺的发展历程可见,葡萄糖监控、人工智能控制算法和胰岛素输注技术不断完善和改进(图1)。目前,针对1型、部分2型及特殊类型糖尿病患者的人工胰腺闭环给药系统成为发展的方向。这类系统主要由连续葡萄糖监控传感器、胰岛素泵和控制器组成,是一种可移动的精准血糖控制系统。其基本原理是,动态葡萄糖监控传感器感知血糖变化后,可通过蓝牙传递葡萄糖检测数据,然后由控制器中的人工智能算法计算胰岛素剂量,然后由胰岛素泵为人体注射胰岛素(图2)。当然,该系统控制器的设计需要克服低血糖风险、饮食与运动带来的随机干扰、人体生理节律等多项挑战。
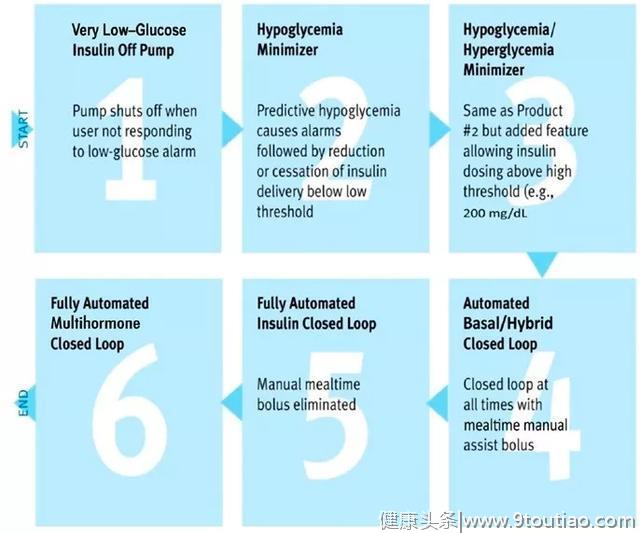
图1. 人工胰腺的发展历程
(图片来自Diabetes Care. 2015; 38: 1036-1043.)
图2. 人工胰腺的基本原理
人工胰腺临床研究进展
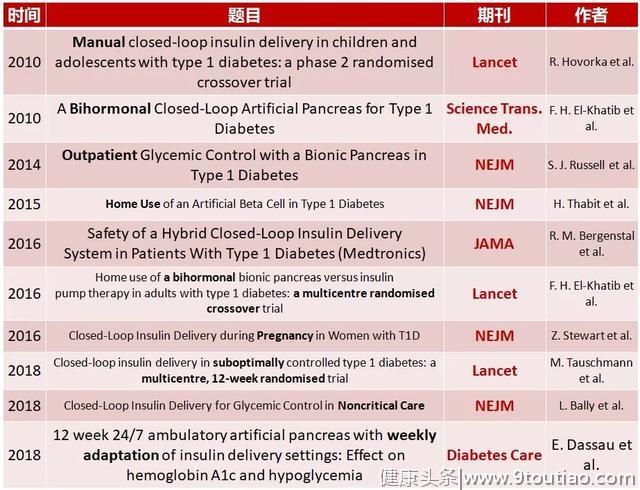
2010年,R. Hovorka等人探讨了闭环胰岛素注射对年轻人群夜间血糖控制的价值,结果发现,闭环系统有助于降低1型糖尿病儿童及青少年夜间低血糖的发生风险。同年,F. H. El-Khatib等人研究证实了双激素(胰岛素和胰高糖素)人工胰腺算法安全控糖的可行性。
2014年,S. J. Russell等人进一步研究发现,与普通胰岛素泵相比,可穿戴、自动化、双激素(胰岛素和胰高糖素)仿生人工胰腺在多日门诊治疗条件下可改善1型糖尿病成人及青少年的平均血糖水平,并降低低血糖的发作频率。
2015年,S. K. Garg等人验证了家用环境下混合闭环胰岛素注射在未成年人及成年人中的安全性和有效性。
2016年,Z. Stewart等人验证了闭环胰岛素注射用于1型糖尿病女性患者孕期血糖控制的安全性。
2018年,F. J. Doyle III等人开展的为期12周的门诊试验发现,具有自适应能力的人工胰腺系统可显著降低1型糖尿病患者的HbA1c并减少低血糖,验证了其在长期门诊治疗中的有效性;M. Tauschmann等人发表在《柳叶刀》上的一项为期12周的多中心随机试验发现,与传统传感器增强胰岛素泵相比,混合闭环胰岛素输注系统可改善1型糖尿病患者的血糖控制,并降低低血糖风险。同年,L. Bally等人研究发现,对于非危重的2型糖尿病住院患者,与传统的皮下胰岛素治疗相比,自动化闭环胰岛素输注系统可实现更好的血糖控制,且不增加低血糖发生风险。
表1. 临床试验回顾
目前,包括NIH在内的很多机构都在加大对人工胰腺的相关临床研究和探索。相信,随着这些研究的陆续开展和不断深入,人工胰腺将会离我们的临床实践越来越近。