身高不够,补钙来凑?除了补钙还有啥?
*本文所涉及专业部分,仅供医学专业人士阅读参考

个矮,不仅仅是缺钙和营养不良。
前段时间有个朋友问:“我家侄子比同龄孩子矮半头,这不春天了吗,正是长个的时候,给他补点钙应该会有效果吧?”
我说:“还是带孩子来评估一下吧,看需不需要查甲功等相关检查。”朋友半天才回复了一个:“好吧。”
今天又有个朋友跟我吐槽,因为身高不理想,相亲屡屡碰壁,回想当年,很后悔没有多吃点肉蛋奶,要是好好吃饭,营养好了,没准还能蹿一蹿呢。
那么,矮小,真的只跟缺钙或者营养不足有关吗?下面我们一起来了解长个的那些事。
孩子身高增长特点
儿童有两个生长高峰,即婴儿期及青春期。

出生时大多宝宝身长为50cm,第一年生长速度最快,其中前3月生长的长度等于后9个月生长的长度,1岁时身长约75cm。
第二年身长增长速度减慢,约10cm左右,即两岁时身长约85cm,2岁后每年身长增长5~7cm。低于此范围则生长速率偏慢。
多矮才算是身材矮小?
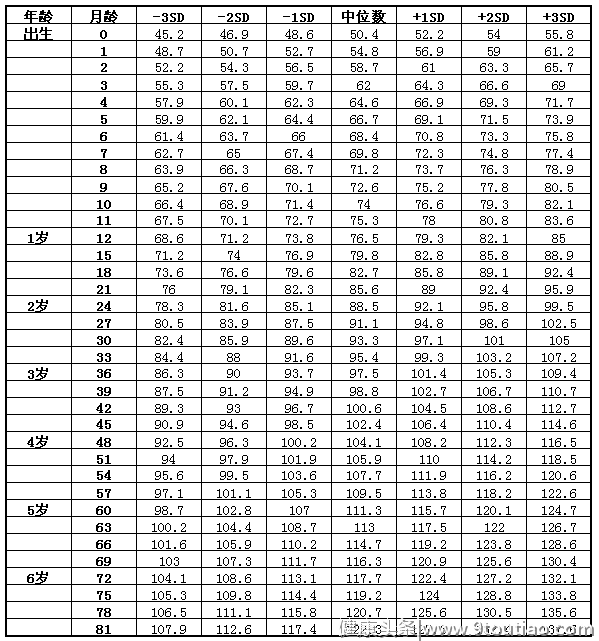
身材矮小是指与同地区同年龄同性别正常儿童相比较,身高低于正常身高的2SD(标准差)以上,或者低于正常儿童生长曲线的第3百分位。(参照下表)
7岁以下男童身高(长)标准值(cm)
7岁以下女童身高(长)标准值(cm)
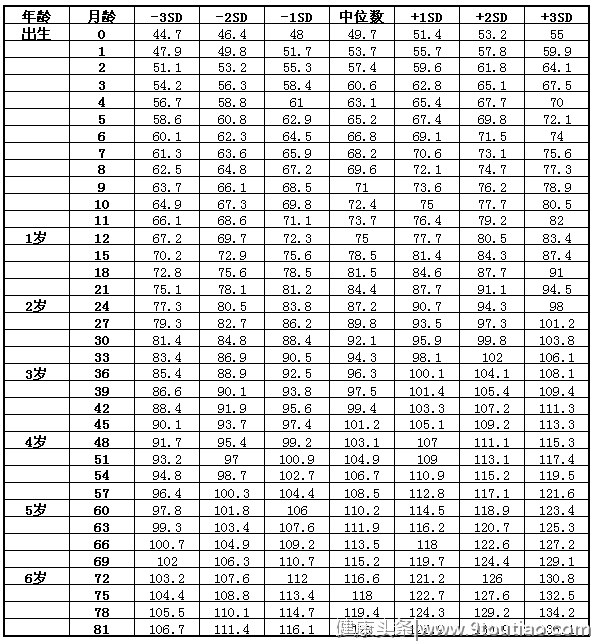
身高在“-1sd~中位数~+1sd”即在 “正常范围”;
身高在“(-2sd~-1sd)或者(+1sd~+2sd)”即 “偏矮(高)”;
身高在 “(-3sd~-2sd)或者(+2sd~+3sd)”即 “矮(高)”。
身高与哪些因素有关?
生物学因素(遗传 、内分泌 、宫内外疾病 、致畸因子及有害物质接触和营养 );
心理因素(气质 、行为 、情绪等影响进食行为和神经内分泌调节);
社会因素(食物品种 、进食习俗等)。
个矮,仅仅是缺钙和营养不良?
就像文章开头提到的,很多人觉得个矮跟缺钙有关,有的认为跟营养不良有关,其实不只这些原因会导致矮小,还需要考虑更深层次的问题。

比如生长激素缺乏症(GHD)、特发性矮小(ISS)、多垂体激素缺乏症(MPHD)、小于胎龄儿(SGA)、家族性矮小(FSS)和体质性生长延迟(CDG)、甲状腺功能减退、垂体肿瘤、贫血、慢性腹泻、慢性肾病、哮喘、软骨发育不全、先心病、遗传代谢性疾病、染色体病等等。
此外,还有精神心理障碍性矮小。
据统计,矮小病因中最常见的为生长激素缺乏症及特发性矮小。
常见疾病有哪些特点?
体质性青春期延迟:多有家族史,出生体质量和身高正常 ;婴幼儿期起即可能出现生长缓慢,生长速率接近正常低限 ;身高年龄与骨龄相符,但明显小于实际年龄 ;GH(生长激素)、IGF-1(胰岛素样生长因子-1)水平正常或 GH 部分缺乏 ;无器质性疾病 ;在延迟的青春期中生长速率正常,最终拥有正常的终身高。
家族性矮小:直系家系成员中有1名或多名不明原因矮小患者,父母身高在正常人群的第10 个百分位以下 ;患儿无慢性或遗传代谢性疾病史,出生体质量及身高正常,年生长速率在正常低限,骨龄与实际年龄大致相符,性发育及智力正常,GH、IGF-1水平正常。
生长激素缺乏症:多为原发性、匀称性身材矮小,有1个或多个临床特征,经药物(精氨酸及可乐宁)激发后,GH 峰值均 <10 μg/L,且年生长速率<5 cm。其中GH峰值<5 μg/L 为完全性生长激素缺乏症(CGHD)、5~10 μg/L 为部分性生长激素缺乏症(PGHD)。
特发性矮小:病因不明的匀称性矮小,出生体质量及身长在正常范围,表型无异常,自幼较同龄儿矮、年生长速率慢 ;GH 激发峰值≥10 μg/L ;排除内分泌及慢性器质性疾病。
原发性甲状腺功能减低症:是由于甲状腺激素分泌不足所致 。典型患儿表现为显著的生长发育落后,呈非匀称性矮小 、智能低下 、基础代谢率低 、特殊面容 、骨龄明显落后 。可检测出血TT3、TT4降低 、TSH升高。
宫内发育迟缓:通常将足月儿体重低于2.5kg者诊断为宫内发育迟缓 。
营养缺乏性生长迟缓:可发生于任何年龄 ,患儿有明显的热量及营养摄入不足 ,无垂体性侏儒的典型体态 ,矮小程度较GHD者轻 ,有营养不良的临床表现。内分泌检查常有GH水平不低而IGF-1含量下降的分离现象,会导致骨龄落后 。营养缺乏生长迟缓属暂时性 ,恢复足够营养摄入并调整饮食结构使之合理 ,则生长可加速 ,但病程长者不能追赶至正常 。
带孩子就诊时需要提供的有价值的“蛛丝马迹”
父母是否系近亲结婚和父母青春发育的年龄 ,以及一 、二级亲属的身高。
患儿的出生史(如有无宫内生长障碍和围产期并发症)。
患儿的连续的体格生长记录数据。
既往史(有无慢性病或相关症状 、用药情况 、营养状态包括婴幼儿喂养史)。
身高与体重的关系对诊断的指导意义
身高落后 、身高别体重(同等身高条件下比较体重大小)正常 ,示曾有营养不良,现体重恢复 ,但身高未恢复或生长激素缺乏 。
身高落后 、身高别体重和年龄别体重均落后为营养不良。
身高落后但身高别体重超重,可能为内分泌疾病,如库欣综合征 、甲状腺功能减退 。
为什么要做检查
很多家长都有这样的误解:去了医院,肯定要做检查,还不是医生为了挣钱。但即使我的熟人,依然建议他带孩子来检查,难道也是为了宰割熟人?当然不是!

前面也提到,矮小症病因很多,所以即使是熟人也不能盲目判断,做检查是为了更好的判断病因,更好的为孩子治疗做铺垫。具体检查如下:
骨龄测定;
血常规、尿常规、肝肾功能等生化检查;
甲状腺功能测定值;
生长激素(GH)测定值(盐酸精氨酸和左旋多巴2种药物做生长激素刺激实验);
肝、脾、肾上腺和腹腔B超检查。女童需加测子宫、卵巢形态、染色体;
头颅MRI(均应进行影像学检查,除外肿瘤或先天发育异常);
特殊检查:血胰岛素样生长因子-1(IGF-1)、胰岛素样生长因子结合蛋白-3 (IGFBP-3)水平测定。
大多家长都听过生长激素,是不是所有矮小孩子都可以打生长激素?
哪些孩子可以使用生长激素?什么时候是最佳使用时间?
生长激素缺乏症(及早诊断,及早使用生长激素,以期青春前期获得最大的身高增长)
慢性肾功能不全
Turner综合征(身高位于正常女性生长曲线的第5百分位数以下时,即应开始 GH治疗,可早至2岁时开始。)
Prader- Willi综合征(普遍认为在出现肥胖之前,即2岁左右开始生长激素治疗有益。)
小于胎龄儿无追赶生长(多数专家认为3岁以上患儿身高低于2个标准差可考虑生长激素治疗。)
特发性矮身材(若身高低于平均身高的2-3个标准差,建议开始治疗年龄为5岁至青春期早期。)
SHOX 基因缺陷
Noonan 综合征
生长激素疗程视需要而定,通常为1~2年,疗程过短,对终身高作用不大。
父母偏矮,怎么让孩子在身高上逆袭
首先需要抓住生长的黄金期:春季是一年中生长激素分泌最多的一个季节,因此是孩子生长的“黄金期”。其次,要抓住两个生长高峰。
那么,在黄金期具体该怎么办,具体方法如下:
营养是关键:保证钙的摄入充足,保证优质蛋白的摄入。
运动是重点:运动有利于促进生长激素的分泌,促进骨骼生长,可选则拉伸类运动:如打篮球、引体向上、跳绳、跑步等。
睡眠很重要:生长激素分泌旺盛的两个时间段主要是21:00~01:00、05:00~07:00点。所以最好让孩子20:00准备洗漱睡觉,以建立睡眠规律。
心情不可少:家长总是批评孩子,孩子会郁郁寡欢,心情低落,全身都处于比较低下的状态,进而影响激素分泌,因此,心情愉悦很重要。
具体如何补钙?
生产后15天即可补充维生素AD,(D有利于钙吸收)可一直补充至3岁。
婴儿期(1岁内)要鼓励母乳喂养,并给予乳母适量的钙剂补充。
婴儿期后要坚持每日一定量的奶制品供给。1~3岁儿童每日奶量不少于600mL,学龄前儿童每日奶量为400~500mL,学龄儿童每日奶量为300mL。豆类食品含钙量丰富且吸收较好,是除奶类食物外的又一补钙食物,绿叶蔬菜也有一定的含 钙量,但吸收相对较差。
钙剂:奶类摄入量不足,可考虑药物钙。根据国家药品监督管理局批准的常用钙制剂,钙元素含量高、易溶解、口感好的钙剂为复方碳酸钙颗粒。
当然凡事讲究过犹不及,补钙一定不可超量,以免导致高钙血症等其他危害。
参考文献:
[1]辛颖.生长评估及生长迟缓的病因分类[J].中国实用儿科杂志,2005,20(8):449-451. DOI:10.3969/j.issn.1005-2224.2005.08.001.
[2]麻宏伟,姜俊.遗传性骨病引起的生长迟缓[J].中 国 实 用 儿 科 杂志,2005,8 (20):451-453.
[3]苏喆,杜敏联.对特发性身材矮小儿童诊断和治疗的共识声明生长激素研究学会、Lawson wilkins儿科内分泌学会及欧洲儿科内分泌学会专题研讨会纪要[J].中华内分泌代谢杂志,2009,25(1):100-102. DOI:10.3760/cma.j.issn.1000-6699.2009.01.032.
[4]韩晓伟,董治亚,张婉玉, 等.矮小症病因及临床特征分析[J].临床儿科杂志,2019,37(1):39-42. DOI:10.3969/j.issn.1000-3606.2019.01.010.
[5]韩晓伟,董治亚,张婉玉, 等.矮小症病因及临床特征分析[J].临床儿科杂志,2019,37(1):39-42. DOI:10.3969/j.issn.1000-3606.2019.01.010.
[6]潘慧,班博,于萍, 等.从临床诊疗指南及专家共识角度看重组人生长激素治疗的规范化应用[J].中华诊断学电子杂志,2014,(2):85-89. DOI:10.3877/cma.j.issn.2095-655X.2014.02.001.
[7]中华预防医学会儿童保健分会.中国儿童钙营养专家共识(2019年版)[J].中国妇幼健康研究,2019,30(3):262-269. DOI:10.3969/j.issn.1673-5293.2019.03.001.
版权申明本文原创,欢迎转发朋友圈- End -投稿/转载/商务合作,请联系:[email protected]