陈良安教授 | 2018年,呼吸科医生必须知道的肺癌新进展
转自:医学界呼吸频道

关于肺癌,2018年有哪些新进展、新研究?
专家|中国人民解放军总医院 陈良安教授
记者|陈年老刘
来源|医学界呼吸频道
“
据国家癌症中心发布的最新一期《中国恶性肿瘤发病和死亡分析报告》显示,我国新发恶性肿瘤病例380.4万例,其中肺癌每年新发病例约78.1万例,发病率居所有癌症首位。
作为肺癌诊治战场的“排头兵”,呼吸科医生在肺癌的诊治过程中有着得天独厚的优势。面对众多的肺癌患者,呼吸科医生如何才能有所作为呢?
2018年8月31日,苏州,中华医学会呼吸病学年会2018(CTS2018)暨第十九次全国呼吸病学学术会议上,来自中国人民解放军总医院呼吸科的陈良安教授作《肺癌——2018年度回顾》的精彩报告。

陈良安教授
先睹为快
■目前肺癌筛查研究提示:需将多因素纳入预测模型并个体化;
■整合Radiomics,Omics,临床等大数据和AI将是未来解决肺结节临床诊断和辅助临床决策的重要工具;
■导航支气管镜和机器人技术的进步不断提高早期肺癌精准活检的水平;
■基于分子检测的液体活检将提高临床治疗的预测水平;
■多个新的RCT结果丰富了EGFR和ALK的一线治疗选择的依据;
■ Checkpoint免疫治疗再现“实力”。
肺癌筛查再认识
WHO:哪些人接受筛查
美国肺癌筛查研究组在2002年~2004年应用低剂量螺旋CT(LDCT)筛查肺癌,即国家肺癌筛查试验(NLST),入组标准是年龄在55岁~74岁、吸烟至少30年、目前仍在吸烟或戒烟不超过15年,同时在18个月内未进行过胸部CT检查、未诊断过肺癌、无咯血、无一年内不明原因的体重下降超过6.8 kg。共入组53,454例,随机分为LDCT组和胸部X线组,进行3次LDCT检查,分别是入组时的基线检查以及第一年末和第二年末的检查。
结果显示与对照组相比,LDCT组肺癌死亡率下降了20%,全因死亡率下降了6.7%。
但是研究者同时也发现,高危人群的界定,吸烟的程度只是其中的一个参考因素,应该还要结合个体化风险模型包含性别、种族、教育水平、BMI、肺气肿病史、肺癌家族史等更多参数。
2018年发表在JAMA的一项研究显示,生物标志物(Biomarkers)与传统模型(USPSTF)联合构建的新预测模型,较传统模型显著提高了肺癌风险预测能力,能更准确的界定需要LDCT筛查的高危人群。
HOW:如何筛查
反复LDCT筛查会带来放射暴露问题,给患者带来放射相关肿瘤发病风险。2017年发表在Eur Radiol上的研究显示,超低剂量CT的放射剂量(0.13 mSv)接近胸部平片水平,发现肺结节的能力与常规LDCT比较水平相近。
- 按患者计算:敏感性98%,特异性93.9%;
- 按结节计算:敏感性91.2%;
- 超低剂量CT检测的阴性结果更多为亚实性结节,绝大多数未检测到的结节<5 mm。
When:筛查间隔时间
既往按照结节的大小,筛查间隔的时间不同。2018年发表在Thorax上的研究显示,纳入年龄、性别、家族史、肿瘤史、吸烟史等数据,并将此数据同基线CT形态学整合的Polynomia模型,可以很好的区别需每年进行筛查和每两年进行筛查的高危人群。
NLST、NELSON、iELCAP、UKLS等临床研究数据支持对肺结节采取更温和的处理,新的筛查指南对筛查间隔时间的界定较早期指南有所延长。
肺癌早期诊断
影像组学
2012年,Lambin等首次提出了影像组学(radiomics)的概念,其定义是利用计算机软件将医学影像转化为可挖掘的数据,从中抽取海量的定量影像组学特征,用于临床信息的解析。基本流程包括图像分割、特征提取、特征筛选和构建模型及临床信息解析。
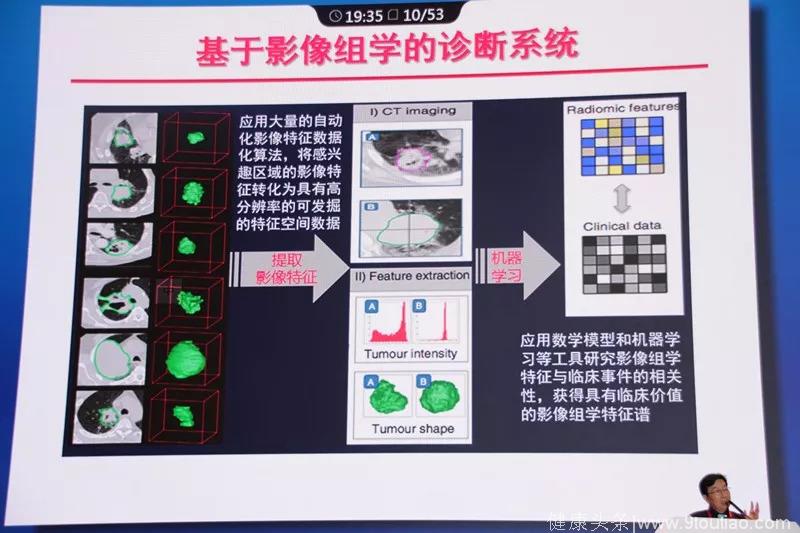
2018年发表在Radiology上的一项研究显示,影像组学对结节判断准确性的提高,有助于降低假阳性结果、减少患者心理压力、减少不必要的有创操作和潜在损伤。
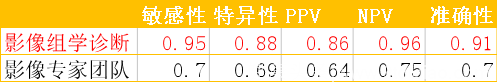
P=0.018
Biomarkers
目前研究已报道大量生物标志物用于肺癌早期诊断,但其诊断性能尚需大样本量的前瞻性研究验证。

呼出气组学
人体呼出气体检测是通过特定方法(在线或离线)和仪器,对人体的呼出气进行采样并分析,以发现与疾病相关的特定的呼出气生物标记物成分。它的优势在于无创、快速、简便、可重复且种类多、量少、浓度低,具有特定的疾病谱图。主要种类包括:
- 呼出气冷凝物(EBC)
- 呼出气分段一氧化氮(FeNO)
- 呼出气可挥发性有机化合物(VOCs)
呼吸内镜
荧光支气管镜、窄谱成像支气管镜、超声支气管镜、荧光共聚焦显微内镜、光学相干断层成像、导航支气管镜等新技术的开发与临床应用,极大地提高了肺癌临床早期诊断水平。

导航内镜技术
导航内镜技术对于早期周围型肺癌的诊疗起到了重要的作用。
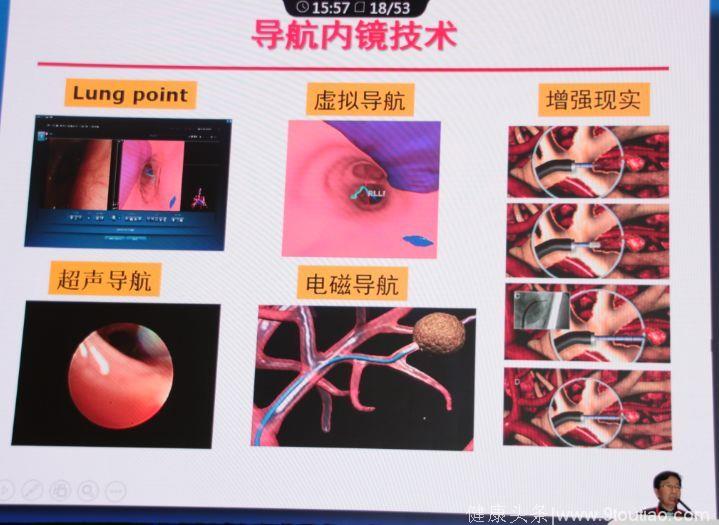
以色列研发的一种LungVison 导航系统,它利用一种复杂的增强实时成像方法,将术前三维高分辨率成像融入了术中二维透视成像,使临床医生能够计划、可视化、实时跟踪支气管内工具、放射透过性病变,为肺结节提供微创、实时的定位和导航。
2018年发表在Future Oncol上的研究显示,在一个入组85例的队列研究中,LungVison导航的到达率85%,诊断率75%。在1个入组28例的小样本队列研究中,LungVison导航的到达率96%,诊断率92%。
另外,2018年发表在J Bronchology Interv Pulmonol上的研究显示,机器人辅助支气管镜初步应用于15例患者,活检成功率93%,并发症轻微,可以实现全程可视化、全肺到达、镜下更精细操作。
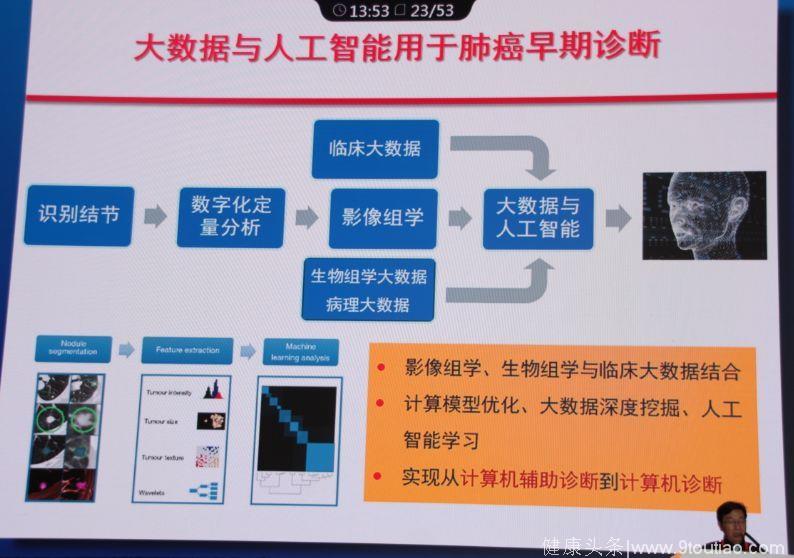
人工智能
大数据与人工智能用于肺癌早期诊断,运用影像组学、生物组学与临床大数据结合,通过计算模型优化、大数据深度挖掘、人工智能学习,实现从计算机辅助诊断到计算机诊断。
液体活检
液体活检技术的进展主要体现在3个方面:
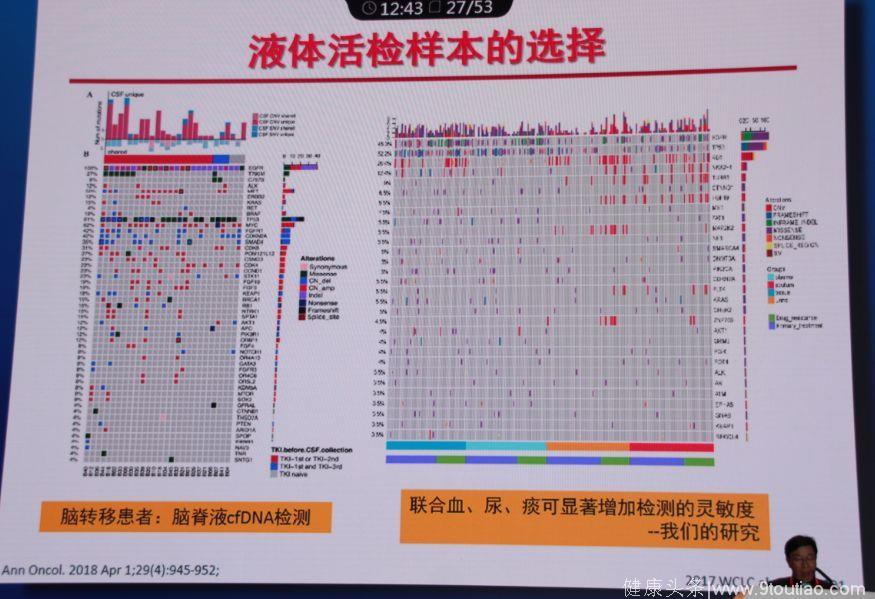
1.2017年中国人民解放军总医院在WCLC发表的研究显示,液体活检联合血、尿、痰可显著增加检测的灵敏度。
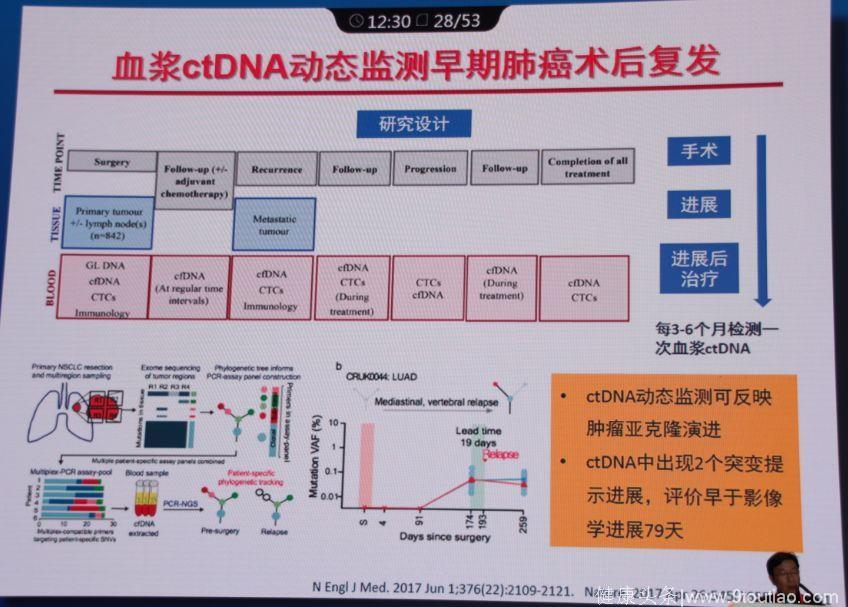
2.血浆ctDNA动态监测早期肺癌术后复发,2017年发表在N Engl J Med上的研究显示,ctDNA动态监测可反映肿瘤亚克隆演进,ctDNA中出现2个突变提示进展,评价早于影像学进展79天。
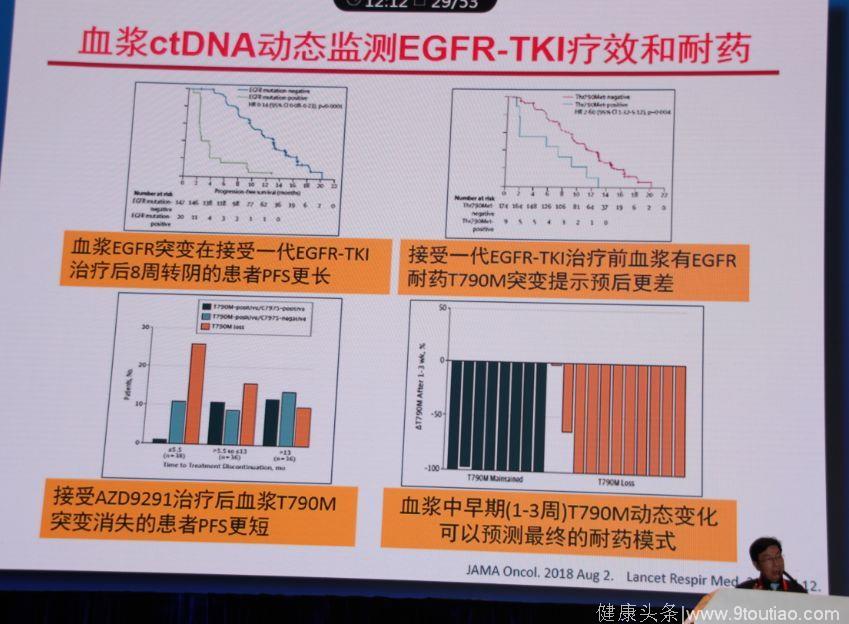
3.血浆ctDNA动态监测EGFR-TKI疗效和耐药
靶向治疗进展
靶向治疗领域的发展非常迅速,近期最受关注的研究有3个:
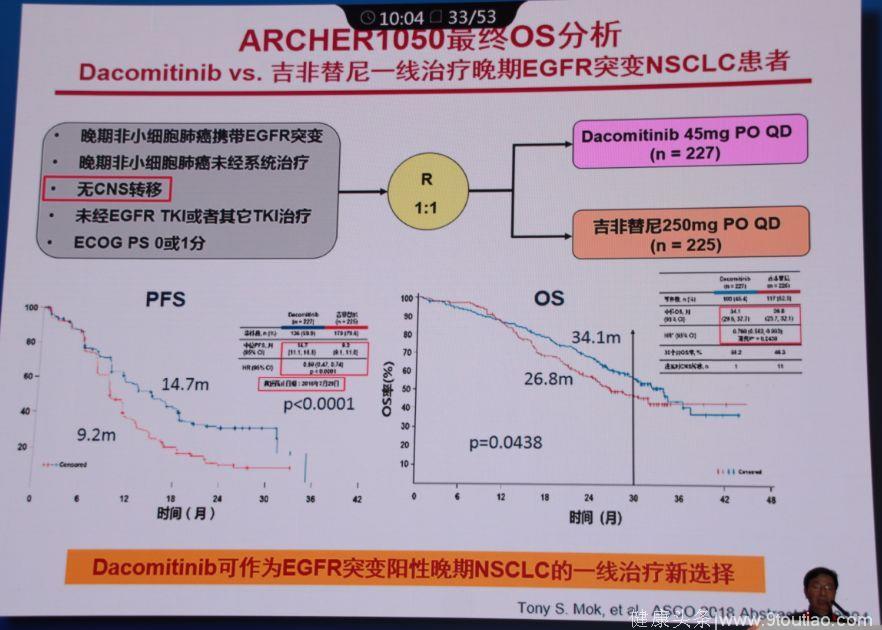
1.ARCHER1050研究
2018年发表在Nature上的这项研究,对比了Dacomitinib和吉非替尼一线治疗晚期EGFR突变NSCLC患者,最终的OS分析发现:两者的OS分别为34.1个月和26.8个月,证明Dacomitinib可作为EGFR突变晚期NSCLC的一线治疗新选择。
但是,EGFR突变晚期NSCLC治疗的最佳治疗顺序如何选择?目前还存在争议!
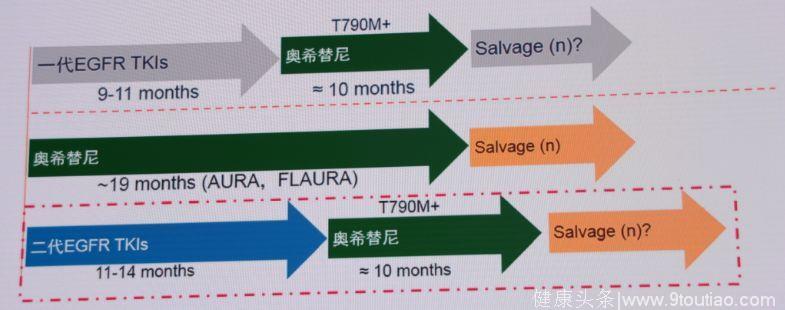
2.NEJ 009研究
2018年ASCO大会上,来自日本的一项研究显示,联合治疗之门似乎应该再次开启。

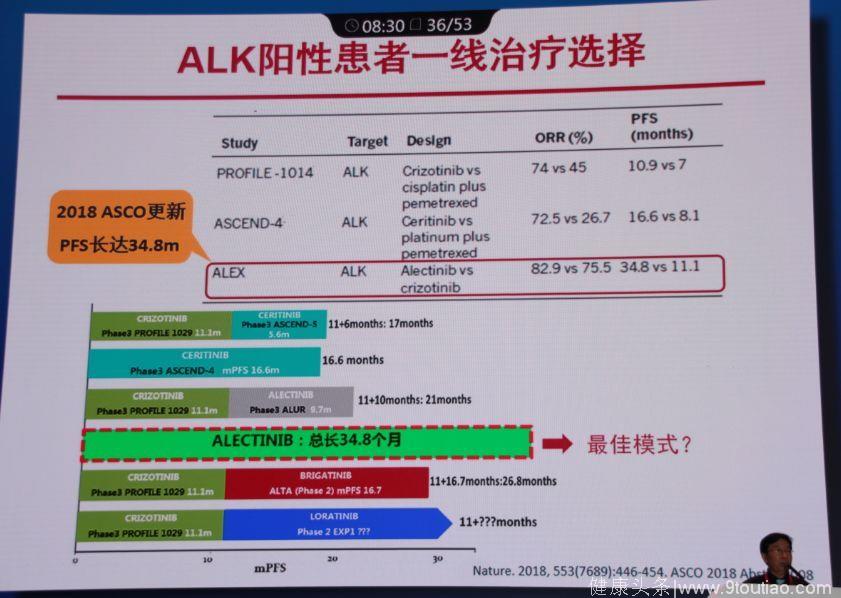
3.ALEX研究
2018年发表在Nature上的研究显示,Alectinib一线治疗ALK阳性患者的PFS总长达34.8个月。
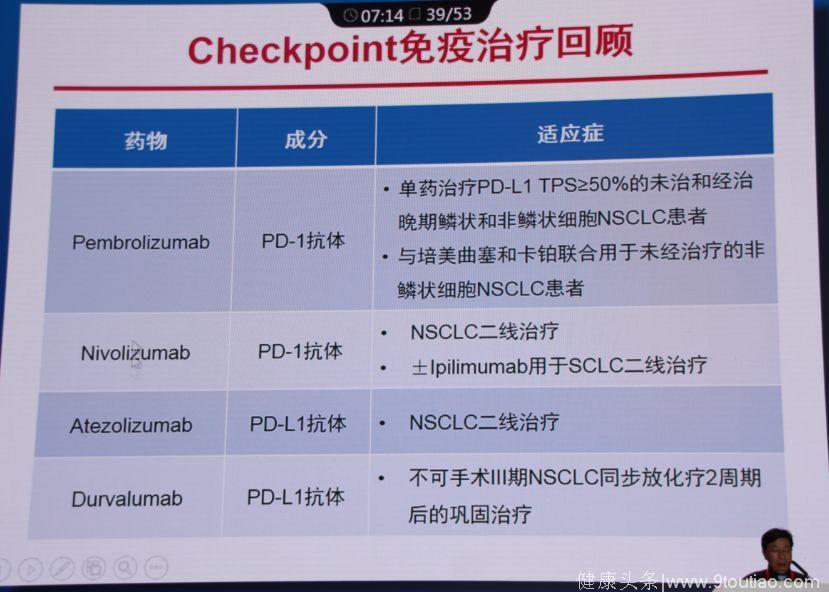
免疫治疗
目前国际上免疫治疗药物主要有以下4种:
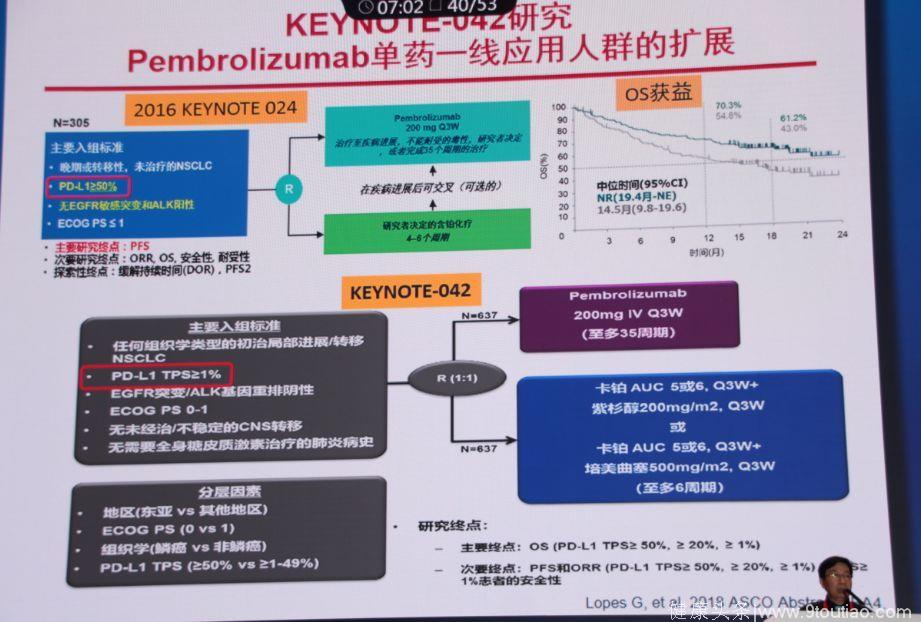
KEYNOTE-042研究
2018年的KEYNOTE-042研究显示,与单纯化疗相比,Pembrolizumab一线治疗显著提高PD-L1 TPS≥1%、≥20%和≥50%的进展/转移性NSCLC的OS,这也进一步扩展Pembrolizumab一线治疗的获益人群(PD-L1 TPS≥50%扩展到≥1%)。
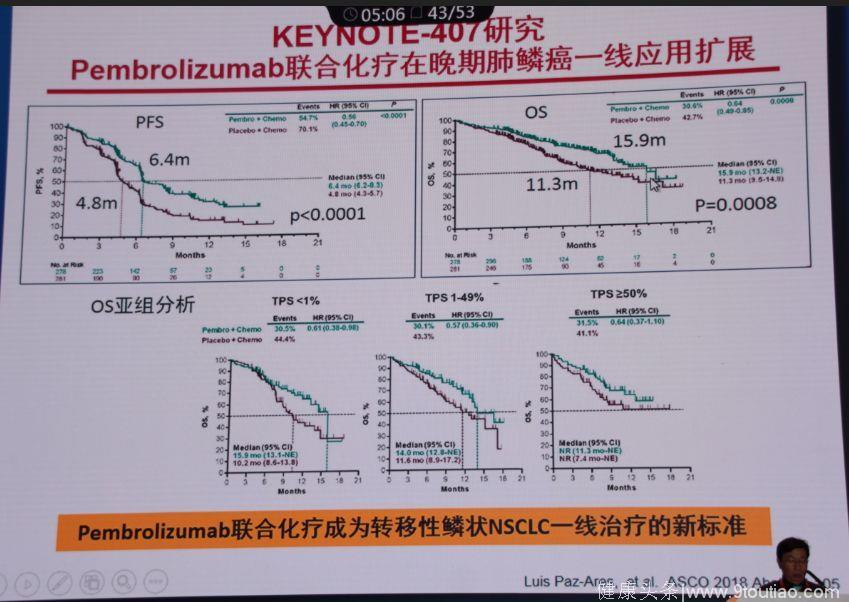
KEYNOTE-407研究
另一项KEYNOTE-407研究显示,Pembrolizumab联合化疗成为转移性鳞状NSCLC一线治疗的新标准。
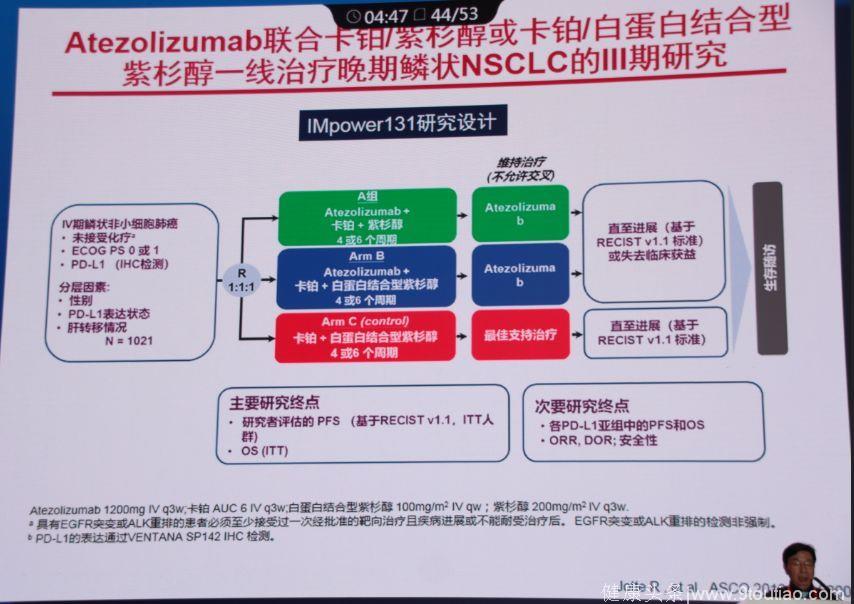
IMpower131研究
Atezolizumab联合卡铂/紫杉醇或卡铂/白蛋白结合型紫杉醇一线治疗晚期鳞状NSCLC的Ⅲ期研究(IMpower131)达到了研究者评估的共同主要终点PFS,Atezolizumab+CnP(B组)对比CnP(C组)显示出PFS获益。B组在所有的PD-L1表达亚组中均显示出PFS获益,在PD-L1高表达亚组更明显。OS仍在随访中,预计2018年底报道第二次中期OS。
IMpower150研究
Atezolizumab+化疗±贝伐珠单抗 VS.化疗+贝伐珠单抗用于非鳞NSCLC一线治疗的Ⅲ期研究(IMpower150)显示,Atezolizumab+bevacizumab+化疗为晚期非鳞NSCLC提供了一种新的一线治疗方案。
