[研究]基于美国国家癌症数据库小儿胶质母细胞瘤分析: 肿瘤位置和生存明确相关 中心部位预后差 | 西北胶质瘤中心专栏
西北胶质瘤中心专栏
第10期
摘要
儿童GBM是一种侵袭性疾病,目前没有标准治疗。我们评估来自国家肿瘤数据库的基于医院的人口统计学资料和生存类型,以更好地了解儿童GBM。54%的患者超过10岁,大约80%的患者进行了部分切除或全切。辅助治疗多样,使用的治疗随年龄增大而增多。48%的患者接受了手术、放疗和化疗,4%未接受任何类型的治疗。≤5岁的患者5年生存率优于6-10岁(P=0.01)及11-19岁(P=0.0077)的患者。其他和预后更差相关的因素包括黑色人种和肿瘤位于中心位置。与更好的预后相关的因素包括接受手术、放疗和化疗(与其他任何治疗组合相比)。放疗对0-10岁的患者生存无影响,但是在11-19岁的患者中,放疗和更好的预后相关。我们报道儿童GBM的人口统计学资料和生存分析,结果的不同可能反应肿瘤生物学行为和接受治疗的不同。更好的生存结局和接受手术和放化疗相关。放疗和10岁以下儿童的生存无关。
前言
中枢神经系统肿瘤是儿童致死性肿瘤之一。儿童GBM是一种侵袭性的高级别胶质瘤,结局一般和年龄分层有关。<5岁的儿童一般预后更好,突变也更少。在年龄更大的儿童,会出现H3F3A K27位点突变,这一突变和更差的预后相关。H3K27M突变的肿瘤主要见于中线部位,其他的基因突变多见于大脑半球。在青少年,IDH突变和巨细胞GBM占多数,主要累积大脑半球。这些亚型在生物学、预后、生长模式上都不同,从而使得pGBM和成人GBM有明显不同。
目前pGBM尚无最佳治疗方案,应尽可能最大化安全切除肿瘤,对于3岁以上儿童应常规放疗。由于放疗对脑组织发育有潜在的损伤可能,对于3岁以下婴幼儿应延迟放疗。通常先进行化疗以推迟放疗时间。在年龄稍大的患儿,比较常用放疗后再化疗,但是预后仍很差,即使在TMZ时代,大宗研究的3年无事件生存率也只有7%。
方法
对NCDB的0-19岁GBM患者的数据进行分析,NCDB是世界上最大的癌症数据库,包含1998-2011年间的1500个CoC认可的医院的数据。
NCDB提供了多种肿瘤及神经肿瘤患者的治疗模式的信息。由于GBM患者需要特殊的治疗,基本上所有的患者都倾向于在CoC认可的医院进行治疗,从而使得NCDB成为了这一人群治疗模式分析的最合适的数据库。局限性是回顾性研究、缺乏药物使用详细信息以及数据注册时缺乏特定信息的固有缺陷。
根据ICD编码共识别1173名GBM患者。按年龄将患者分为3组(0-5,6-10,11-19岁)。根据年龄分组、性别、种族、西班牙裔和保险情况、家庭收入、教育水平、居住区域、疾病部位、组织学分组和治疗模式进行组间比较。其他分组还包括:患者接受0、1或多种治疗方式,但是由于各种治疗方式使用的频率低,为了保证分析的可靠性,单独化疗、单独放疗、化疗联合手术被归入其他组以进行多因素分析。
居住区域、教育水平和保险状态根据患者的邮政编码和2000US户口普查资料获得。大城市区域定义为人口超过250000的州县,城市区域定义为2500-250000人的区域,农村定义为2500人口以下的区域。
生存定义为诊断到死亡的时间。由于NCDB报道的生存数据有5年的延迟,生存分析针对1998-2006年间的数据。生存评估使用Kaplan-Meier生存分析。Cox比例风险模型用于评估风险因子。
结果
人口统计学资料
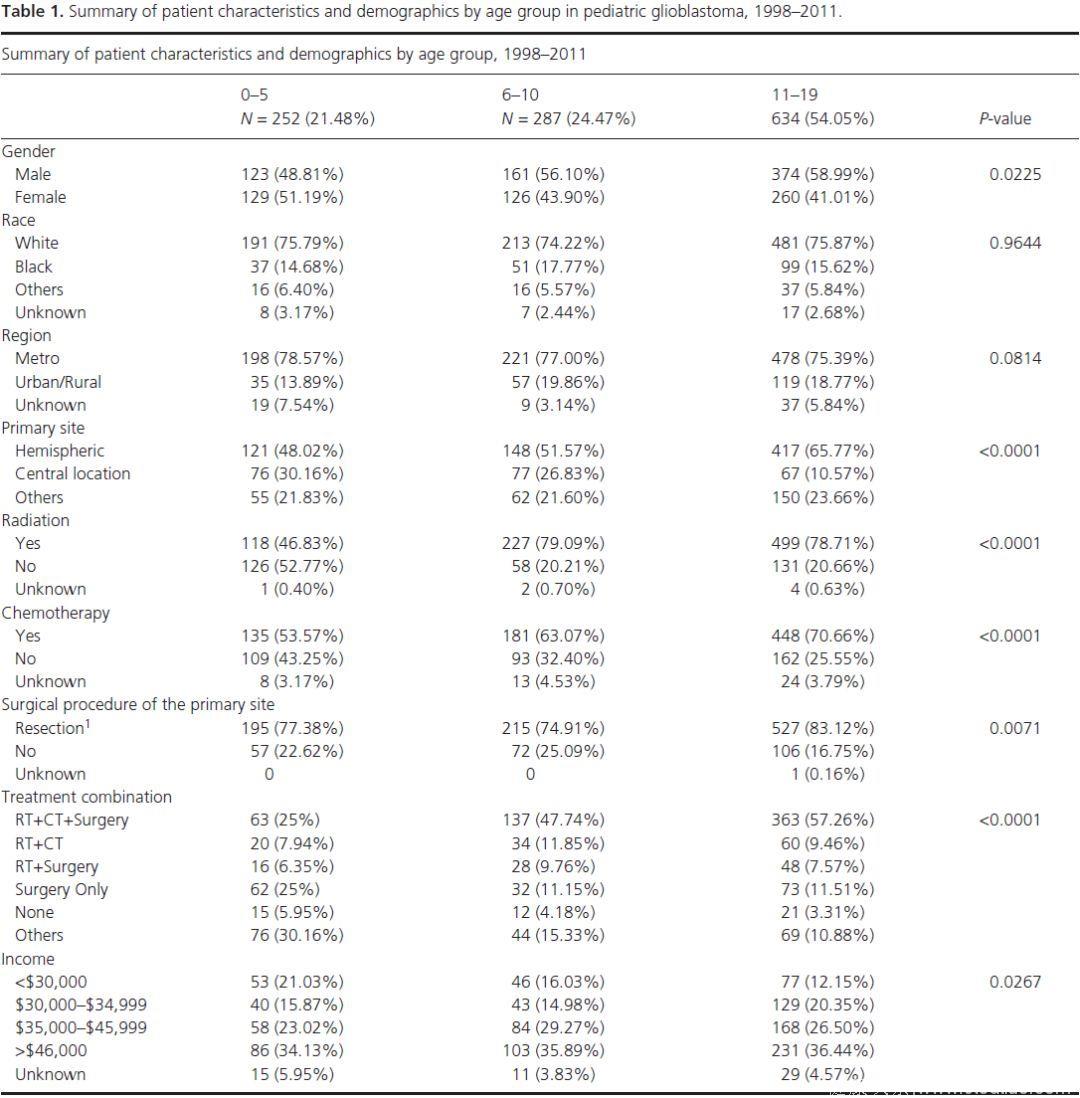
我们识别了NCDB中1998-2011年间的1173名0-19岁的GBM患者,占所有GBM患者的1.15%。53%的病例是2005年以后诊断的,诊断最多的年份是2011年(9.89%)。男性患者更多(56%vs 44%)。各年龄组患者分别占21.5%,24.5%,54%。和其他种族相比,白人和非西班牙裔的患者占主要部分。最常见的解剖学位置是半球(58.49%),其他部位占22.75%,中央部位占18.76%。随年龄增大,中心部位肿瘤的发生率明显下降。各年龄组间的西班牙裔、诊断年龄、教育状态之间未发现明显差异。
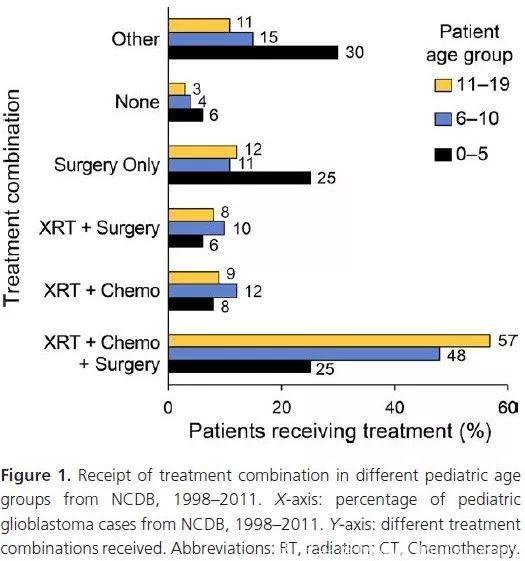
大约80%的患者接受了各种程度的手术。65%的患者接受了放疗和/或化疗。4%的患者没有接受任何形式的治疗。治疗方式的使用比例分别是:联合手术、放疗、化疗(48%),单独手术(14.2%),放疗和化疗(9.72%),放疗和手术(7.84%),化疗和手术(6.05%),单独放疗(4.77%),单独化疗(0.93%),其他(4.34%),不治疗(4.09%)。
各年龄组间治疗方式分布也存在明显差异。5岁以下患者更常接受其他治疗或单独手术,年龄更大的患者更倾向于接受联合治疗。在6-10岁和11-19岁患者组,分别有48%和57%的患者接受了手术联合放化疗,其次是联合放化疗以及放疗联合手术。
大部分的患者有私人保险或ManagedCare,其次是医疗补助、未知、无保险、医疗保险/其他。组间的保险率存在明显差异,可能是因为医疗补助和医疗保险比例的差异。大部分患者生活在大城市,超过60%的患者中位收入超过35000USD/年。各年龄组间的收入也存在明显差异。

生存分析
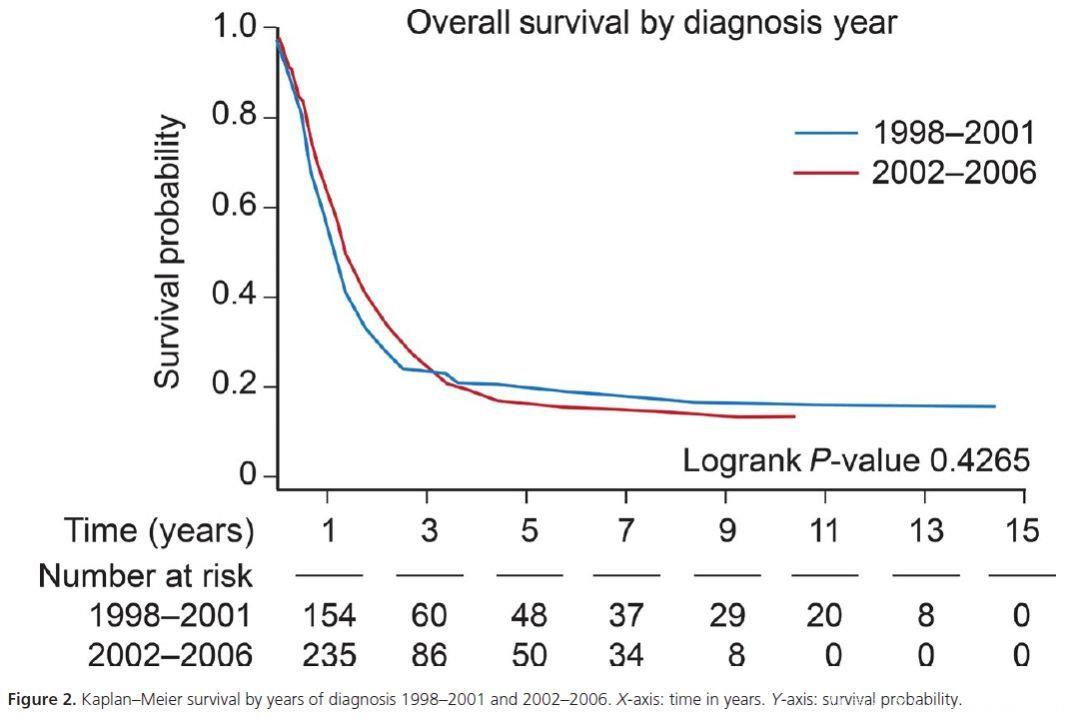
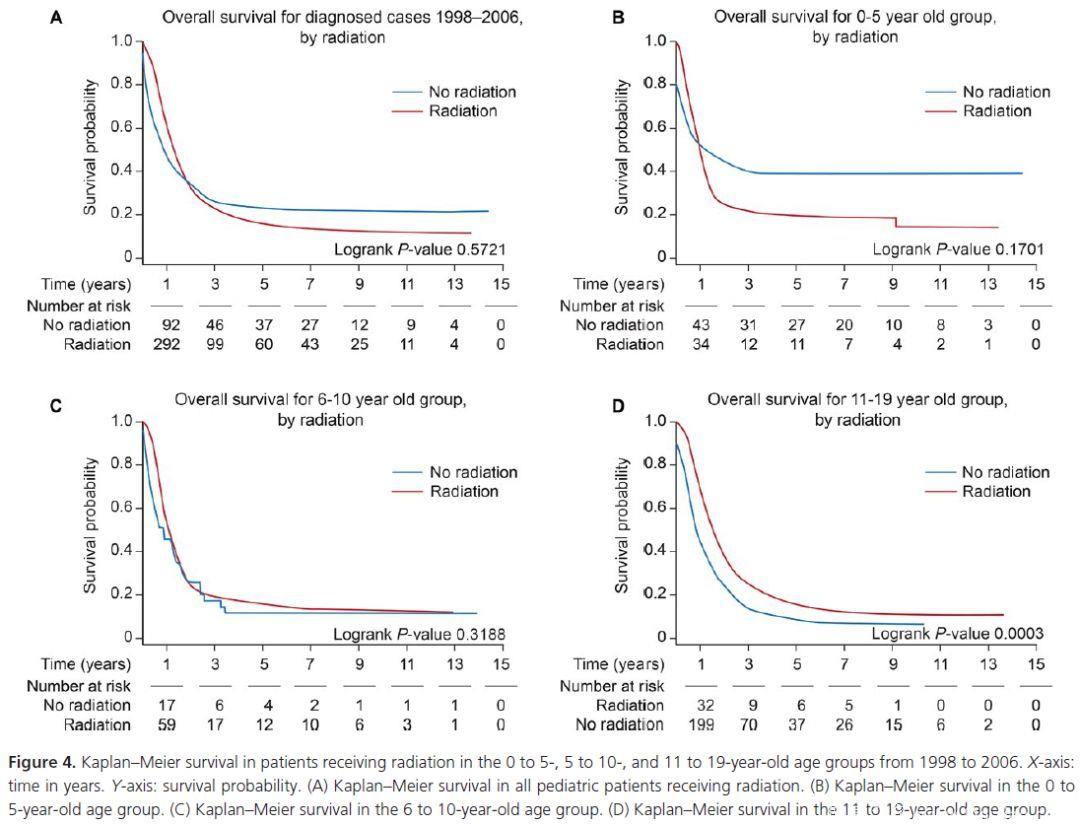
中位OS为15个月。总的1年和5年生存率为58%和17%。3个年龄组的1年和5年生存率分别为52.2% and29.8% (0–5 years old), 51.2% and 14.1% (6–10 years old), and 64.3% and 13.2%(11–19 years old)。比较1998-2001年和2002-2006年的风险比,未发现统计学差异。Cox比例风险模型中发现年龄大于5岁是死亡的危险因素,6 to 10-year-old group(HR 1.408 CI: 1.069–1.854, P = 0.01) and 11 to19-year-old group (HR 1.406 CI: 1.094–1.806, P = 0.0077)。与白人相比,黑人生存更差。肿瘤位置和生存明确相关,中心部位的肿瘤比半球肿瘤患者的预后差。
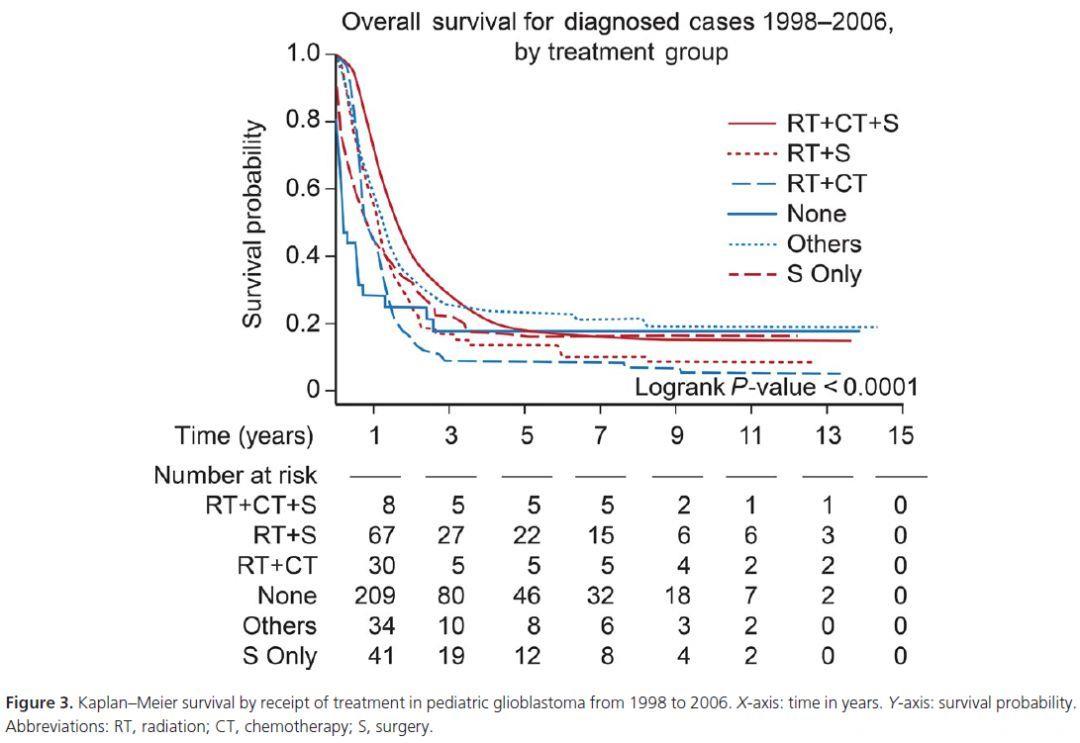
接受的治疗和生存有关,尤其是手术、化疗、联合手术和放化疗。使用放疗对生存无影响。我们根据年龄分组对放疗和生存进行了亚组分析,发现10岁以下患者放疗和生存无关,11-19岁的患者中存在阳性相关。年收入低于46000USD和更高的死亡率相关。保险状态、教育水平、生活区域、肿瘤组织学和生存无关。
本文由唐都医院胶质瘤中心娄淼编译,王樑教授审校;并授权神外前沿转载;
Ref: Meng Liu.et al. National cancerdatabase analysis of outcomes in pediatric glioblastoma. Cancer Med. 2018 Apr;7(4):1151-1159.
西北胶质瘤中心专栏
手术信息匹配 扫描下图填写
神外前沿:中国神经学科新媒体,收稿与合作邮箱[email protected]