痔管理临床实践指南(ASCRS2018版)
The American Society of Colon and Rectal Surgeons Clinical Practice Guidelines for the Management of Hemorrhoids
痔管理临床实践指南(ASCRS2018版)
Bradley R. Davis, M.D. • Steven A. Lee-Kong, M.D. • John Migaly, M.D. Daniel L. Feingold, M.D. • Scott R. Steele, M.D.
由美国结直肠外科医师协会标准实践工作组编写
美国结直肠外科医师学会(ASCRS)致力于推动结肠直肠肛门疾病的研究、预防和治疗,向患者提供优质医疗。临床实践指南委员会由学会经验丰富的结直肠外科专家组成,成立该委员会旨在引领国际,为治疗结直肠肛门相关疾病提供优质医疗,根据可获得的最佳证据制定临床实践指南。本指南是包容性的,而不是教条性的,适用于所有从业人员、卫生保健工作者和患者,他们希望了解这些指导方针所涉及疾病的管理情况。他们的目的是做出诊疗方案前给临床医生提供一些可供参考的信息,而不是规定一种具体的治疗方式。应当认识到,这些指导方针不是包括所有适合的治疗方法,也不能排除那些合理的、能够取得同样效果的治疗方法。对于任何特定手术或干预方法的适当性的最终判断,必须由医生根据病人提供的所有疾病情况而个体化作出。
问题陈述
痔相关症状在西半球和其他工业化国家非常普遍,尽管已公布的痔的发病率是多种多样[1,2],但其是美国最常见的疾病之一,每年的门诊患者超过两百二十万[3]。患者和咨询医生将很多不同症状都归因于痔病,有些是正确的,有些事不正确的。因此,正确识别痔的症状将显得非常重要,本指南着重阐述痔病的诊断与治疗方法。
方法学
本指南基于ASCRS已发表的痔病管理临床参数,在MEDLINE、PubMed、EMBASE和Cochrane数据库进行文献检索,检索1996年至2007年4月的文献(见补充检索策略, http://links.lww.com/DCR/A532)。关键词组合包括痔(hemorrhoid),内外痔(internal andexternalhemorrhoids),痔病(hemorrhoid disease),血栓痔(thrombosed hemorrhoid),胶圈套扎(rubber band ligation),痔固定术(hemorrhoidopexy), PPH(procedure for prolapse and hemorrhoids),和吻合器痔固定术(stapled hemorrhoidopexy),多普勒引导痔动脉结扎术(Doppler-guided hemorrhoidopexy),痔切除术(hemorrhoidectomy),Milligan–Morgan术,和 Ferguson术。在有些情况下,还可以对来自主要文章的嵌入式引用进行定向搜索。本指南优先考虑前瞻、随机对照试验和荟萃分析。最终的推荐等级采用GRADE (table 1)[1,5]。一般来说,ASCRS临床实践指南每3-5年更新一次。

经许可改编自Chest. 2006;129:174–181.[5]
GRADE=推荐等级、评估、发展与评价的分级;RCT=随机对照试验。
痔的评估
1. 需详细询问疾病特异性病史及进行专科检查,着重了解症状和危险因素的程度和持续时间。推荐等级:基于低等质量证据的强推荐,1C。
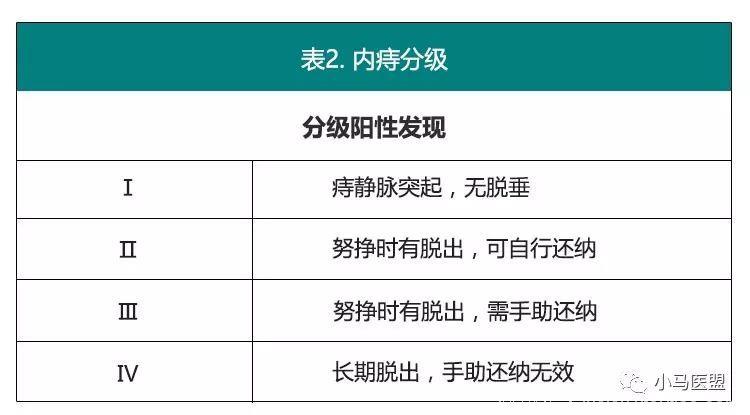
痔的临床诊断几乎都是首先从详细询问病史开始,通过详细询问病史识别痔病相关症状和危险因素,如便秘等[6],随后需进行专科检查。内痔的主要症状为无痛性出血及间断便时肛内肿物脱出,重点应放在症状的范围、严重程度和持续时间,如出血和脱垂、肛周卫生问题以及是否存在疼痛等。仔细评估纤维摄入量及排便习惯,包括频率、规律及排便感觉等,因为便秘患者易患痔病[6,7]。也应仔细评估失禁症状,因为这将会影响疾病的进一步处理方案,包括手术等。专科检查可采用俯卧位、膝胸位或侧卧位。观察肛周局部情况,指诊排除是否有其他肛管疾病,了解括约肌功能。此外,让患者在厕所内努挣也可有助于痔病脱垂的诊断,也可排除直肠脱垂。肛镜检查可以明确局部解剖关系[8]内痔位于齿线上,可按照表2来进行分级,可有助于指导治疗。痔的诊断通常不需要实验室检查。
直肠出血的评估
1.对于有痔症状和直肠出血的患者,可选择性使用结肠镜检查。推荐等级:基于中等质量证据的强推荐,1B。
尽管便血最常见的原因是痔病,但其他疾病如:结直肠癌、IBD、其他结肠、结肠憩室以及血管畸形等均可表现为便血[9]。尽管大部分便血病人都不会是直肠癌,常被归因于痔病,这也是结直肠癌最常见的误诊原因[10]。获取患者及家族详细病史以及体格检查,包括直肠镜和/或软性乙状结肠镜,将会识别出那些需要进一步检查的高危人群。如果可能的话,需要回顾先前的肠镜检查报告。对于满足表3标准的患者需要采用全结肠镜检查或选择其他肠癌筛查方法[11]。不能接受肠镜检查的患者可考虑采用软性乙状结肠镜检查联合其他诊断模式[12]。

Source: The Multi-Society Task Force on Colorectal Cancers.11
痔的药物治疗
1. 改变饮食习惯和排便习惯通常是对有症状的痔患者的主要一线治疗,饮食改变包括充足的液体和纤维摄入。推荐等级:基于中等质量证据的强烈推荐,1B。
便秘和不正常的排便习惯(如,努挣、久坐以及便意频繁)在有症状的痔患者发病中扮演者重要的作用[6,7]。建议增加纤维和液体摄入,可改善轻中度痔脱垂和出血症状。一项Cochrane综述纳入了7项随机研究共378例患者,分为纤维素组和非纤维素组进行对比,结果表明纤维素对有症状的痔患者的治疗有积极意义(risk reduction(RR)=0.47(95%CI,0.32–0.68)),纤维素的摄入对出血症状的缓解具有显著意义(RR=0.50(95%CI,0.28to0.89)),而对其他症状的缓解如脱垂、疼痛、瘙痒等无明显效果[13]。同时也建议患者保持良好的排便习惯,如避免努挣和缩短排便时间,因为这些不良习惯均与痔的发病率相关[14,15]。
2.药物治疗是提供一种期望损伤较小,效果较好的可能的一种痔病治疗方案。推荐等级:基于中等质量证据的弱推荐,2B。
Phlebotonics是一种用于治疗急、慢性痔病的药物。尽管他的实际作用机制尚未被很好阐述,通常认为其与增强血管壁、增加静脉和淋巴回流、改善毛细血管通透性有关。一项Cochrane综述纳入24项随机试验,共233例患者,对比了采用Phlebotonics干预组和对照组的治疗结果。结果显示Phlebotonics对瘙痒(OR = 0.23 (95% CI, 0.07–0.79); p = 0.02)、出血(OR = 0.12 (95% CI,–0.37); p=0.0002)、肛门溢液(OR = 0.12 (95% CI, 0.04–0.42); p = 0.0008)以及总体症状(OR = 15.99 (95% CI, 5.97–42.84); p<0.00001)改善情况均效果显著。但对疼痛无明显效果(OR = 0.11 (95% CI, 0.01–1.11); p = 0.06)[16]。一项荟萃分析回顾了14项RCT研究,对比了类黄酮(地奥司明、微粒纯化黄酮、芸香苷)与安慰剂或没有任何治疗的痔病患者(1514例),结果显示,类黄酮对出血、瘙痒、和复发均是有益的(RR = 0.53)[17]。局部外用药膏通常包括麻醉剂、类固醇、润肤剂、和/或防腐剂等,长期应用会导致过敏反应或致敏,也没有强有力的证据表明其长期应用是有效的。
门诊治疗
1. 多数I、 II度内痔及部分经药物治疗无效的III度内痔可采用门诊治疗,如结扎疗法、硬化疗法、红外线疗法(IRC)等。痔结扎疗法是最有效的选择。推荐等级:基于高等质量证据的强推荐,1A。
门诊处理的目的是通过改变痔组织大小和血流来缓解症状,通过加强痔组织在肠壁的固定来缓解脱垂。这些处理方法患者接受度较好,可引起轻度疼痛或不适。然而,患者需要了解每种疗法都有不同的复发率,有些疗法需要重复应用[18,19]。
胶圈套扎
胶圈套扎(RBL)疗法已经超过硬化疗法和红外线疗法(IRC),成为最流行且最有效的治疗痔病方法。痔组织的结扎可导致脱垂黏膜的缺血坏死,进而形成瘢痕固定。这种技术可被患者很好的接受,因为结扎是在齿线以上进行,该处躯体神经缺乏,不会引起疼痛。一项研究纳入了750例连续Ⅱ、Ⅲ度内痔,治愈率为93%,2年复发率为11%,不受痔分度的影响[19]。一项评估RBL治疗Ⅱ、Ⅲ度内痔疗效的RCT纳入176例患者,结果表明,1年后,49%的患者复发,大多数重复采用RBL治疗(32%的患者采用了其他疗法,超过一半患者重复使用RBL)[21]。一项Cochrane回顾评估了RBL对于不同分度痔病的治疗效果,结果发现,对于Ⅲ度痔,痔切除优于RBL (2 项试验, 116 例患者, RR=1.23 (95% CI,1.04–1.45); p=0.01),然而对于Ⅱ度痔的治疗没有明显差异(1项试验, 32例患者, RR=1.07 (95% CI, 0.94–1.21); p=0.32)。痔切除术后需要再次治疗的患者很少(3项试验, RR=0.20 (95% CI, 0.09–0.40); p<0.00001)[22],对于凝血功能障碍的患者,RBL治疗的安全性证据有限,因此凝血功能障碍是RBL的禁忌症。在一项大型回顾性研究中,对805例接受2114次RBL的患者进行回顾性分析,其中服用华法林的患者中有25.0%出现术后出血,服用阿司匹林或非甾体类抗炎药的患者中有7.5%出现术后出血。值得注意的是,没有服用以上药物的患者中,术后出血只有2.9%[23]。
硬化疗法
文献中针对Ⅰ-Ⅲ度内痔采用硬化剂治疗有不同的技术和药物,最常用的硬化剂是5%苯酚溶于杏仁油、植物油或硫酸钠中,这是一种经过美国FDA批准的用于治疗下肢静脉曲张的药物。作用机制是使粘膜下组织纤维化,进而固定痔组织。痔体顶端粘膜下注射0.5-2.0ml的1%十四烷基硫酸钠或5%苯酚。注射疗法也会导致黏膜溃疡、坏死或罕见的感染并发症,如前列腺脓肿或腹膜后脓肿[24]。文献报道,在硬化疗法后约有8%的患者出现短暂的菌血症,对于那些具有高危因素者考虑预防性使用抗生素[25]。关于硬化疗法的有效性数据有限,一项最近的研究表明硬化疗法对于Ⅲ度痔1年后的成功率仅为20%[26]。其对Ⅰ度痔的治疗效果更佳,最近一项实验评估了聚多卡醇(polidocanol)的有效性,这是一种美国FDA批准的非羧酸酯类局麻药,治疗后随访12周,有效率为88%[27]。尽管没有随机数据支持硬化剂在凝血功能障碍患者中的应用。一组37例接受抗血小板治疗(包括阿司匹林、噻氯匹定、氯比格雷、西洛他唑等)、抗凝治疗(包括华法林)、以及同时采用抗血小板治疗和抗凝治疗的患者,结果表明术后出血发生率没有差异[28]。在整个亚洲和欧洲,新的药物正在被评估和使用,并且已经被证明在治疗更严重程度痔疮方面更有效,但到目前为止,在美国还没有使用[29,30]。
红外线疗法
IRC通过直接作用于痔组织,通过红外线作用导致蛋白坏死,常用于Ⅰ、Ⅱ度痔,尽管之前的文献报道其有较高的复发率,尤其是对于Ⅲ、Ⅳ度痔[31],最近的随机试验结果显示其治疗结果与RBL类似[32,33]。一项RCT评估了IRC对于Ⅰ、Ⅱ度痔的疗效,结果显示6月后症状控制率达到81%,但仍然有28%的患者需要重复治疗[34]。
门诊治疗的并发症
总体而言,严重并发症的发生率非常罕见,然而,肛周感染仍然是一个可由门诊治疗或肛门手术后产生的威胁生命的并发症。排尿障碍、疼痛加重,或治疗后发热可能是肛周感染的初始症状,如果出现这些症状,需要对患者进行紧急评估[35]。出血是RBL术后最常见的并发症,通常在术后几天内出现,可能与套扎后引起的溃疡有关。RBL术后疼痛鲜有报道,但仍有些患者会感到明显疼痛,这可能与胶圈位置不合适或低于齿线所致,通常需要去除胶圈。对于这些并发症,医生应该告知患者并给于适当建议[24,36,37]。
血栓性外痔
1.部分血栓性外痔患者可从早期手术中获益。推荐等级:基于低等质量证据的弱推荐,2C。
关于血栓外痔形成的研究很少,而提供高水平证据的研究更是少之又少。手术可能优于非手术治疗,但没有证据表明保守治疗开始的最佳时期[38]。虽然大多数患者经过非手术治疗最终都会治愈,但对血栓外痔的切除可能使其症状消除更快、复发率更低、缓解周期更长。Cavcić等的一项前瞻性研究[39]随机纳入了150例患者,分为3个治疗组,一组局部使用0.2%硝酸甘油,一组血栓剥除,一组痔体切除,治疗后第4天疼痛评分表明痔切除术获得了最好的疼痛缓解效果,其次是局部应用0.2%硝酸甘油者,血栓剥除术组效果最差。然而,一个月后随访时,各组间的症状缓解没有差异。Greenspon等[40]回顾性纳入了1990年至2002年231例均接受治疗的血栓性外痔患者,有48.5%的患者采用手术治疗,其中97.3%采用外痔切除,其余采用血栓剥除,剩余的51.5%的患者采用改变饮食习惯、软化粪便、口服和局部使用止痛药、坐浴等保守治疗。保守治疗患者的症状缓解(疼痛、出血和/或包块)时间平均为24天,而手术治疗的患者仅需3.9天。
外科痔切除术
1.对于那些症状由外痔引起或内外痔伴脱垂(III–IV度)的患者,通常应该向他们推荐痔切除术。推荐等级:基于高等质量证据的强推荐,1A。
手术切除
对于那些经过门诊治疗失败、有Ⅲ、Ⅳ度痔或有大量皮赘的患者,痔病的手术切除仍然是有一种非常有效的治疗方法。在一项荟萃分析中,纳入了18项前瞻性随机研究,对比了痔切除术和门诊治疗的疗效,结果发现痔切除术对Ⅲ度痔有更好的疗效,然而会具有更明显的疼痛和更高的并发症发生率[20]。
不管是开放式还是闭合式痔切除术都可采用不同的设备/器械完成,一项荟萃分析纳入了11项RCT研究,对比了开放式和闭合式痔切除术(1326例患者)的疗效,结果表明:闭合式痔切除术可减少术后疼痛、加快伤口愈合时间、减少术后出血发生率,术后并发症、复发率及感染发生率基本相似[41]。另一项荟萃分析纳入5项研究,318例患者,将双极电刀痔切除术闭合式痔切除术术后并发症的发生率进行比较,结果发现:采用双极电刀具有更快的愈合时间和更少的术后疼痛[42]。一项荟萃分析纳入了8项研究,468例患者,对比了超声刀痔切除术与传统痔切除术的疗效,结果表明:超声刀痔切除术可使患者更快的返回工作岗位、减少术后疼痛,有更少的术后并发症[43]。这两种设备用于闭合式痔切除术中,RCT实验结果表明两者术后疼痛评分和临床疗效均无差异[44]。当然采用这些能量设备都会额外增加手术成本。
痔固定术
吻合器痔固定术是采用一个环形吻合器切除靠近齿线的黏膜及黏膜下层组织,黏膜与黏膜吻合,导致肛垫重新复位、阻断痔动脉进而达到治疗目的。这种方法对脱垂内痔有效,但对外痔是无效的。早期的队列和小样本非随机试验报道了吻合器痔固定术相比传统痔切除术具有更少的疼痛,更快的愈合时间。Watson等[45]随机分配777例患者,其中389例采用吻合器痔固定术,388例采用传统痔切除术。吻合器痔固定术相比传统痔切除术短期内具有更少的疼痛,并发症发生率没有差异。传统痔切除术组相比吻合器痔固定术具有更好的生活质量评分。在吻合器痔固定组,32%的患者出现症状复发,而痔切除术组仅有14%(OR=2.96 (95%CI, 2.02–4.32); p<0.0001),这种差异持续到随访24月[45]。一项Cochrane回顾研究发现:在所有时间点上,吻合器痔固定术相比传统痔切除术具有更高的复发率(12 项研究, 955例患者, OR=3.22 (95% CI, 1.59–6.51); p=0.001),具有更高的脱垂发生率(13项研究,1191例患者,OR=2.65 (95% CI,1.45–4.85);p=0.002)[45],更多患者需要其他手术方法来弥补(8项研究, 553例患者, OR=2.75 (95% CI,1.31–5.77);p=0.008)。当需要考虑所有相关症状时,接受传统痔切除术后的患者更倾向于无症状(12研究, 1097例患者,OR=0.59 (95%CI,0.40–0.88))。吻合器痔固定术在疼痛、肛周瘙痒、急便感的改善方面并无明显优势,其他的临床参数表明均倾向于传统痔切除术[46]。在其他的外科手术治疗痔病的系统回顾中也表明,吻合器痔固定术后复发情况相比传统痔切除术更为常见[47]。
吻合器痔固定术有一些独有的严重并发症(如直肠阴道瘘、吻合口出血及吻合口狭窄),一项系统回顾纳入了784篇文章,14232例患者,结果发现,吻合器痔固定术术后并发症发生率的中位数为16.1%,其中有5例死亡病例[48]。2000年至2009年,文献报道有40例患者出现吻合器痔固定术后直肠穿孔,其中35例患者需要粪便转流,1例采用低位直肠前切除,尽管经过了外科手术和复苏治疗,仍有4例患者死亡[49]。
多普勒引导下的痔切除术
多普勒引导下痔动脉结扎术(HAL)是采用特制的带有多普勒探头的肛门镜,探查识别每一个痔动脉并予以结扎。潜在优势是无需切除痔组织,减少疼痛。对于有脱垂症状的患者该术式也有黏膜固定的作用。总体来说,前瞻性研究表明采用HAL治疗具有很好的短期疗效[50]。一项系统回顾评估了28项研究,纳入了2904例Ⅰ-Ⅳ度痔病患者。复发率为3.0%-60.0%(数据池中复发率为17.5%),Ⅳ度痔患者术后复发率最高;0%-38%的患者需要术后镇痛;术后总体并发症发生率较低,总体出血发生率为5.0%,再次干预率为6.4%;手术时间19-35min[51]。一项随机前瞻性研究对比了RBL和HAL治疗Ⅱ、Ⅲ度痔病,RBL术后1年复发率为49%(87/176),HAL术后1年复发率为30%(48/161)(校准 OR =2.23 (95% CI, 1.42–3.51); p=0.0005),主要原因是RBL需要其他额外的处理方法来缓解症状(RBL组占32%,HAL组占14%);尽管HAL术后早期疼痛相对明显,但复发率、症状评分、并发症、5级EQ-5D版生活评估量表、失禁评分均没有差异;HAL相比RBL花费更高[52]。
外科痔切除术的并发症
痔切除术后并发症非常低,常见的是术后出血,大样本试验报道其发生率在1%-2%[41]。急性尿潴留发生率在1%-15%[53],在脊髓麻醉和HAL术后发生率较高。随着静脉输液量的减少和局部麻醉的应用,尿潴留的发生率可能会降低[54]。
2.采用外科痔切除术的患者应该采用多种方法镇痛,减少麻醉药品的应用促进伤口快速愈合。推荐等级:基于中等质量证据的强推荐,1B。
一项回顾研究中,115,775例痔病患者采用手术治疗,痔切除术后的疼痛程度在529项外科手术中排在23位[55]。因此大量的改良术式和术后管理试图减少这种疼痛[56]。局部使用2%地尔硫卓膏可减少传统痔切除术后麻醉药品的使用和疼痛评分[57,58]。一项荟萃分析纳入12项研究,1095例痔切除术患者,局部采用硝酸甘油治疗表现出良好的镇痛效果,这些患者比对照组更早恢复正常活动[59]。关于术中切断内括约肌的研究也表明LIS可有效减轻痔切除术后疼痛,LIS也可减少术后尿潴留和肛门狭窄的发生率。LIS的不良影响是可造成术后轻微肛门失禁,大多数情况下是临时的[60]。有三项RCT研究评估了肉毒毒素在痔切除术后的应用疗效,结果显示术后一周内疼痛是减轻的,不良反应有气体失禁[61]。最近的荟萃分析评估了甲硝唑在术后疼痛控制方面并不比安慰剂有优势[62]。有两项RCT评估了脂质布比卡因(LB)的镇痛疗效,第一项研究189例患者随机采用LB和安慰剂,疼痛强度评分在LB组中明显降低(141.8 vs 202.5; p<0.0001),更多的患者在12h(59%)至72h(28%)相对安慰剂保持了更好的镇痛效果(14% & 10%; p<0.0008 至72h)[63]。另一项研究,100例患者在痔切除手术完成时随机接受单剂量盐酸布比卡因75mg(0.25% with 1:200,000 肾上腺素)或脂质布比卡因(LB)66,199或266mg。术后72h LB各种剂量累计疼痛评分明显低于盐酸布比卡因(p<0.05)。LB 266mg量组术后12-72小时累计阿片类使用量明显低于盐酸布比卡因(p=0.019)。LB 266mg量组术后阿片类药物首次用药时间为19h,而盐酸布比卡因组首次用药时间为8h(p=0.005)。LB 266mg量组阿片类不良反应发生率为4%,盐酸布比卡因组不良反应发生率为35%(p=0.007)[64]。
REFERENCES
1. Schünemann HJ, Jaeschke R, Cook DJ, et al.; ATS Documents Development and Implementation Committee. An official ATS statement: grading the quality of evidence and strength of rec- ommendations in ATS guidelines and recommendations. Am J Respir Crit Care Med. 2006;174:605–614.
2. Wald A, Bharucha AE, Cosman BC, Whitehead WE. ACG clini- cal guideline: management of benign anorectal disorders. Am J Gastroenterol. 2014;109:1141–1157, (Quiz) 1058.
3. Peery AF, Crockett SD, Barritt AS, et al. Burden of gastroin- testinal, liver, and pancreatic diseases in the United States. Gastroenterology. 2015;149:1731–1741.e3.
4. Rivadeneira DE, Steele SR, Ternent C, Chalasani S, Buie WD, Rafferty JL; Standards Practice Task Force of The American Society of Colon and Rectal Surgeons. Practice parameters for the management of hemorrhoids (revised 2010). Dis Colon Rectum. 2011;54:1059–1064.
5. Guyatt G, Gutterman D, Baumann MH, et al. Grading strength of recommendations and quality of evidence in clinical guide- lines: report from an american college of chest physicians task force. Chest. 2006;129:174–181.
6. Arora G, Mannalithara A, Mithal A, Triadafilopoulos G, Singh
G. Concurrent conditions in patients with chronic constipa- tion: a population-based study. PLoS One. 2012;7:e42910.
7. Peery AF, Sandler RS, Galanko JA, et al. Risk factors for hemor- rhoids on screening colonoscopy. PLoS One. 2015;10:e0139100.
8. Harish K, Harikumar R, Sunilkumar K, Thomas V. Videoanoscopy: useful technique in the evaluation of hemor- rhoids. J Gastroenterol Hepatol. 2008;23(8 pt 2):e312–e317.
9. Gralnek IM, Ron-Tal Fisher O, Holub JL, Eisen GM. The role of colonoscopy in evaluating hematochezia: a population-based study in a large consortium of endoscopy practices. Gastrointest Endosc. 2013;77:410–418.
10. Siminoff LA, Rogers HL, Harris-Haywood S. Missed oppor- tunities for the diagnosis of colorectal cancer. Biomed Res Int. 2015;2015:285096.
11. Rex DK, Boland CR, Dominitz JA, et al. Colorectal cancer screening: recommendations for physicians and patients from the US Multi-Society Task Force on Colorectal Cancer. Am J Gastroenterol 2017;112:1016–1030.
12. Bibbins-Domingo K, Grossman DC, Curry SJ, et al; US Preventive Services Task Force. Screening for colorectal cancer: US Preventive Services Task Force recommendation statement. JAMA. 2016;315:2564–2575.
13. Alonso-Coello P, Guyatt G, Heels-Ansdell D, et al. Laxatives for the treatment of hemorrhoids. Cochrane Database of Syst Rev. 2005;(4):CD004649.
14. Johannsson HO, Graf W, Påhlman L. Bowel habits in hem- orrhoid patients and normal subjects. Am J Gastroenterol. 2005;100:401–406.
15. Garg P, Singh P. Adequate dietary fiber supplement along with TONE concept can help avoid surgery in most patients with advanced hemorrhoids. Minerva Gastroenterol Dietol. 2017;63: 92–96.
16. Perera N, Liolitsa D, Iype S, et al. Phlebotonics for haemor- rhoids. Cochrane Database of Syst Rev. 2012;8:CD004322.
17. Alonso-Coello P, Zhou Q, Martinez-Zapata MJ, et al. Meta- analysis of flavonoids for the treatment of haemorrhoids. Br J Surg. 2006;93:909–920.
18. MacRae HM, McLeod RS. Comparison of hemorrhoidal treatment modalities: a meta-analysis. Dis Colon Rectum. 1995;38:687–694.
19. El Nakeeb AM, Fikry AA, Omar WH, et al. Rubber band liga- tion for 750 cases of symptomatic hemorrhoids out of 2200 cases. World J Gastroenterol. 2008;14:6525–6530.
20. MacRae HM, McLeod RS. Comparison of hemorrhoidal treat- ments: a meta-analysis. Can J Surg. 1997;40:14–17.
21. Brown S, Tiernan J, Biggs K, et al. The HubBLe Trial: haem- orrhoidal artery ligation (HAL) versus rubber band ligation (RBL) for symptomatic second- and third-degree haemor- rhoids: a multicentre randomised controlled trial and health- economic evaluation. Health Technol Assess. 2016;20:1–150.
22. Shanmugam V, Thaha MA, Rabindranath KS, Campbell KL, Steele RJ, Loudon MA. Rubber band ligation versus excisional haemorrhoidectomy for haemorrhoids. Cochrane Database of Syst Rev. 2005;(3):CD005034.
23. Iyer VS, Shrier I, Gordon PH. Long-term outcome of rubber band ligation for symptomatic primary and recurrent internal hemorrhoids. Dis Colon Rectum. 2004;47:1364–1370.
24. Guy RJ, Seow-Choen F. Septic complications after treatment of haemorrhoids. Br J Surg. 2003;90:147–156.
25. Adami B, Eckardt VF, Suermann RB, Karbach U, Ewe K. Bacteremia after proctoscopy and hemorrhoidal injection sclerotherapy. Dis Colon Rectum. 1981;24:373–374.
26. Yano T, Yano K. Comparison of injection sclerotherapy be- tween 5% phenol in almond oil and aluminum potassium sul- fate and tannic acid for grade 3 hemorrhoids. Ann Coloproctol. 2015;31:103–105.
27. Moser KH, Mosch C, Walgenbach M, et al. Efficacy and safety of sclerotherapy with polidocanol foam in comparison with fluid sclerosant in the treatment of first-grade haemorrhoidal disease: a randomised, controlled, single-blind, multicentre trial. Int J Colorectal Dis. 2013;28:1439–1447.
28. Yano T, Nogaki T, Asano M, Tanaka S, Kawakami K, Matsuda
Y. Outcomes of case-matched injection sclerotherapy with a new agent for hemorrhoids in patients treated with or without blood thinners. Surg Today. 2013;43:854–858.
29. Miyamoto H, Asanoma M, Miyamoto H, Shimada M. ALTA in- jection sclerosing therapy:non-excisional treatment of internal hemorrhoids. Hepatogastroenterology. 2012;59:77–80.
30. Miyamoto H, Hada T, Ishiyama G, Ono Y, Watanabe H. Aluminum potassium sulfate and tannic acid sclerotherapy for Goligher grades II and III hemorrhoids: results from a multi- center study. World J Hepatol. 2016;8:844–849.
31. Linares Santiago E, Gómez Parra M, Mendoza Olivares FJ, Pellicer Bautista FJ, Herrerías Gutiérrez JM. Effectiveness of hemorrhoidal treatment by rubber band ligation and infrared photocoagulation. Rev Esp Enferm Dig. 2001;93:238–247.
32. Marques CF, Nahas SC, Nahas CS, Sobrado CW Jr, Habr-Gama A, Kiss DR. Early results of the treatment of internal hemor- rhoid disease by infrared coagulation and elastic banding: a prospective randomized cross-over trial. Tech Coloproctol. 2006;10:312–317.
33. Poen AC, Felt-Bersma RJ, Cuesta MA, Devillé W, Meuwissen SG. A randomized controlled trial of rubber band ligation ver- sus infra-red coagulation in the treatment of internal haemor- rhoids. Eur J Gastroenterol Hepatol. 2000;12:535–539.
34. Ahmad A, Kant R, Gupta A. Comparative analysis of Doppler guided hemorrhoidal artery ligation (DG-HAL) & infrared co- agulation (IRC) in management of hemorrhoids. Indian J Surg. 2013;75:274–277.
35. Albuquerque A. Rubber band ligation of hemorrhoids: a guide for complications. World J Gastrointest Surg. 2016;8:614–620.
36. Schulte T, Fändrich F, Kahlke V. Life-threatening rectal necrosis after injection sclerotherapy for haemorrhoids. Int J Colorectal Dis. 2008;23:725–726.
37. McCloud JM, Jameson JS, Scott AN. Life-threatening sepsis following treatment for haemorrhoids: a systematic review. Colorectal Dis. 2006;8:748–755.
38. Chan KK, Arthur JD. External haemorrhoidal thrombo- sis: evidence for current management. Tech Coloproctol. 2013;17:21–25.
39. Cavcić J, Turcić J, Martinac P, Mestrović T, Mladina R, Pezerović-Panijan R. Comparison of topically applied 0.2% glyceryl trinitrate ointment, incision and excision in the treat- ment of perianal thrombosis. Dig Liver Dis. 2001;33:335–340.
40. Greenspon J, Williams SB, Young HA, Orkin BA. Thrombosed external hemorrhoids: outcome after conservative or surgical management. Dis Colon Rectum. 2004;47:1493–1498.
41. Bhatti MI, Sajid MS, Baig MK. Milligan-Morgan (open) versus Ferguson haemorrhoidectomy (closed): a systematic review and meta-analysis of published randomized, controlled trials. World J Surg. 2016;40:1509–1519.
42. Xu L, Chen H, Lin G, Ge Q. Ligasure versus Ferguson hemor- rhoidectomy in the treatment of hemorrhoids: a meta-analysis of randomized control trials. Surg Laparosc Endosc Percutan Tech. 2015;25:106–110.
43. Mushaya CD, Caleo PJ, Bartlett L, Buettner PG, Ho YH. Harmonic scalpel compared with conventional excisional haemorrhoidectomy: a meta-analysis of randomized con- trolled trials. Tech Coloproctol. 2014;18:1009–1016.
44. Tsunoda A, Sada H, Sugimoto T, et al. Randomized controlled trial of bipolar diathermy vs ultrasonic scalpel for closed hem- orrhoidectomy. World J Gastrointest Surg. 2011;3:147–152.
45. Watson AJ, Hudson J, Wood J, et al.; eTHoS study group. Comparison of stapled haemorrhoidopexy with traditional excisional surgery for haemorrhoidal disease (eTHoS): a pragmatic, multicentre, randomised controlled trial. Lancet. 2016;388:2375–2385.
46. Jayaraman S, Colquhoun HDP, Malthaner RA. Stapled versus conventional surgery for hemorrhoids. Cochrane Database of Syst Rev. 2006;(4):CD005393.
47. Simillis C, Thoukididou SN, Slesser AA, Rasheed S, Tan E, Tekkis PP. Systematic review and network meta-analysis com- paring clinical outcomes and effectiveness of surgical treat- ments for haemorrhoids. Br J Surg. 2015;102:1603–1618.
48. Porrett LJ, Porrett JK, Ho YH. Documented complications of staple hemorrhoidopexy: a systematic review. Int Surg. 2015;100:44–57.
49. Faucheron JL, Voirin D, Abba J. Rectal perforation with life- threatening peritonitis following stapled haemorrhoidopexy. Br J Surg. 2012;99:746–753.
50. Lehur PA, Didnée AS, Faucheron JL, et al.; LigaLongo Study Group. Cost-effectiveness of new surgical treatments for hem- orrhoidal disease: a multicentre randomized controlled trial comparing transanal Doppler-guided hemorrhoidal artery li- gation with mucopexy and circular stapled hemorrhoidopexy. Ann Surg. 2016;264:710–716.
51. Pucher PH, Sodergren MH, Lord AC, Darzi A, Ziprin P. Clinical outcome following Doppler-guided haemorrhoidal artery liga- tion: a systematic review. Colorectal Dis. 2013;15:e284–e294.
52. Brown SR, Tiernan JP, Watson AJM, et al.; HubBLe Study team. Haemorrhoidal artery ligation versus rubber band li- gation for the management of symptomatic second-degree and third-degree haemorrhoids (HubBLe): a multicentre, open-label, randomised controlled trial. Lancet. 2016;388: 356–364.
53. Vinson-Bonnet B, Higuero T, Faucheron JL, Senejoux A, Pigot F, Siproudhis L. Ambulatory haemorrhoidal surgery: system- atic literature review and qualitative analysis. Int J Colorectal Dis. 2015;30:437–445.
54. Toyonaga T, Matsushima M, Sogawa N, et al. Postoperative uri- nary retention after surgery for benign anorectal disease: po- tential risk factors and strategy for prevention. Int J Colorectal Dis. 2006;21:676–682.
55. Gerbershagen HJ, Aduckathil S, van Wijck AJ, Peelen LM, Kalkman CJ, Meissner W. Pain intensity on the first day after surgery: a prospective cohort study comparing 179 surgical procedures. Anesthesiology. 2013;118:934–944.
56. Ternent CA, Fleming F, Welton ML, Buie WD, Steele S, Rafferty J; American Society of Colon and Rectal Surgeons. Clinical practice guideline for ambulatory anorectal surgery. Dis Colon Rectum. 2015;58:915–922.
57. Sugimoto T, Tsunoda A, Kano N, Kashiwagura Y, Hirose K, Sasaki T. A randomized, prospective, double-blind, placebo- controlled trial of the effect of diltiazem gel on pain after hem- orrhoidectomy. World J Surg. 2013;37:2454–2457.
58. Amoli HA, Notash AY, Shahandashti FJ, Kenari AY, Ashraf H. A randomized, prospective, double-blind, placebo-controlled trial of the effect of topical diltiazem on posthaemorrhoidec- tomy pain. Colorectal Dis. 2011;13:328–332.
59. Liu JW, Lin CC, Kiu KT, Wang CY, Tam KW. Effect of glyceryl trinitrate ointment on pain control after hemorrhoidectomy: a meta-analysis of randomized controlled trials. World J Surg. 2016;40:215–224.
60. Emile SH, Youssef M, Elfeki H, Thabet W, El-Hamed TM, Farid
M. Literature review of the role of lateral internal sphincterot- omy (LIS) when combined with excisional hemorrhoidectomy. Int J Colorectal Dis. 2016;31:1261–1272.
61. Siddiqui MR, Abraham-Igwe C, Shangumanandan A, Grassi V, Swift I, Abulafi AM. A literature review on the role of chemical sphincterotomy after Milligan-Morgan hemorrhoidectomy. Int J Colorectal Dis. 2011;26:685–692.
62. Wanis KN, Emmerton-Coughlin HM, Coughlin S, Foley N, Vinden C. Systemic metronidazole may not reduce posthem- orrhoidectomy pain: a meta-analysis of randomized controlled trials. Dis Colon Rectum. 2017;60:446–455.
63. Gorfine SR, Onel E, Patou G, Krivokapic ZV. Bupivacaine ex- tended-release liposome injection for prolonged postsurgical analgesia in patients undergoing hemorrhoidectomy: a multi- center, randomized, double-blind, placebo-controlled trial. Dis Colon Rectum. 2011;54:1552–1559.
64. Haas E, Onel E, Miller H, Ragupathi M, White PF. A dou- ble-blind, randomized, active-controlled study for post- hemorrhoidectomy pain management with liposome bupivacaine, a novel local analgesic formulation. Am Surg. 2012;78:574–581.