医学基础:风湿病的病因-病变过程-病变特点及类风湿性关节炎
·
风湿病概述
是与A组b型,溶血性链球菌感染有关的变态反应性疾病。病变主要累及全身结缔组织,属结缔组织病。
风湿病的病因
本病多发生于寒冷地区,与链球菌感染盛行地区一致。冬、春季气候寒冷而潮湿,易发生急性扁桃体炎、咽峡炎,从而导致风湿病。
基本病变
1.变质渗出期
此期持续约1个月。
2.增生期
其特点是:形成具有疾病特征性的风湿性肉芽肿,即Aschoff小体,对本病具有诊断意义。
3.瘢痕期
细胞成分减少,出现纤维母细胞,产生胶原纤维,并变为纤维细胞。整个小体变为梭形小瘢痕。此期经过约2~3个月。
病变发展过程大致可分以上三期。
各器官的病变
1.风湿性心脏病
(1) 风湿型心内膜炎
常侵犯心瓣膜,其中二尖瓣最常被累及,其次为二尖瓣和主动脉瓣同时受累。
(2)风湿性心肌炎
主要累及心肌间质结缔组织;心肌小动脉近旁的结缔组织发生纤维素样坏死,继而形成风湿小体。
(3)风湿性心包炎
主要累及心包脏层,呈浆液性或浆液纤维素性炎症。
风湿病在各器官的病变特点:
(1)风湿性心脏病:
是风湿病最有危害性的病变。风湿性心脏病又以风湿性心内膜炎的发生最多见,常引起慢性瓣膜病并影响心脏功能。
1)风湿性心内膜炎最常侵犯心瓣膜。又以二尖瓣最常累及,其次为二尖瓣和主动脉瓣联合受累。肺动脉瓣一般不被累及。侵犯的瓣膜一般都在左心室,而右心室一般不侵犯,左心室又以二尖瓣为主。
病变早期为浆液性心内膜炎,严重者可有Aschoff小体形成,并可形成疣状赘生物,常成串珠状单行排列于瓣膜闭锁缘,与瓣膜粘连紧密,故这种心内膜炎又称为疣状心内膜炎。疣赘物的特点:肉眼观呈灰白色半透明,一般不易脱落。镜下为由血小板和纤维素构成的白色血栓。部位:主要生于二尖瓣的心房面和主动脉瓣的心室面的闭锁缘上。病变后期:疣赘物可发生机化。
2)风湿性心肌炎主要累及心肌间质结缔组织。心肌小动脉附近的结缔组织先发生纤维素样坏死,继而形成Aschoff小体。反复发作者间质内小体发生纤维化,形成梭形小瘢痕。此外,尚可见到非特异性心肌炎改变,间质浆液渗出,淋巴细胞、浆细胞及巨噬细胞浸润,心肌纤维可见空泡变性和坏死改变。
3)风湿性心包炎病变主要累及心包脏层,呈浆液性或浆液纤维素性炎症。炎症可为局灶,或累及整个心外膜组织,在心外膜下的脂肪组织内可见到Aschoff小体。当渗出以纤维素为主时,心外膜表面有一层纤维素性渗出物。心包腔内可有大量浆液渗出形成心包积液。心包积液时,X线检查心脏呈梨形。“绒毛心”是此病的特点:由心外膜表面渗出的纤维素随心脏跳动而成绒毛状。恢复期因心包表面纤维素性渗出未被溶解吸收而发生机化粘连,可发生缩窄性心包炎。
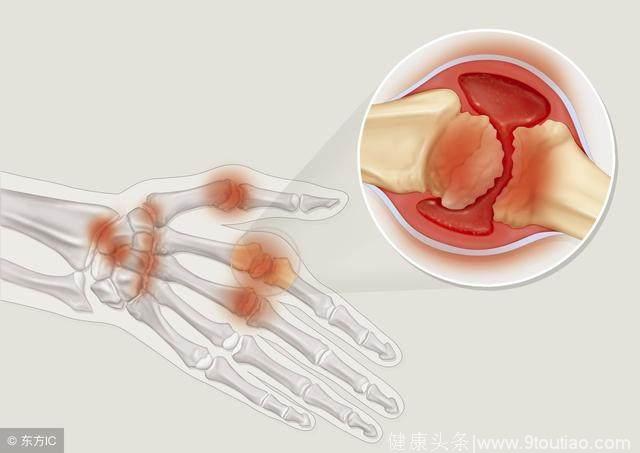
(2)风湿性关节炎累及大关节,最常见于膝和踝关节,关节先后受累,呈游走性。临床上常表现为大关节游走性疼痛。局部出现红、肿、热、痛和功能障碍。病变为浆液性炎。愈后一般不遗留关节变形。
(3)皮肤病变:最多见的和最富诊断意义的是环形红斑,多见于儿童,为风湿活动表现之一。镜下为非特异性渗出性炎。
(4)皮下结节:多见于四肢大关节附近,镜下,结节中央为大片纤维素样坏死,外周可见增生的成纤维细胞和组织细胞呈栅状排列,伴淋巴细胞浸润,为肉芽肿性病变。消退后遗留小的纤维瘢痕。
(5)风湿性动脉炎:大小动脉均可受累。血管壁发生粘液样变性和纤维素样坏死,可有Aschoff小体形成,可继发血栓及管腔狭窄。
(6)风湿性脑病:多见于5~12岁儿童,女孩较多。主要病变为风湿性动脉炎和皮质下脑炎,后者表现为神经细胞变性及胶质细胞增生,胶质结节形成。当病变主要累及基底节(尤以纹状体)黑质等部位时,患儿可出现面肌及肢体不自主运动,称为小舞蹈症。
一、类风湿性关节炎定义
是人体自身免疫性疾病,表现为外周关节的非特异性炎症。此时患病关节及其周围组织呈现进行性破坏,并致使受损关节发生功能障碍。类风湿关节炎的发病率女性高于男性,女性是男性的2~3倍。
二、类风湿性关节炎临床表现
1.疼痛:本病早期即有关节局部痛感,尤其是在活动期,并伴有触痛及压痛,此为最早出现、也是患者最敏感的体征。
2.僵硬:受累关节僵硬,尤其在晨起开始活动时最为明显,但活动一段时间后,将会逐渐有所改善。
3.肿胀:受累关节周围软组织呈弥漫性肿胀,且表面温度略高于正常关节。
4.畸形:后期病例一般均出现掌指关节屈曲及尺偏畸形;如发生在足趾,则呈现爪状趾畸形外观。
5.皮下结节:30%~40%的患者可出现皮下结节,此有助于对本病的诊断。可对皮下结节做病理检查而协助诊断。
6.体温升高:急性期的某些患者可出现发热,多为38℃以下的低热。
三、类风湿性关节炎诊断
1958年美国风湿病学学会提出了经过修改的诊断标准,许多国家都采用这一标准。现介绍如下:
(1)晨僵。
(2)至少一个关节活动时疼痛或有压痛。
(3)至少一个关节肿胀(软组织肥厚或积液而非骨质增生,为医生所看到。
(4)至少另一个关节肿胀(为医生所看到,两个关节受累所间隔的时间应不超过3个月。
(5)对称性关节肿胀(为医生所看到),同时侵犯机体两侧的同一个关节(如果侵犯近侧指间关节、掌指关节或趾关节时不需要完全对称),远侧指间关节的累及不能满足此项标准。
(6)骨隆起部或关节附近伸侧的皮下结节(为医生所看到)。
(7)标准的X线片所见(除骨质增生外,必须有受累关节附近的骨质疏松存在)。
(8)类风湿因子阳性。
(9)滑膜液中粘蛋白凝固不佳。
(10)具有下述滑膜病理学改变中的三个或更多:明显的绒毛增生;表层滑膜细胞增生及呈栅栏状;明显的慢性炎细胞(主要为淋巴细胞和浆细胞)浸润及形成淋巴结的趋势;表层或间质内致密的纤维素沉积;灶性坏死。
(11)皮下结节中的组织学改变应显示中心区细胞坏死灶,围绕着栅栏状增生的巨噬细胞及最外层的慢性炎症细胞浸润。
典型类风湿性关节炎:其诊断标准需上述项目中的7项。在(1)—(5)项中,关节症状至少必须持续6周。肯定类风湿性关节炎:其诊断需上述项目中的5项。在(1)—(5)项中,关节症状至少必须持续6周。可能类风湿性关节炎:其诊断需上述项目中的3项,(1)—(5)项中至少有1项。其关节症状至少必须持续6周。