从强化降压更多获益的新证据,探讨更积极的高血压全程管理|全程心专栏
【导语】高血压作为独立的危险因素,在心血管疾病的发生发展中发挥重要作用。控制血压,降低心血管事件的风险,是高血压治疗的根本目标。从2015年SPRINT研究到ESC 2020发布的BPLTTC研究,近几年的研究进展带来了高血压治疗的新理念,强化降压更多获益得到越来越多的证据支持。对高血压患者进行早期、强化、全程的血压管理,有助于控制心血管疾病的发展,改善患者预后。
高血压是心血管病防控的重中之重
全球心血管疾病与危险因素负担最新报告(GBD 2019)显示,近30年来全球心血管疾病负担持续增加,心血管病患病人数几乎翻倍(从1990年2.85亿增加至2019年5.23亿),而高血压是居于首位、可干预的危险因素[1]。在我国,因高血压造成的死亡占全部死亡的24.6%;在所有心血管病死亡中,64%归因于高血压[2]。
关于血压和心血管事件的相关性,早在2002年一项对全球61个人群(约100万人)的前瞻性观察研究的荟萃分析发现,基线血压
从115/75mmHg开始
,血压每升高20mmHg/10mmHg,心脑血管病发生的风险增加一倍[3]。
今年6月《美国医学会杂志·心脏病学》(JAMA Cardiology)发表的一项研究提示[4],在没有心血管疾病及危险因素、血压正常的人群中,收缩压(SBP)从90mmHg开始,冠状动脉钙化(CAC)以及发生ASCVD的风险随着SBP升高呈逐步增加的趋势,SBP水平每升高
10mmHg
,ASCVD风险
增加53%
(图1)。
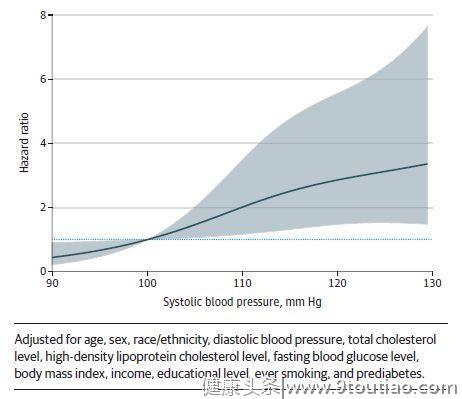
图1 收缩压与心血管疾病的风险比
此外,今年9月BMJ发表的一项纳入450万人的系统回顾与荟萃分析显示,在18-45岁这个年轻群体中,与理想血压(<120/80mmHg)相比,哪怕是血压处于120-129/80-84mmHg的正常范围之内,发生心血管事件的风险仍会
增加19%
;而且心血管事件的风险随着血压升高而升高,对于血压≥160/100mmHg的2级高血压患者而言,心血管事件的风险
增加215%
[5]。这些研究均提示,对血压水平升高和其他危险因素的早期预防具有重要意义。
更积极的血压管理趋势:强化降压更多获益
关于降压目标值的讨论由来已久,众多高血压指南建议将多数高血压患者的收缩压控制在<140mmHg。2014年美国JNC8更为宽松的血压控制目标(≥60岁人群SBP<150/90mmHg,<60岁、合并糖尿病、慢性肾脏病患者SBP<140/90mmHg)[6]一度引发广泛争论。
其后,2015年SPRINT研究发布,为强化降压理念增加了重磅砝码。SPRINT研究显示,在包括老年人群在内的一般健康状况较好的高血压患者群中,与标准降压(SBP<140mmHg)相比,强化降压至SBP<120mmHg,心脑血管事件风险降低25%(HR=0.75,图2),全因死亡风险降低27%(HR=0.73)[7]。
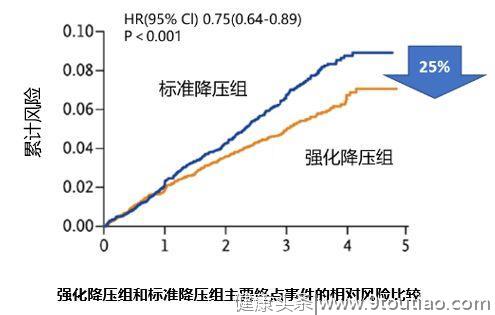
图2 SPRINT研究强化降压组和标准降压组主要终点事件的相对风险比较
尽管SPRINT研究本身也存在一些值得讨论的问题,但其突破性的结果对各国指南的修订带来了不同程度的影响。2017 AHA/ACC指南[8]将高血压的诊断界值由140/90mmHg下调至130/80mmHg,并将130/80mmHg作为大多数高血压患者的降压目标值。2018年欧洲高血压指南[9]和2018年中国高血压指南[10]在治疗方面也体现出更为积极的策略,将<140/90mmHg作为多数高血压患者的初步/基本控制目标,能耐受和部分高危及以上的患者可进一步降至130/80mmHg以下,体现了对强化降压治疗获益的肯定。
ESC 2020公布的最新BPLTTC荟萃分析再度引发热议,进一步支持了强化降压更多获益的理念。其结果显示,SBP每降低5mmHg,主要心血管事件的相对风险降低约10%,其中患卒中、缺血性心脏病、心力衰竭和心血管疾病死亡的风险分别降低13%、7%、14%和5%;无论基线血压水平如何、也无论既往是否有心血管疾病,降压治疗均可带来心血管获益(图3)[11]。BPLTTC研究结果提示,使用降压药物的决定不应单纯基于心血管病史或当前的血压水平,降压药物治疗应更积极地用于心血管病的一级和二级预防。BPLTTC研究也引发进一步思考:未来如何更加科学制定降压策略,降压目标是否需要进一步下调等等。
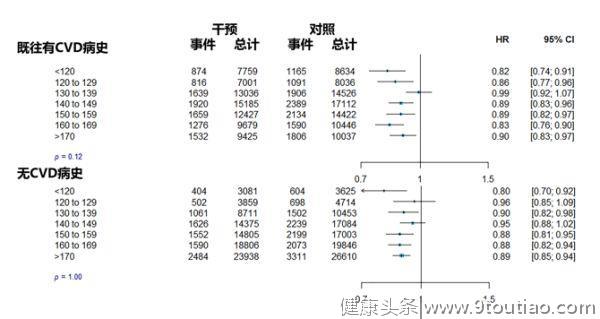
图3 BPLTTC研究SBP每降低5mmHg对主要心血管事件的影响
优化治疗策略,助力高血压全程管理
鉴于高血压是一种心血管综合征,高血压治疗的根本目标是降低发生心脑肾与血管并发症和死亡的总风险,应根据患者的血压水平、靶器官损害以及合并临床疾病等情况,合理使用药物,制定个体化治疗方案。在条件允许的情况下,采取强化降压的治疗策略,以取得最大的心血管获益。血压达标不仅要诊室血压达标,还需要平稳达标、尽早达标、长期达标。指南推荐,优先使用长效降压药物,以有效控制24小时血压,更有效预防心脑血管并发症发生。
肾素血管紧张素醛固酮系统(RAAS)在高血压发生发展中起着重要的作用。血管紧张素受体拮抗剂(ARB)通过与AT1受体结合,抑制血管紧张素Ⅱ的多种生物学作用,发挥降压作用,并且ARB在靶器官保护和心血管事件的预防方面积累了丰富的循证医学证据。多项大规模的临床研究显示,ARB可降低高血压患者心血管风险,降低糖尿病或肾病患者的蛋白尿及微量白蛋白尿[10]。基于此,国内外高血压指南在推荐ARB作为一线降压药物的同时,还推荐多个强适应证,包括左心室肥厚、心力衰竭、蛋白尿/微量白蛋白尿、冠心病,以及心房颤动等。
此外,高血压作为一个需要长期管理的慢性病,患者的依从性不容忽视,依从性差是导致血压控制不佳的重要因素[12]。除了加强患者教育,在选择降压药物时,也要充分考虑药物对依从性的影响。ARB耐受性更好,很少因不良反应停药。一项纳入347例患者的前瞻性临床研究评估了几大类降压药物的治疗依从性和降压疗效,结果显示ARB长期服用(观察24个月)患者依从性更好(
ARB 68.5%
,ACEI 64.5%,CCB 51.6%,β阻滞剂 44.8%,利尿剂 34.4%,图4),降压幅度也更大(
ARB –11.2/–5.8mmHg
,ACEI –10.5/–5.1mmHg,CCB –8.5/–4.6mmHg,β阻滞剂 –4.0/–2.3mmHg,利尿剂 –2.3/–2.1mmHg)[13]。无论是单药治疗还是联合应用,ARB都是提升达标率、助力高血压全程管理的利器。

图4 不同降压药物的治疗依从性
结语
降压治疗是心血管病防治的重要策略,最新研究进展及各国指南变迁均体现出严格血压控制的重要性。早期治疗、强化降压使患者获益更大,推荐优先使用长效降压药物,有效控制24小时血压,更有效预防心脑血管并发症发生。ARB在有效降压的同时实现靶器官保护,且患者耐受性较好,坚持ARB类药物的规范化应用,有助于实现降压达标、全程达标。
本文指导专家
姚朱华 教授
天津市人民医院心内科主任
教授、主任医师、研究生导师
Fellow of ESC
中华医学会心血管病分会冠脉腔内影像与功能学组委员
天津市医师协会心血管内科医师分会副会长
中国医师协会心血管内科医师分会全国委员
天津市医师协会心律学专委会主任委员
中国医促会心血管预防与治疗分会常委
中国医促会胸痛分会常委
中国老年学和老年医学学会心脑血管病专业委员会常委
中国医促会动脉硬化性血栓学会常委