发现高血压了不在乎,在乎时已是尿毒症
发现高血压了不在乎,在乎时已是尿毒症
天津大学泰达医院 李青
每一个数字都触目惊心:血肌酐1011µmol/L,血钾6.4mmol/L,二氧化碳结合力13.9mml/L,血红蛋白62g/L,双肾萎缩!
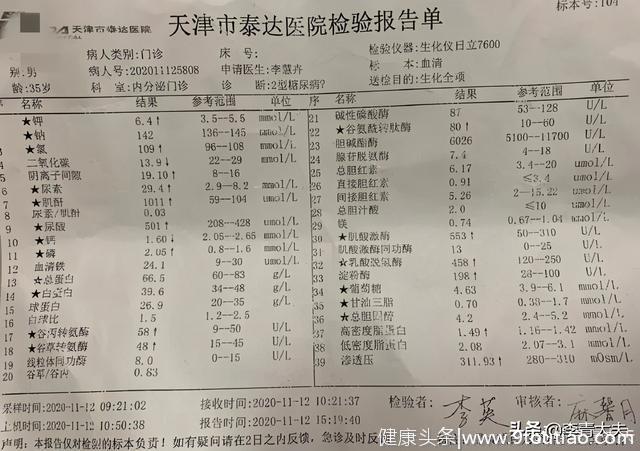
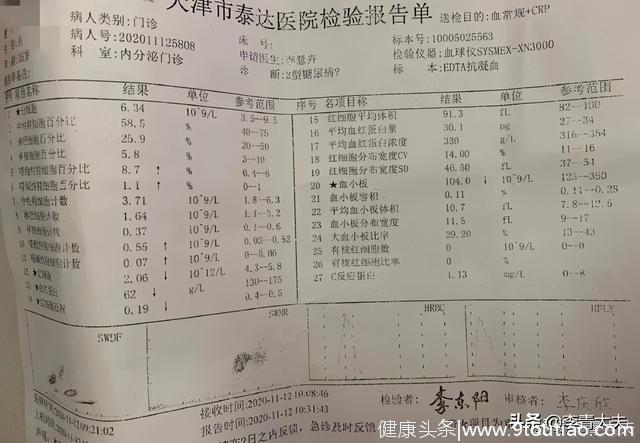


这是一位35岁患者刚做的检查结果。已经是尿毒症、高钾血症、严重的酸中毒和严重的肾性贫血,肯定需要透析了,但他是一个没有职工医保的进城务工人员。

他几年前就发现高血压,最高血压接近200mmHg,但从来没有做过检查,血压高了,或者头痛剧烈了就吃几天药,感觉好了就停药。前几天流鼻血,耳鼻喉科检查发现血压特别高,建议他到内科检查治疗,这才开始正规的检查,结果已经是肾病晚期。

从病情分析,他应该是早就出现了肾小球肾炎,估计得有10年时间,因为肾炎引起肾性高血压;肾炎没有得到治疗,持续进展到晚期尿毒症;尿毒症又引起代谢性酸中毒、高钾血症和肾性贫血。10年时间,哪怕做一个简单的尿常规、抽血查一次肾功能就能发现问题,花不了多少时间,也花不了多少钱。
在门诊时,他老婆抱着一个2岁大小的儿子(没有问是第几胎),又痛心又气愤的说他,那么年轻血压就高,早就让他看病,他就是不看,真不知道以后怎么办?
是啊,早发现、早治疗肯定不会发展到这个地步。也许他钱紧张,但以后钱会更紧张;也许他没有时间,不过,以后他会花大量的时间在医院透析。

他这个年龄,父母已老,孩子尚小,本来是家里的顶梁柱,以后会给家庭带来巨大的经济负担,就是因为一个并不是不能治疗的慢性肾炎。
一、什么是尿毒症?
尿毒症不是一个病,而是各种慢性肾脏病的最终结局。也就是说,无论是肾小球肾炎,还是糖尿病肾病,还是狼疮性肾炎等,如果不控制,任由其发展,到了晚期,肾功能大部分丧失,就是尿毒症。
一般来说,当肾小球滤过率<15 ml/min,或者血肌酐>707 µmol/L,并伴有水、电解质和酸碱平衡紊乱及其他全身症状时,就诊断为终末期肾脏病,也叫慢性肾脏病5期。这个时候患者会出现毒性代谢废物蓄积、酸中毒、高血钾等,所以通俗的称尿毒症。
二、尿毒症有什么表现?
肾脏是个排泄器官,同时具有滤过功能和内分泌功能。
1、滤过功能:肾脏就像人体的“滤过器”,人体每天产生的代谢废物比如尿素、肌酐、尿酸等都会被“过滤”出来随尿液排掉,而血液中的细胞、蛋白质、脂肪等物质被保留。
肾脏还像一个“后阀门”,对维护人体水、电解质及酸碱度的平衡以及血压的稳定都发挥着巨大的作用。
2、内分泌功能:
①、分泌肾素:肾脏受到损伤后,就会分泌一种物质叫肾素,肾素启动一个“多米诺骨牌效应”导致高血压,称肾性高血压;
②、分泌促红细胞生成素:促进红细胞的生成,肾功能下降后,促红素分泌减少,红细胞生成障碍,导致贫血,称肾性贫血;
③、活化维生素D3,皮肤经过紫外线照射的维生素D必须经过肾脏的活化才具有活性,肾功能下降后,活性维生素D缺乏,钙吸收不良,导致骨质疏松等,称肾性骨病。
所以,肾功能受损后,不但出现滤过功能障碍,比如血肌酐、尿素氮和血尿酸升高,以及水肿、酸中毒、高血钾等,而且还出现内分泌功能障碍,比如高血压、贫血、缺钙、骨质疏松等。
1、蛋白尿:
蛋白尿在肾病早期就已经出现,并随着肾脏病的加重而持续存在甚至加重。但到了尿毒症期,肾脏的滤过功能大大降低,蛋白的漏出也随之减少,所以尿毒症期的蛋白尿可能要减轻。
2、水肿:
水肿是尿毒症特征性的表现,也是患者到肾内科就诊最常见的症状。
有的水肿主要发生在组织疏松的部位比如眼睑、面部等,往往伴有高血压,这种水肿常常因为体内钠蓄积引起;有的水肿主要发生在位置低的部位比如小腿,往往伴有胸水、腹水等,这种水肿常常因为低蛋白引起。
3、高血压:
90%以上的尿毒症患者都会出现高血压。尿毒症患者的血压非常高,而且难以控制。
4、血肌酐增高:
血肌酐是人体的代谢废物,正常情况下经肾脏排出体外。一旦血肌酐升高,就表示肾功能下降,而且血肌酐升高的程度,基本反映肾功能受损的程度。血肌酐是诊断尿毒症的重要指标。
5、胃肠道症状:
血肌酐、尿素氮等代谢废物在体内蓄积,并刺激胃肠道粘膜导致水肿和炎症,引起食欲减退、恶心、呕吐、食量下降、慢性腹泻或者便秘等胃肠道症状。
6、尿量改变:
正常成人24小时尿量在1500ml左右, 尿量少于400ml叫少尿,少于100ml叫无尿。
一些尿毒症患者会出现少尿甚至无尿,并多伴有水肿甚至心衰。但也有患者并不出现少尿和无尿,所以不能以尿量来判定是否有尿毒症或者尿毒症的轻重。
肾小管受损的患者还会出现夜尿增多。
7、贫血:
慢性肾衰竭,肾脏分泌的促红细胞生成素减少,红细胞生成障碍,就会出现贫血,称肾性贫血。一般来说,肾小球滤过率小于60ml/min后就会出现肾性贫血,表现为面色萎黄、眼结膜苍白、唇甲苍白无光泽等。
8、反复发生骨折
肾功能下降后,活性Vit D缺乏,钙吸收障碍,而且丢失增多,就会出现缺钙、高磷、骨质疏松等一系列问题。
骨质疏松发生后,一点小的外力就引发骨质。所以,对老年人严重的骨质疏松或者莫名其妙的骨折要检查肾功能。
9、皮肤瘙痒
代谢废物在体内蓄积,刺激皮肤出现干燥、脱屑等。磷在皮肤沉积还引起皮肤瘙痒。
10、反复心衰
长期肾性高血压损害心脏,以及钠排泄障碍、钠水潴留加重心脏负担,尿毒症患者的心功能大多不好,所以反复发生心衰。
不可否认,尿毒症很严重,许多人也因此误认为尿毒症肯定有很严重的症状。但其实也不尽然,就像这位患者,似乎也没有什么特别难受的感觉,否则早来就医了。要不是高血压导致了鼻出血,估计他可能还不来医院检查呢。
三、尿毒症是怎么引起的呢?
引起尿毒症的原因很多,有原发于肾脏的疾病,也有其他疾病损害到肾脏再发展而来。
美国最新公布导致尿毒症的四大原因是:糖尿病肾病(43.2%)、高血压性肾脏病(23%)、肾小球肾炎(12.3%)和多囊肾(2.9%)。而我国目前仍以肾小球肾炎列首位,概况起来,常见的原因有:
肾小球肾炎和多囊肾是原发性肾脏病,糖尿病肾病、高血压性肾脏病、狼疮性肾炎、紫癜性肾炎等等是继发性肾脏病。
1、肾小球肾炎:
也就是常说的慢性肾炎,主要表现为蛋白尿、血尿、高血压、水肿等。慢性肾小球肾炎是目前我国尿毒症的主要病因。
2、糖尿病肾病:
如果血糖得不到有效控制,大约5年就会发生糖尿病肾病,如果再继续发展,尿蛋白越来越多,血肌酐越来越高,就发展到尿毒症。
糖尿病肾病是欧美国家和日本尿毒症的第一大病因。
但据最新的统计资料,自2012年开始,糖尿病已经超过慢性肾炎成为我国慢性肾脏病的第一大原因。由于从慢性肾脏病到尿毒症需要一定的过程,估计若干年后,中国也会跟欧美国家一样,糖尿病肾病将成为尿毒症的第一大病因。
3、高血压性肾脏病:如果血压得不到有效控制,大约5~10年就会发生高血压性肾脏病,如果再继续发展,肾小球滤过率越来越低,则发展为尿毒症。
4、多囊肾:
多囊肾是一种遗传病,双肾被多个大小不等的囊肿所占据,囊肿越长越大,正常肾组织受挤压越来越萎缩,最终肾功能下降发展到尿毒症。
5、自身免疫性疾病肾损害:
最容易引起尿毒症的自身免疫性疾病是系统性红斑狼疮和系统性小血管炎等,可以这样说,这两个自身免疫性疾病都会引起肾损害,并大多死于尿毒症。
6、梗阻性肾病:
长期尿路梗阻,比如中老年男性的前列腺增生,反复、多发的输尿管结石,先天性或者后天性输尿管狭窄等,尿液逆流就会导致肾脏损伤,严重者发展为尿毒症。
7、痛风性肾病:
血尿酸高不仅仅引起痛风性关节炎,还会损害肾脏引起尿酸性肾结石和痛风性肾病,严重者可以发展到尿毒症。
8、药物性肾损害:
长期大量使用肾毒性药物,也会损害肾脏发展到尿毒症。易导致肾损害的药物有抗菌素、解热镇痛药、一些中药等。
9、慢性肾盂肾炎:
反复的尿路感染,感染逆行性损害肾脏,严重者发展到尿毒症。
10、其他原因:
过敏性紫癜肾炎、多发性骨髓瘤肾损害、病毒相关性肾炎
四、尿毒症怎么治疗?
一般来说,慢性肾脏病发展到尿毒症,病情是不可逆的,一般要采取肾脏替代治疗,包括血液透析、腹膜透析和肾移植。
血液透析和腹膜透析各有利弊,具体到某一个患者,可以根据病情及个人经济、生活状况进行选择。
中青年患者,如果经济状况允许,而且能找到合适肾脏供体的话,也可以做肾移植。
据统计,有一半的尿毒症患者死于心血管疾病,所以,不是说尿毒症病人只要透析就万事大吉了。透析的同时,积极的内科治疗,避免出现心血管并发症仍是非常必要的。
这些内科治疗措施包括:
1、饮食控制:低盐低脂优质低蛋白饮食;
2、严格的控制血压:以沙坦类降压药为基础的多药联合,将血压控制在140/90mmHg以下;
3、纠正肾性贫血:罗沙司他、促红细胞生成素以及铁剂;
4、纠正钙磷代谢紊乱:补充维生素D,补钙、降磷等;
5、对症治疗:利尿,胃粘膜保护剂等。
这位患者,目前真正危险的不是血肌酐高,也不是高血压和贫血,而是代谢性酸中毒和高钾血症,后者可能直接导致心搏骤停。所以,降钾、纠正酸中毒是当务之急,其次,控制血压、准备透析、纠正贫血等治疗。
四、肾脏病与高血压
我们常说的高血压,如果不特殊说明,指的是原发性高血压,是由遗传饮食及不健康的生活习惯(钠摄入多、长期大量饮酒、肥胖、焦虑紧张晚睡等精神因素)共同作用的结果。一般来说,原发性高血压大多40岁以后发病,血压很少超过200/120mmHg。
还有一些高血压,是由某些疾病比如慢性肾脏病、肾动脉狭窄、肾上腺增生等引起,称继发性高血压,具体的称肾性高血压、肾血管性高血压和原发性醛固酮增多症性高血压。一般说来,继发性高血压大多40岁前发病,而且血压居高不下,常常超过200/120mmHg,多种降压药联合治疗都很难控制。
比如这位患者,就医时用着2种降压药,血压还170/120mmHg。
长期高血压,会导致肾损害和肾衰竭。
但更常见的情况是,慢性肾脏病引起了肾性高血压,高血压又反过来加重肾损害。肾脏病与高血压形成一个相互伤害的恶性循环链。
无论是高血压引起的肾脏病,还是肾脏病引起的高血压,只要是血压居高不下,肾功能就会快速下降,很快就会发展为尿毒症。
而无论什么原因的高血压,只要严格控制达标,比如把血压控制在130/80mmHg,就能延缓肾损害。
所以说,降压治疗是慢性肾脏病的核心治疗,应贯穿于肾脏病治疗的始终。
这位患者,20多岁就发现高血压,他既没有检查高血压的原因,又没有严格的控制血压,任由肾脏病和高血压长驱直入、为所欲为,最后毁掉了整个肾脏及身体。
年轻人高血压,大多是由其他疾病引起,所以年轻人出现高血压一定要查原因。早查明原因,早针对性治疗,既避免原发病加重,又避免高血压的并发症。
而所有的高血压患者,都要做尿常规、肾功能等肾脏方面的检查。
医生一直在科普这个理念,可是为什么总有人不听呢?
事故都是多个失误巧合在一起的结果,疾病也是。
有些人的灾难是偶然的,有些人的灾难是必然的。有的灾难无法避免,有的灾难完全可以避免。