2021PUDF|血糖控制与并发症预防——胰岛素治疗的利与弊
医脉通编辑整理,未经授权请勿转载。
2021年5月15日,“胰岛素100年——2021北大糖尿病论坛”于北京召开,本次会议上,解放军总医院内分泌科陆菊明教授以《血糖控制与并发症预防——胰岛素治疗的利与弊》为题进行了精彩的学术报告。
陆菊明教授首先介绍了中国糖尿病患者的临床现状,重点围绕胰岛素治疗的临床获益与不足进行了深入探讨,并在最后对未来新型胰岛素的研究趋势进行了展望。

陆菊明 教授
●解放军总医院内分泌科主任医师 博士生导师
●担任中华医学会糖尿病学分会副主任委员
●解放军医学会内分泌专业委员会主任委员
●北京高血压联盟副会长
●中华糖尿病杂志副总编
●中国糖尿病杂志副总编等
胰岛素是控制血糖的重要药物
2020年糖化血红蛋白监测网(CNHSS)研究数据显示,中国2型糖尿病(T2DM)患者糖化血红蛋白(HbA1c)达标(<7%)比例仅为27.7%。β细胞进行性衰竭导致血糖逐步恶化是达标率低的原因之一。
同时,血糖长期控制不佳可能引发视网膜病变、糖尿病肾病、心血管疾病等并发症。陆教授表示,胰岛素是血糖控制最有效的药物。与其他降糖药相比,胰岛素可更有效地控制血糖,降低糖尿病患者的HbA1c水平(图1)。
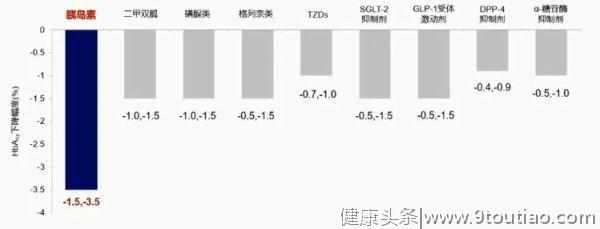
图1 不同降糖药物治疗HbA1c的下降幅度
胰岛素治疗的临床获益
胰岛素诞生迄今100年,大量RCT研究证实,胰岛素治疗给糖尿病患者带来多重获益(图2)。陆教授从胰岛素治疗的降血糖作用、改善改善β细胞功能和降低微血管并发症发生风险三个方面进行阐述。
图2 胰岛素治疗获益的相关研究
1.快速解除糖毒性,促进血糖达标
DCCT研究表明,1型糖尿病(T1DM)患者中,与常规治疗相比,胰岛素强化治疗可显著降低患者的HbA1c水平。UKPDS研究以T2DM为研究对象,结果显示,与常规治疗相比,强化治疗(磺脲类药物或胰岛素)可显著降低患者的HbA1c水平(图3)。可见,不论是T1DM还是T2DM患者,胰岛素治疗均可有效降低患者的HbA1c水平。
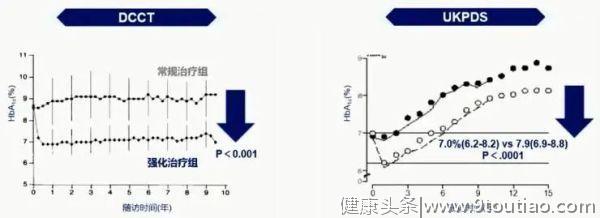
图3 DCCT和UKPDS的研究结果
此外,。一项纳入中国T2DM患者的研究表明,起始胰岛素强化治疗(胰岛素泵/每日多次注射胰岛素)的患者HbA1c<7%的达标率可达95%以上,显著高于口服降糖药患者的83.5%(图4)。
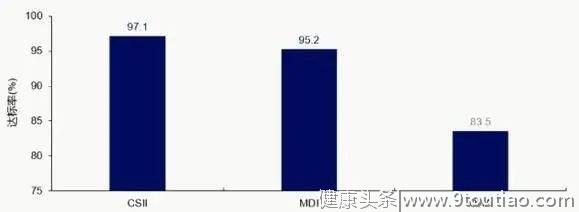
图4 胰岛素泵/每日多次注射胰岛素与口服降糖药患者的达标率
控制空腹血糖(FPG)是血糖控制的目标之一。甘精胰岛素的研发,解决了糖尿病患者FPG控制不佳的难题。ORIGIN研究表明,75%以上接受甘精胰岛素的糖尿病患者,可将空腹血糖长期(≥5年)控制在6mmol/L以下;研究结束时,甘精胰岛素治疗组患者的平均FPG仅为5.2mmol/L。
2.改善β细胞功能,减少胰岛素抵抗
采用葡萄糖处置指数(DI)评估β细胞的功能发现,与口服降糖药相比,胰岛素强化治疗(IIT)可显著提高β细胞功能。一项纳入长病程T2DM患者的研究表明,10~14天的短期IIT,可显著提高β细胞功能,减少胰岛素抵抗(图5)。
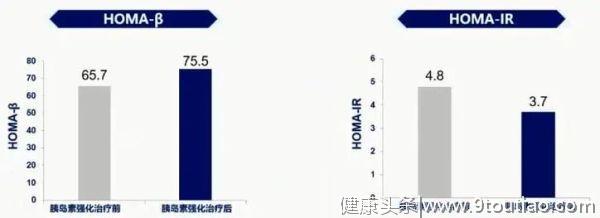
图5 胰岛素强化治疗前后患者的β细胞功能和胰岛素抵抗变化情况
3.降低微血管并发症发生风险
除了证实降糖疗效,DCCT研究还证实胰岛素强化治疗的可有效降低T1DM患者微血管并发症的发生风险。研究发现,与常规治疗相比,胰岛素强化治疗可降低76%的视网膜病变风险和34%的微量蛋白尿风险(图6)。DCCT长期随访研究表明,胰岛素强化降糖治疗还可降低大血管并发症发生风险。此外,UKPDS研究和Kumamoto研究,也证实胰岛素强化治疗可带来大血管及微血管获益。
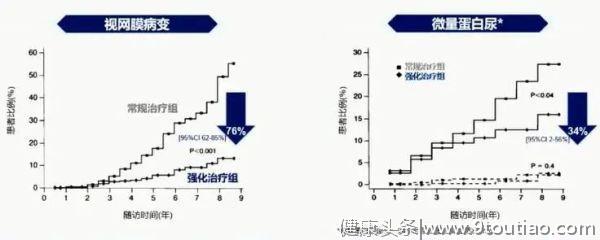
图6 胰岛素强化降糖治疗可降低视网膜病变和微量蛋白尿的发生风险
胰岛素治疗的不足
胰岛素百年研发的过程中,从动物胰岛素、重组人胰岛素、胰岛素类似物和新型胰岛素,一次次的突破解决了胰岛素的局限性。但目前胰岛素治疗仍存在一些不足:
1)无法模拟人体生理性胰岛素分泌;
2)引发低血糖;
3)导致患者体重增加;
4)患者依从性差。
这些问题为未来的胰岛素研发创新指明了方向。陆教授表示,未来我们希望新型胰岛素具备作用时间长、起效快速、使用方便、能感应血糖变化等特点。
小结
最后,陆菊明教授总结道,控制血糖是糖尿病治疗的目标之一。血糖控制不佳可能导致糖尿病患者视网膜病变、糖尿病肾病、心血管疾病等并发症的发生,严重影响患者生活质量。胰岛素是糖尿病治疗中的重要手段,在降低血糖的同时,还可改善β细胞功能和降低微血管并发症的发生风险。尽管现有胰岛素还存在一些局限性,但随着研发创新,未来一定会涌现起效快速、使用方便的新型胰岛素,满足更多糖尿病患者的治疗需求。