探寻助力血糖早期达标与远期预后的有效方法!

1
血糖达标的困境及解决方法的探寻
美国全国健康与营养检查调查(NHANES)显示[1],自2005年起,过去10年内糖尿病患者的血糖达标率[达到糖化血红蛋白(HbA1c)<7%的患者比例]仅约50%。而中国的血糖达标率更是不容乐观,3B研究显示[2],中国2型糖尿病(T2DM)患者血糖、血脂、血压控制率很低,综合控制率仅5.6%,急需寻找更好的管理策略来提高T2DM患者的综合达标率,降低未来糖尿病并发症的风险。 图1 中国T2DM患者血糖、血脂、血压控制率林少达教授通过对比UKPDS、ADVANCE、ACCORD、VADT这4项经典大型研究[3-7],提出患者早期的血糖控制情况将影响“代谢记忆”,早期强化干预会给患者带来长期获益;而初始血糖控制不佳的不良“代谢记忆”效应会增加糖尿病并发症风险。UKPDS在随访研究中也强调,诊断初期进行强化治疗,使血糖控制在理想范围并持之以恒,可以显著减少心梗、全因死亡、微血管病变的发生[3]美国糖尿病协会(ADA)和中华医学会糖尿病学分会(CDS)指南推荐,以二甲双胍单药作为起始治疗药物[8-9]。但ADOPT研究显示[10],在新诊断T2DM患者中,单药长期治疗并不能将血糖控制在理想水平。尽管指南建议及时强化治疗,但现实情况下强化治疗存在至少1.6年以上的用药延迟。一项回顾性队列研究[11]为探索强化治疗时机和血糖控制结果的联系,纳入2004年1月到2006年12月间英国81573名T2DM患者,随访5年后,结果显示在HbA1c≥7.0%、HbA1c≥7.5%和HbA1c≥8.0%三组患者中,基线使用1种口服降糖药的患者启动强化治疗的中位时间分别2.9、1.9和1.6年。同时,有研究指出延迟强化治疗1年,T2DM患者心血管事件的风险增加[12]。早期积极联合治疗可能对维持血糖控制更有效,与二甲双胍单药治疗相比,早期联合治疗HbA1c水平降低更显著,并能减少心血管疾病的风险[13-14]。最新的VERIFY研究提示,早期联合用药,将会促进长期获益。林教授指出,VERIFY研究实际上是对UKPDS研究的补充。该研究的目的是评价早期二甲双胍联合维格列汀对比二甲双胍单药起始阶梯治疗对新诊断的T2DM患者血糖控制的长期影响,对β细胞功能的作用,以及对远期并发症的影响。林教授提出,既往二甲双胍联合格列齐特或格列苯脲,极易发生低血糖事件,而联合二肽基肽酶-4抑制剂(DPP-4i),如维格列汀能极大地降低这种风险,并且能够通过内源性胰高血糖素样肽1(GLP-1)促进β细胞分泌和增殖,保护β细胞。VERIFY研究的主要结果显示,早期联合组首次治疗失败风险显著降低49%,首次治疗失败中位时间显著延长2年;次要结果显示,早期联合组第二次治疗失败风险显著降低26%研究随访5年的结果显示[16],早期联合组HbA1c<7%、<6.5%和<6%的患者比例均高于单药起始阶梯治疗组。而且,早期联合组的安全性和单药起始阶梯治疗组相当。
图1 中国T2DM患者血糖、血脂、血压控制率林少达教授通过对比UKPDS、ADVANCE、ACCORD、VADT这4项经典大型研究[3-7],提出患者早期的血糖控制情况将影响“代谢记忆”,早期强化干预会给患者带来长期获益;而初始血糖控制不佳的不良“代谢记忆”效应会增加糖尿病并发症风险。UKPDS在随访研究中也强调,诊断初期进行强化治疗,使血糖控制在理想范围并持之以恒,可以显著减少心梗、全因死亡、微血管病变的发生[3]美国糖尿病协会(ADA)和中华医学会糖尿病学分会(CDS)指南推荐,以二甲双胍单药作为起始治疗药物[8-9]。但ADOPT研究显示[10],在新诊断T2DM患者中,单药长期治疗并不能将血糖控制在理想水平。尽管指南建议及时强化治疗,但现实情况下强化治疗存在至少1.6年以上的用药延迟。一项回顾性队列研究[11]为探索强化治疗时机和血糖控制结果的联系,纳入2004年1月到2006年12月间英国81573名T2DM患者,随访5年后,结果显示在HbA1c≥7.0%、HbA1c≥7.5%和HbA1c≥8.0%三组患者中,基线使用1种口服降糖药的患者启动强化治疗的中位时间分别2.9、1.9和1.6年。同时,有研究指出延迟强化治疗1年,T2DM患者心血管事件的风险增加[12]。早期积极联合治疗可能对维持血糖控制更有效,与二甲双胍单药治疗相比,早期联合治疗HbA1c水平降低更显著,并能减少心血管疾病的风险[13-14]。最新的VERIFY研究提示,早期联合用药,将会促进长期获益。林教授指出,VERIFY研究实际上是对UKPDS研究的补充。该研究的目的是评价早期二甲双胍联合维格列汀对比二甲双胍单药起始阶梯治疗对新诊断的T2DM患者血糖控制的长期影响,对β细胞功能的作用,以及对远期并发症的影响。林教授提出,既往二甲双胍联合格列齐特或格列苯脲,极易发生低血糖事件,而联合二肽基肽酶-4抑制剂(DPP-4i),如维格列汀能极大地降低这种风险,并且能够通过内源性胰高血糖素样肽1(GLP-1)促进β细胞分泌和增殖,保护β细胞。VERIFY研究的主要结果显示,早期联合组首次治疗失败风险显著降低49%,首次治疗失败中位时间显著延长2年;次要结果显示,早期联合组第二次治疗失败风险显著降低26%研究随访5年的结果显示[16],早期联合组HbA1c<7%、<6.5%和<6%的患者比例均高于单药起始阶梯治疗组。而且,早期联合组的安全性和单药起始阶梯治疗组相当。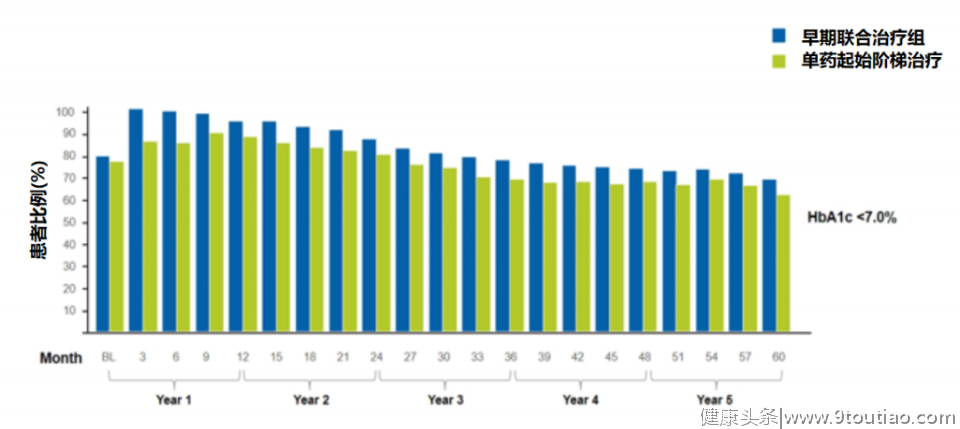 图2 早期联合组HbA1c<7%的患者比例
图2 早期联合组HbA1c<7%的患者比例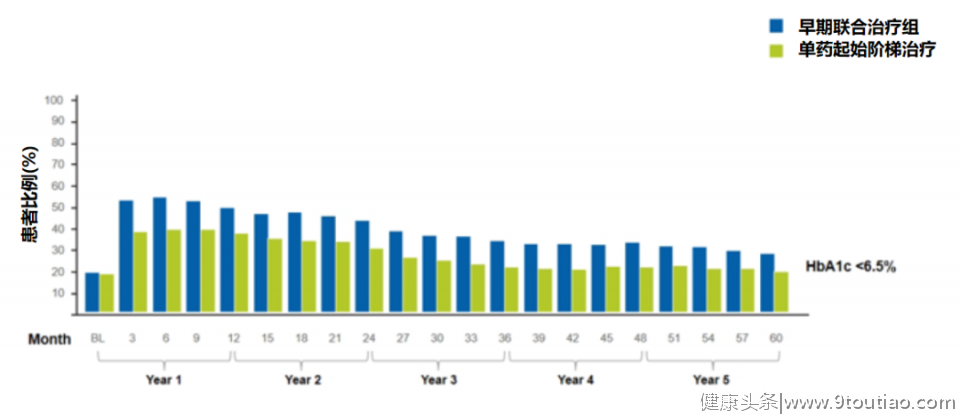
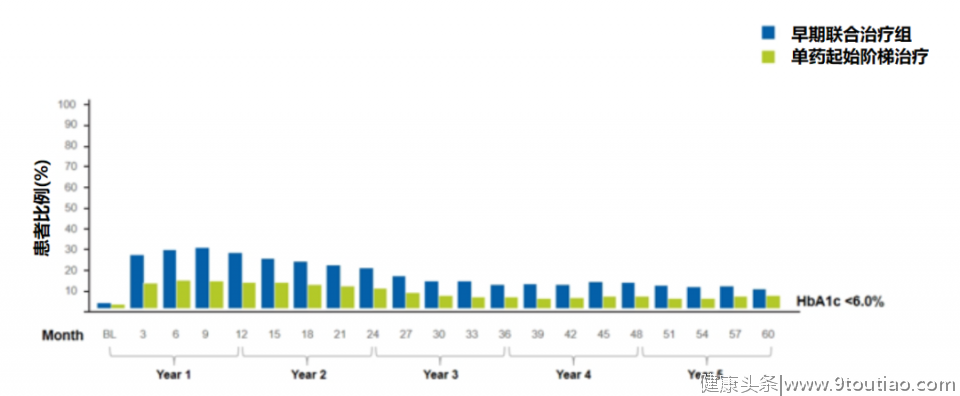 图4 早期联合组HbA1c<6%的患者比例
图4 早期联合组HbA1c<6%的患者比例林少达教授总结:临床诊疗中,糖尿病患者HbA1c控制欠佳,常合并其他代谢性疾病和心脑血管疾病,如高血压、冠心病、高血脂等;在血糖管理方面,由于服用药片繁多,患者依从性差,易出现临床惰性;患者长期服药,亦会带来一定的经济压力,故而在降糖方案的选择上,除了有效控制血糖,还要从实际出发,考虑药物的经济性及患者的依从性。
2
降糖强效又方便,固定复方制剂有一套
来自深圳市宝安区人民医院的李丽教授为大家分享了二甲双胍/维格列汀固定复方制剂在临床应用的一则病例。
病例分享
患者,男,56岁。
● 主诉:糖尿病病史8年。
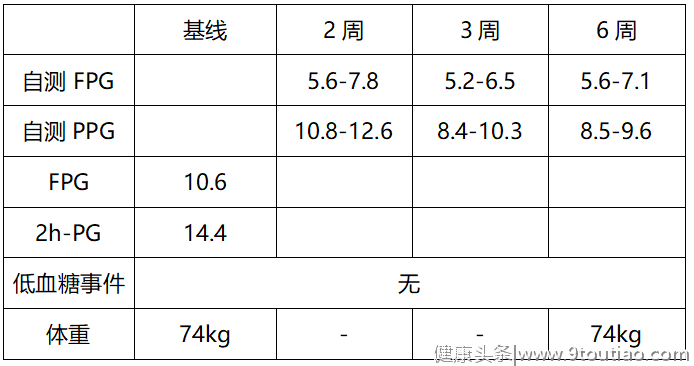
● 现病史:近6月血糖控制欠佳,入院查空腹血糖(FPG)10.6mmol/L。
● 既往史:高血压病史5年。
● 个人史:饮食控制良好,作息不规律,日常少量饮酒。
● 家族史:父亲糖尿病、冠心病病史;母亲高血压病史。
● 入院前服药情况:二甲双胍 500mg tid;瑞格列奈 1mg tid;吡格列酮 30mg qd。
● 入院检查:
一般检查:

系统检查:
心血管、呼吸道和神经系统正常;
眼底检查:微小动脉瘤和小出血点;
足部检查:跟腱反射减弱;
肌电图:双侧腓总神经感觉传导速度减慢。
辅助检查:表1 患者相关检查结果
● 诊断结果:
T2DM
糖尿病视网膜病变Ⅰ期/糖尿病周围神经病变
高血压2级
冠状动脉粥样硬化性心脏病
脂代谢紊乱
脂肪肝
高尿酸血症
 李丽教授表示,该名患者病程较长,患有代谢综合征合并心血管疾病,处于糖尿病微血管病变早期;长期服用降糖药物但血糖控制不理想,HbA1c不达标,考虑β细胞分泌功能减退,胰岛素分泌不足。针对该患者病情,不宜降糖太过,故设置血糖控制目标是在三个月内HbA1c<7%,治疗上使用胰岛素强化治疗以缓解高糖毒性,恢复部分胰岛功能,减少血糖波动,避免低血糖;根据世界卫生组织(WHO)的BMI标准,成人在25~30kg/m2之间为超重,所以该患者在体重控制方面以不增加体重或减轻体重为主;同时,由于患者基础疾病较多,药物使用繁杂,简化治疗方案、提高依从性也十分重要。李丽教授认为,DPP-4i是适合与二甲双胍的药物,其中,相较于其他DPP-4i,维格列汀降低FPG的效果更优,晚餐前给药可整夜升高GLP-1和抑胃肽(GIP)水平,显著增加整夜胰岛素分泌率并抑制胰高糖素和内源性葡萄糖生成,减少黎明现象[18-23]。同时,二甲双胍联合维格列汀较二甲双胍单药加量,能进一步降低HbA1c水平,胃肠道耐受性良好且低血糖风险低[18-23]
李丽教授表示,该名患者病程较长,患有代谢综合征合并心血管疾病,处于糖尿病微血管病变早期;长期服用降糖药物但血糖控制不理想,HbA1c不达标,考虑β细胞分泌功能减退,胰岛素分泌不足。针对该患者病情,不宜降糖太过,故设置血糖控制目标是在三个月内HbA1c<7%,治疗上使用胰岛素强化治疗以缓解高糖毒性,恢复部分胰岛功能,减少血糖波动,避免低血糖;根据世界卫生组织(WHO)的BMI标准,成人在25~30kg/m2之间为超重,所以该患者在体重控制方面以不增加体重或减轻体重为主;同时,由于患者基础疾病较多,药物使用繁杂,简化治疗方案、提高依从性也十分重要。李丽教授认为,DPP-4i是适合与二甲双胍的药物,其中,相较于其他DPP-4i,维格列汀降低FPG的效果更优,晚餐前给药可整夜升高GLP-1和抑胃肽(GIP)水平,显著增加整夜胰岛素分泌率并抑制胰高糖素和内源性葡萄糖生成,减少黎明现象[18-23]。同时,二甲双胍联合维格列汀较二甲双胍单药加量,能进一步降低HbA1c水平,胃肠道耐受性良好且低血糖风险低[18-23]结合病例,广东省人民医院的裴剑浩教授提出,二甲双胍/维格列汀固定复方制剂相对于二甲双胍单药,在控制空腹血糖方面更有优势是由于固定复方制剂能作用在不同位点,达到药物的协同作用。
3
讨论
会议最后,阎德文教授主持讨论环节,与会专家各抒己见,展开热烈讨论。对早期糖尿病患者而言,广州市番禺区何贤纪念医院黄杏端教授指出,VERIFY研究提示我们,联合治疗有助于患者长期血糖达标,尤其是对临床中本身需要严格控糖(如年轻的、可耐受的等)患者。此外,深圳市盐田区人民医院的肖虎主任认为,VERIFY研究也还提供了二甲双胍联合维格列汀早期联合治疗方案。深圳市第三人民医院王军伟教授指出,糖尿病与心血管疾病关系密切,VERIFY研究中早期联合降糖对心血管事件也有降低趋势,这也再次提示了早期血糖管理的重要性。中山大学附属第七医院王及华教授补充道,目前,糖尿病患者的血糖管理除了选择合适的降糖方案,还应该从加强患者教育方面来提高患者治疗的依从性。东莞市康华医院任惠萍教授提出,二甲双胍/维格列汀固定复方制剂能有效提高患者依从性。会议末尾,阎德文教授总结,T2DM全球发病率持续升高,全球经济负担重,尤其是中国发病率居高不下的情况,为患者提供更有效、安全、简便、经济的血糖管理方案迫在眉睫。固定复方制剂在安全有效降糖的基础上,还能简化药物使用,改善依从性,其中二甲双胍/维格列汀固定复方制剂通过药物间协同互补作用,在T2DM管理中崭露头角,临床应用前景广阔,有道是“众里寻他千百度,那人却在灯火阑珊处”,血糖早期达标与远期预后的困境,似乎灯火可见。
MCC号EU620102427有效期2021-10-26,资料过期,视同作废