“医生,我餐后血糖高怎么办?”
糖尿病患者到医院看病时,大都会主动要求化验一下空腹血糖,“餐后血糖”往往被人们所忽略。发现其实餐后血糖的重要性丝毫不逊于空腹血糖。
作者丨医学界会议报道组 李小慢
来源丨医学界内分泌频道
一
餐后高血糖,有哪些危害?
餐后高血糖是指摄食后1-2h血糖>7.8mmol/L。许多患者只测空腹血糖,而不太注重查餐后血糖,总认为空腹血糖控制好了就可以了,这是不对的。
一天当中,人的血糖是在不停波动和变化的,而人体餐后状态占了全天2/3的时间。流行病学调查表明,中国新诊断糖尿病患者特点鲜明,近一半表现为“单纯餐后血糖升高”。
餐后血糖的升高和波动对人体会产生多种危害,主要体现在以下几点:
1、餐后高血糖与大血管疾病有关。研究表明,餐后血糖与心梗和全因死亡风险显著独立相关,糖耐量受损(IGT)比空腹血糖调节受损(IFG)患者的心血管生存率更低。
2、餐后高血糖与颈动脉内-中膜厚度增加相关。汇总了11项研究的荟萃分析显示,餐后高血糖可增加冠状动脉内膜中层厚度,两者间存在相关性。
3、餐后高血糖与氧化应激相关。回归分析显示,平均血糖波幅和餐后血糖升幅与氧化应激线性相关,随着餐后血糖升幅增高,氧化应激反应发生升高(机制见图1)。

(图1:研究显示,餐后高血糖会导致氧化应激、颈动脉中层内膜厚度增加以及内皮功能障碍)
4、餐后高血糖与糖尿病视网膜病变的增加有关(见图2)。
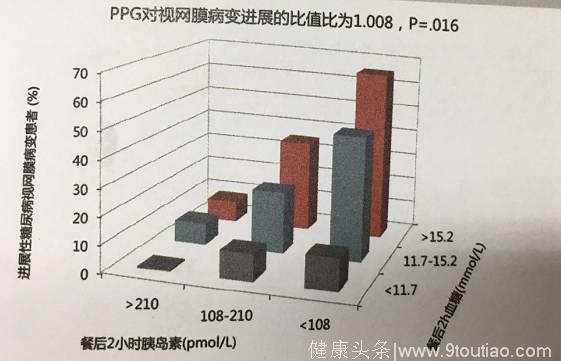
(图2:餐后高血糖与糖尿病视网膜病变的增加有关)
5、餐后高血糖与老年糖尿病患者认知功能损害相关。研究显示,餐后血糖水平的显著升高(>200 mg/dL即11.1 mmol/L)与整体功能、执行功能和思维集中功能负相关。
二
餐后高血糖和糖化血红蛋白关系密切
研究显示,HbA1C增加时,空腹血糖(FPG)和餐后2小时血糖(2hPPG)相对增加,而餐后血糖达标有助于提高总体达标率。
HbA1C代表2-3个月的平均血糖水平,由FPG和PPG共同促进形成。研究显示,HbA1C越接近正常值,PPG对其形成的贡献就越大,当HbA1C<7.3%时,PPG的贡献占70%;HbA1C7.3%~9.2%,PPG的贡献约50%;即使HbA1C>9.3%时,PPG的贡献仍占40%。
另外,回顾既往询证医学证据后发现,与西方人相比,餐后血糖对HbA1C达标的贡献度更为突出。
HbA1C与餐前、餐后血糖之间的关系——

(表1:不同HbA1C对应的餐前、餐后血糖水平)
(图片来源:《中国2型糖尿病患者餐后高血糖管理共识》2016版)
三
餐后高血糖的检测
1、检测对象
需要进行餐后血糖检测的情况主要有以下三种:
①HbA1C不达标的患者,尤其是空腹血糖达标而HbA1C不达标;
②低血糖风险较高的患者;
③评估使用降糖药物尤其是降低餐后血糖药物疗效和指导剂量调整时。
2、监测方法
可通过自我血糖监测、动态血糖监测、1,5-脱水葡萄糖醇等方法进行。
3、餐后血糖与血糖波动
血糖波动包括日间血糖波动和日内血糖波动,餐后血糖升高和低血糖构成日内血糖波动,但餐后高血糖是日内血糖波动的最主要原因。

(表2:评估血糖波动的指标)
(图片来源:《中国2型糖尿病患者餐后高血糖管理共识》2016版)
4、血糖控制新指标:1,5-脱水葡萄糖醇(1,5-AG)
1,5-AG水平降低能够反映糖尿病患者血糖的升高,且1,5-AG是反映短期(1-2天到1周)餐后高血糖及血糖波动的一个非常灵敏可靠的临床指标(见图3)。
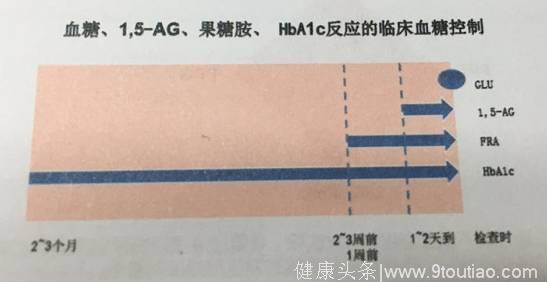
(图3:血糖、1,5-AG、果糖胺、HbA1C反映的临床血糖控制)
所以,1,5-AG可作为HbA1C的综合补充诊断指标——
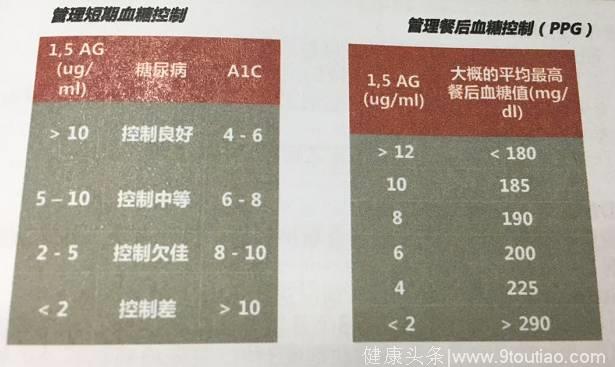
(图4:1,5-AG可作为HbA1C的综合补充诊断指标)
三
餐后高血糖的治疗
1、指南共识强调餐后血糖管理
早在2007年,IDF餐后血糖管理指南就指出了餐后血糖的重要性,2011年IDF餐后血糖管理指南再次更新,强调餐后血糖管理的重要性——
①指南中回顾数据支持PPG对整体血糖的贡献更为显著,尤其当HbA1C<8.0%;
②HbA1C达标时尤其应关注PPG达标情况;
③HbA1C在7.0-8.0%之间的患者,因临床需要改善血糖控制,控制餐后血糖是必须的;
④若餐后血糖升高,药物治疗应考虑选择针对降低餐后血糖的药物。
2016《中国2型糖尿病患者餐后高血糖管理共识》也提出了餐后血糖管理的意义、目标和方法:
①意义:控制餐后血糖是促使HbA1C达标和防治糖尿病慢性并发症的重要策略。
②目标:常规目标<10mmol/L(大多数2型糖尿病患者),严格目标≤7.8mmol/L(新诊断,病程较短,年龄较轻且无糖尿病并发症和严重伴发疾病的T2DM)。

(表3:T2DM患者PPG控制目标)
(图片来源:《中国2型糖尿病患者餐后高血糖管理共识》2016版)
③控制餐后血糖的方法:
生活方式干预,降低药物治疗(口服降糖药,胰岛素等)。
2、餐后高血糖的治疗策略:糖四角原则
餐后高血糖的治疗策略应将以下4项作为目标——

(HbA1C、FPG、PPG和血糖波幅为“糖四角”)
最理想的血糖控制不仅要与HbA1C达标,更要注意减轻糖尿病患者的血糖波动,真正做到“优质达标”,将糖尿病并发症的风险降到最低。
3、常用降低餐后血糖的药物特点
2016《中国2型糖尿病患者餐后高血糖管理共识》对降低餐后血糖药物的特点进行了概括——

(表4:常用降低PPG药物特点)
(图片来源:《中国2型糖尿病患者餐后高血糖管理共识》2016版)
2014年IDF餐后血糖管理指南推荐预混胰岛素可有效控制餐后血糖:预混胰岛素同时包括速效和中效成分,可兼顾餐后血糖和整体血糖控制;与预混人胰岛素相比,预混胰岛素类似物控制餐后血糖更有效。
5、老年T2DM餐后高血糖管理
对于HbA1C>7%的老年患者,建议口服单药或降糖药物联合治疗,二甲双胍是基础用药,但以降低空腹血糖为主;α-糖苷酶抑制剂或DPP-4抑制剂主要降低餐后血糖,都不增加低血糖发生,且耐受性良好;在使用胰岛素促泌剂或胰岛素之前应认真考虑低血糖风险。
6、T2DM合并心血管系统疾病
这类患者餐后血糖较高时,可选用α-糖苷酶抑制剂、格列奈类或短效促泌剂;HbA1C>9.0%时可根据患者情况选择联合用药的方案;两种口服降糖药物联合治疗3月以上血糖不达标,可考虑其实胰岛素治疗或GLP-1受体激动剂或3种口服降糖药物联合治疗。
7、餐后血糖的控制应遵循个体化原则
由于每位患者的病情和血糖特点都不同,所以餐后血糖控制应个体化。生活方式干预虽然可以在一定程度上改善餐后血糖控制,但疗效有限且长期坚持困难;另外,以降低餐后血糖为主的药物特点各异,不同人群应根据自身特点选择不同的降糖药物,加强对餐后高血糖的密切监测。
总结:
中国糖尿病发病率高,诊治达标率第,近一半表现为“单纯餐后血糖升高”,而餐后高血糖与心血管死亡等多种并发症相关。餐后血糖对HbA1C达标的贡献度大,其监测有多种手段,如自我血糖监测、动态血糖监测、1,5-AG等。
控制餐后血糖的方法有生活方式干预和使用降糖药物,有效控制餐后血糖非常重要,它是促使HbA1C达标和防治糖尿病慢性并发症的重要策略。